Пренатальный скрининг – самая полная информация
В Центре иммунологии и репродукции уже много лет успешно работает программа пренатального скрининга. Наших специалистов приглашают читать лекции на специализированных конференциях, в других клиниках. Наша лаборатория получает стабильно хорошие оценки в системе контроля качества. Специально обученные специалисты проводят расчет рисков.
Содержание
Что такое пренатальная диагностика?
Слово «пренатальный» означает «дородовый». Поэтому термин «пренатальная диагностика» означает любые исследования, позволяющие уточнить состояние внутриутробного плода. Поскольку жизнь человека начинается с момента зачатия, различные проблемы со здоровьем могут быть не только после рождения, но и до рождения. Проблемы могут быть разными:
- довольно безобидными, с которыми плод может справиться сам,
- более серьезными, когда своевременная медицинская помощь сохранит здоровье и жизнь внутриутробного пациента,
- достаточно тяжелыми, с которыми современная медицина справиться не может.
Для выяснения состояния здоровья внутриутробного плода используются методы пренатальной диагностики, к которым относятся ультразвуковое исследование, кардиотокография, различные биохимические исследования и пр. Все эти методы имеют разные возможности и ограничения. Некоторые методы вполне безопасны, как, например, ультразвуковое исследование. Некоторые сопряжены с определенным риском для внутриутробного плода, например, амниоцентез (проба околоплодных вод) или биопсия ворсинок хориона.
Понятно, что методы пренатальной диагностики, сопряженные с риском осложнений беременности, должны применяться только в том случае, когда для их использования имеются веские показания. Для того, чтобы максимально сузить круг пациенток, нуждающихся в инвазивных (т. е. связанных с вмешательством в организм) методах пренатальной диагностики, используется выделение групп риска развития тех или иных проблем у внутриутробного плода.
Что такое группы риска?
Группами риска являются такие группы пациенток, среди которых вероятность обнаружения той или иной патологии беременности выше, чем во всей популяции (среди всех женщин данного региона). Существуют группы риска по развитию невынашивания беременности, гестоза (позднего токсикоза), различных осложнений в родах и т. д. Если женщина в результате обследования оказывается в группе риска по той или иной патологии, это не означает, что данная патология обязательно разовьется. Это означает только то, что у данной пациентки тот или иной вид патологии может возникнуть с большей вероятностью, чем у остальных женщин. Таким образом, группа риска не тождественна диагнозу. Женщина может находиться в группе риска, но никаких проблем в течение беременности может не быть. И необорот, женщина может не находиться в группе риска, но проблема у нее возникнуть может. Диагноз же означает то, что у данной пациентки уже обнаружено то или иное патологическое состояние.
Зачем нужны группы риска?
Что такое скрининг?
Слово скрининг означает «просеивание». В медицине под скринингом понимают проведение простых и безопасных исследований большим группам населения с целью выделения групп риска развития той или иной патологии. Пренатальным скринингом называются исследования, проводимые беременным женщинам с целью выявления групп риска осложнений беременности. Частным случаем пренатального скрининга является скрининг по выявлению групп риска развития врожденных пороков у плода. Скрининг не позволяет выявить всех женщин, у которых может быть та или иная проблема, но дает возможность выделить относительно небольшую группу пациенток, внутри которой будет сосредоточена бо́льшая часть лиц с данным видом патологии.
Зачем нужен скрининг пороков развития плода?
Некоторые виды врожденных пороков у плода встречаются довольно часто, например, синдром Дауна (трисомия по 21-й паре хромосом или трисомия 21) – в одном случае на 600 – 800 новорожденных. Это заболевание, так же как и некоторые другие врожденные заболевания, возникает в момент зачатия или на самых ранних стадиях развития зародыша и с помощью инвазивных методов пренатальной диагностики (биопсии ворсин хориона и амниоцентеза) может быть диагностировано на достаточно ранних сроках беременности. Однако такие методы сопряжены с риском целого ряда осложнений беременности: выкидыша, развития конфликта по резус-фактору и группе крови, инфицирования плода, развития тугоухости у ребенка и т. д. В частности, риск развития выкидыша после таких исследований составляет 1:200. Поэтому эти исследования следует назначать только женщинам высоких групп риска. К группам риска относятся женщины старше 35 и особенно старше 40 лет, а также пациентки с рождением детей с пороками развития в прошлом. Однако дети с синдром Дауна могут родиться и у совсем молодых женщин. Методы скрининга – совершенно безопасные исследования, проводимые в определенные сроки беременности, – позволяют с очень большой степенью вероятности выявить группы женщин с риском синдрома Дауна, которым может быть показано проведение биопсии ворсин хориона или амниоцентеза. Женщины, не попавшие в группы риска, не нуждаются в проведении дополнительных инвазивных исследований. Обнаружение повышенного риска развития пороков развития плода с помощью методов скрининга не является диагнозом. Диагноз может быть поставлен или отвергнут с помощью дополнительных тестов.
На какие виды врожденных пороков проводится скрининг?
В настоящее время рекомендуется проведение скрининга на следующие виды врожденных пороков у плода:
- Синдром Дауна (трисомия по двадцать первой паре хромосом)
- Синдром Эдвардса (трисомия по восемнадцатой паре)
- Дефекты нервной трубки (spina bifida и анэнцефалия)
- Риск трисомии по 13 хромосоме (синдром Патау)
- Триплоидия материнского происхождения
- Синдром Шерешевского-Тернера без водянки
- Синдрома Смита-Лемли-Опитца
- Синдром Корнели де Ланге
Какие виды исследований проводятся в рамках скрининга риска пороков развития у плода?
По видам исследований выделяют:
- Биохимический скрининг: анализ крови на различные показатели
- Ультразвуковой скрининг: выявление признаков аномалий развития с помощью УЗИ.
- Комбинированный скрининг: сочетание биохимического и ультразвукового скринингов.
Общей тенденцией в развиитии пренатального скрининга является желание получать достоверную информацию о риске развития тех или иных нарушений на как можно ранних сроках беременности. Оказалось, что комбинированный скрининг в конце первого триместра беременности (сроки 10–13 недель) позволяет приблизиться к эффективности классического биохимического скрининга второго триместра беременности.
Ультразвуковой скрининг, используемый для математической обработки рисков аномалий плода, проводится только 1 раз: в конце первого триместра беременности.
Что касается биохимического скрининга, то набор показателей будет различным в разные сроки беременности. В сроки беременности 10-13 недель проверяются следующие показатели:
- свободная β-субъединица хорионического гормона человека (св. β-ХГЧ)
- PAPP-A (pregnancy associated plasma protein A), связанный с беременностью плазменный протеин A
Расчет риска измерения аномалий плода, проведенный на основании измерения этих показателей, называется двойным биохимическим тестом первого триместра беременности.
С помощью двойного теста в I триместре рассчитываются риск обнаружения у плода синдрома Дауна (T21) и синдрома Эдвардса (T18), трисомии по 13 хромосоме (синдром Патау), триплоидии материнского происхождения, синдрома Шерешевского-Тернера без водянки. Риск дефектов нервной трубки с помощью двойного теста посчитать нельзя, поскольку ключевым показателем для определения этого риска является α-фетопротеин, который начинают определять только со второго триместра беременности.
Специальные компьютерные программы позволяют рассчитать комбинированный риск аномалий развития плода с учетом биохимических показателей, определяемых в двойном тесте первого триместра и результатов УЗИ, сделанного в сроки 10-13 недель беременности. Такой тест называется комбинированным с ТВП двойным тестом первого триместра беременности или тройным тестом первого триместра беременности. Результаты расчета рисков, полученные с помощью комбинированного двойного теста, гораздо точнее, чем расчеты риска только на основании биохимических показателей или только на основании УЗИ.
Если результаты теста в первом триместре указывают на группу риска хромосомных аномалий плода, для исключения диагноза хромосомных аномалий пациентке может быть проведена биопсия ворсин хориона.
В сроки беременности 14 – 20 недель по последней менструации (рекомендуемые сроки: 16-18 недель) определяются следующие биохимические показатели:
- Общий ХГЧ или свободная β-субъединица ХГЧ
- α-фетопротеин (АФП)
- Свободный (неконъюгированный) эстриол
- Ингибин А
По этим показателям рассчитываются следующие риски:
- синдрома Дауна (трисомии 21)
- синдрома Эдвардса (трисомии 18)
- дефектов нервной трубки (незаращение спиномозгового канала (spina bifida) и анэнцефалия).
- Риск трисомии по 13 хромосоме (синдром Патау)
- Триплоидия материнского происхождения
- Синдром Шерешевского-Тернера без водянки
- Синдрома Смита-Лемли-Опитца
- Синдром Корнели де Ланге
Такой тест называется четверным тестом второго триместра беременности или четверным биохимическим скринингом во втором триместре беременности. Усеченным вариантом теста является так называемый тройной или двойной тесты второго триместра, включающий в себя 2 или показателя: ХГЧ или свободная β-субъединица ХГЧ, АФП, свободный эстриол. Понятно, что точность двойного или двойного тестов II триместра ниже, чем точность четверного теста II триместра.
Еще одним вариантом биохимического пренатального скрининга является биохимический скрининг риска только дефектов нервной трубки во втором триместре беременности. При этом производится определение только одного биохимического маркера: α-фетопротеин
В какие сроки беременности проводится скрининг второго триместра?
В 14 – 20 недель беременности. Оптимальным сроком является 16 – 18 недель беременности.
Что такое четверной тест второго триместра беременности?
Основным вариантом биохимического скрининга второго триместра в ЦИР является так называемый четверной или квадрупл-тест, когда к определению трех вышеперечисленных показателей добавляется определение ингибина А.
Ультразвуковой скрининг в первом триместре беременности.
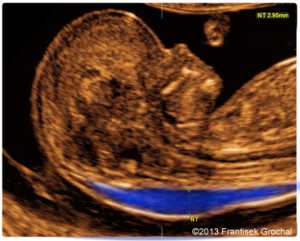
В первом триместре беременности главным размером, используемым при расчете рисков является ширина шейной прозрачности (англ. «nuchal translucency» (NT) », франц. «clarté nuchale»). В русском медицинском обиходе данный термин часто переводится как «воротниковое пространство» (ТВП) или «шейная складка». Шейная прозрачность, воротниковое пространство и шейная складка – полные синонимы, с которыми можно встретиться в разных медицинских текстах и обозначающие одно и то же.
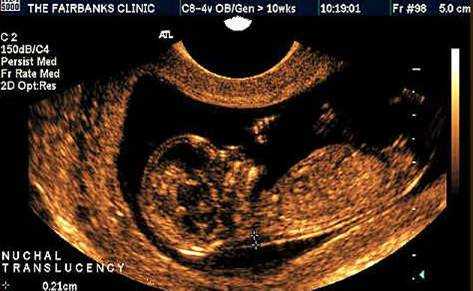
Шейная прозрачность – определение
- Шейная прозрачность – это то, как выглядит при ультразвуковом исследовании скопление подкожной жидкости на задней поверхности шеи плода в первом триместре беременности
- Термин «шейная прозрачность» используется независимо от того, имеются ли в ней перегородки или от того, ограничена ли она шейной областью или окружает плод целиком
- Частота хромосомных и иных аномалий связана прежде всего с шириной прозрачности, а не с тем, как она выглядит в целом
- В течение второго триместра прозрачность обычно рассасывается, но в некоторых случаях может превращаться либо в шейный отек, либо в кистозные гигромы в сочетании или без сочетания с генерализованным отеком.
Измерение шейной прозрачности
Сроки беременности и копчико-теменной размер
Оптимальным сроком беременности для измерения ШП является срок от 11 недель до 13 недель 6 дней. Минимальный размер КТР – 45 мм, максимальный – 84 мм.
Имеются две причины для выбора срока в 11 недель в качестве самого раннего срока для измерения ШП:
- Скрининг требует возможности выполнения биопсии ворсин хориона до того срока, когда это исследование может осложняться отсечением конечностей плода.
- С другой стороны, многие грубые дефекты плода могут быть обнаружены только после 11 недель беременности.
- Постановка диагноза омфалоцеле возможна только после 12 недель.
- Диагностика анэнцефалии возможна только после 11 недель беременности, поскольку только с этого срока появляются ультразвуковые признаки окостенения черепа плода.
- Оценка четырехкамерности сердца и крупных сосудов возможна только после 10 недель беременности.
- Мочевой пузырь визуализируется у 50% здоровых плодов в 10 недель, у 80% – в 11 недель и у всех плодов – в 12 недель.
Изображение и измерение
Для измерении ШП ультразвуковой аппарат должен иметь высокое разрешение с функцией видео-петли и калибраторами, которые могут измерять размер с точностью до десятых долей миллиметра. ШП можно измерить с помощью абдоминального датчика в 95% случаев, в случаях, когда это невозможно выполнить, следует использовать влагалищный датчик.
При измерении ШП в картинку должны попадать только голова и верхняя часть грудной клетки плода. Увеличение должно быть максимальным, так что небольшое смещение маркеров дает изменение в измерении не более чем на 0,1 мм. При увеличении картинки, до или после фиксации изображения, важно уменьшить гейн. Это позволяет избежать ошибки измерения, когда маркер попадает в размытую область и тем самым размер ШП будет недооценен.
Должен быть получен хороший саггитальный срез, такого же качества, как при измерении КТР. Измерение должно производиться в нейтральном положении головки плода: разгибание головки может увеличивать значение ТВП на 0,6 мм, сгибание головки – уменьшать показатель на 0,4 мм.
Важно не спутать кожу плода и амнион, поскольку в эти сроки беременности оба образования выглядят как тонкие мембраны. При сомнении следует дождаться момента, когда плод сделает движение и отойдет от амниона. Альтернативным способом является попросить беременную покашлять или легонько постучать по брюшной стенке беременной.
Замеряется наибольшее перпендикулярное расстояние между внутренними контурами шейной прозрачности (см. рисунок ниже). Замеры проводятся трижды, для расчета используется наибольшее значение размера. В 5-10% случаев обнаруживается обвитие пуповины вокруг шейки плода, что может значительно затруднить измерение. В таких случаях используется 2 измерения: выше и ниже места обвития пуповины, для расчета рисков используется среднее значение этих двух измерений.
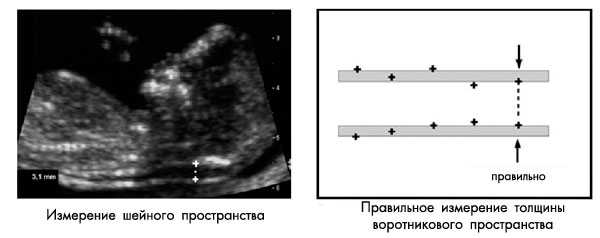
Стандарты ультразвукового сканирования в конце первого триместра беременности разрабатываются базирующейся в Англии организацией Fetal Medicine Foundation (FMF). В группе компаний ЦИР УЗИ проводится по протоколу FMF.
Дополнительные ультразвуковые признаки риска синдрома Дауна
В последнее время дополнительно к измерению ШП для диагностики синдрома Дауна в конце первого триместра беременности использутся следующие ультразвуковые признаки:
- Определение носовой кости. В конце первого триместра носовая кость не определяется с помощью УЗИ у 60–70% плодов с синдромом Дауна и только у 2% здоровых плодов.
- Оценка кровотока в аранциевом (венозном) протоке. Нарушения формы волны кровотока в аранциевом протоке обнаруживаются у 80% плодов с синдромом Дауна и только у 5% хромосомно нормальных плодов
- Уменьшение размеров верхнечелюстной кости
- Увеличение размеров мочевого пузыря (“мегацистит”)
- Умеренная тахикардия у плода
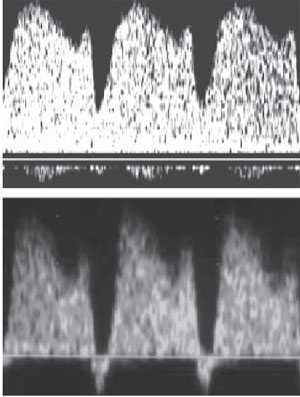
Форма кровотока в аранциевом протоке при допплерометрии. Вверху: норма; внизу: при трисомии 21.
Не только синдром Дауна!
Во время УЗИ в конце первого триместра оценка контура плода поставляет выявить также следующие аномалии плода:
- Экзенцефалия – анэнцефалия
- Кистозная гигрома (отечность на уровне шеи и спины плода), более чем в половине случаев обусловлена хромосомными аномалиями
- Омфалоцеле и гастросхизис. Диагноз омфалоцеле может быть поставлен только после 12 недель беременности, поскольку до этого срока физиологическая пупочная грыжа, довольно часто обнаруживаемая, не имеет клинического значения
- Единственная пупочная артерия (в большом проценте случаев сочетается с хромосомными аномалиями у плода)
Каким образом рассчитываются риски?
Для вычисления рисков используется специальное программное обеспечение. Простое определение уровня показателей в крови недостаточно для того, чтобы решить, повышен риск аномалий развития, или нет. Программное обеспечение должно быть сертифицировано для использования с целью пренатального скрининга. На первом этапе компьютерного обсчета цифры показателей, полученные при лабораторной диагностике, переводятся в так называемые MoM (multiple of median, кратное медианы), характеризующие степень отклонения того или иного показателя от медианы. На следующем этапе расчета производится поправка MoM на различные факторы (масса тела женщины, расовая принадлежность, наличие некоторых заболеваний, курение, многоплодная беременность и т. д.). В результате получаются так называемые скорректированные MoM. На третьем этапе расчета скорректированные MoM используются для расчета рисков. Программное обеспечение специальным образом настраивается под используемые в лаборатории методы определения показателей и реактивы. Недопустимо рассчитывать риски с использованием анализов, сделанных в другой лаборатории. Наиболее точным расчет рисков аномалий плода бывает при использовании данных ультразвукового исследования, выполненного в 10-13 недель беременности.
Что такое MoM?
MoM – английская аббревиатура термина “multiple of median”, что в переводе означает “кратное медианы”. Это коэффициент, показывающий степень отклонения значения того или иного показателя пренатального скрининга от среднего значения для срока беременности (медианы). MoM расчитывается по следующей формуле:
MoM = [Значение показателя в сыворотке крови пациентки] / [Значение медианы показателя для срока беременности]
Поскольку значение показателя и медиана имеют одни и те же единицы измерения, значение MoM не имеет единиц измерения. Если значение MoM у пациентки близко к единице, то значение показателя близко к среднему в популяции, если выше единицы – выше среднего в популяции, если ниже единицы – ниже среднего в популяции. При врожденных пороках плода могут быть статистически значимые отклонения MoM маркеров. Однако в чистом виде MoM почти никогда не используются в расчете рисков аномалий плода. Дело в том, что при наличии целого ряда факторов, средние значения MoM отклоняются от средних в популяции. К таким факторам относятся масса тела пациентки, курение, расовая принадлежность, наступление беременности в результате ЭКО и др. Поэтому после получения значений MoM программа расчета рисков делает поправку на все эти факторы, в результате чего получается так называемое “скорригированное значение MoM”, которое и используется в формулах расчета рисков. Поэтому в бланках заключения по результатам анализа рядом с абсолютными значениями показателей указываются скорригированные значения MoM для каждого показателя.
Типичные профили MoM при патологии беременности
При различных аномалиях плода значения MoM сочетанно отклонены от нормы. Такие сочетания отклонений MoM называются профилями MoM при той или иной патологии. В таблицах ниже приведены типичные профили MoM при разных сроках беременности.
| Аномалия | PAPP-A | Своб. β-ХГЧ |
|---|---|---|
| Тр.21 (синдром Дауна) | 0,41 | 1,98 |
| Тр.18 (Синдром Эдвардса) | 0,16 | 0,34 |
| Триплоидия типа I/II | 0,75/0,06 | |
| Синдром Шерешевского-Тернера | 0,49 | 1,11 |
| Синдром Клайнфельтера | 0,88 | 1,07 |
Типичные профили MoM – Первый триместр
| Аномалия | АФП | Общ. ХГЧ | Св. эстриол | Ингибин A |
|---|---|---|---|---|
| Тр.21 (синдром Дауна) | 0,75 | 2,32 | 0,82 | 1,79 |
| Тр.18 (синдром Эдвардса) | 0,65 | 0,36 | 0,43 | 0,88 |
| Триплоидия типа I/II | 6,97 | 13 | 0,69 | |
| Синдром Шерешевского-Тернера | 0,99 | 1,98 | 0,68 | |
| Синдром Клайнфельтера | 1,19 | 2,11 | 0,60 | 0,64-3,91 |
Типичные профили MoM – Второй триместр
Показания к пренатальному скринингу I и II триместра на риск аномалий плода
В настоящее время пренатальный скрининг рекомендуется проводить всем беременным женщинам. Приказ Минздрава РФ от 2000 г. обязывает женские консультации проводить биохимический пренатальный скрининг всем беременным пациенткам во втором триместре беременности по двум показателям (АФП и ХГЧ).
Приказ № 457 от 28.12.2000 г. «О совершенствовании пренатальной диагностики в профилактике наследственных и врожденных заболеваний у детей»:
Важность проводить мониторинг врожденных заболеваний на постоянной основе в г.Москве рассматривается также в постановлении правительства Москвы об учреждении городской программы «Здоровье детей» на 2003-2005 годы.
Постановление Правительства Москвы от 23 июля 2002 г. № 572-ПП
С другой стороны, пренатальный скрининг должен быть сугубо добровольным делом. В большинстве западных стран обязанностью врача является информирование пациентки о возможности проведения таких исследований и о целях, возможностях и ограничениях пренатального скрининга. Сама пациентка решает, делать ей анализы, или нет. Такой же точки зрения придерживается и группа компаний ЦИР. Главной проблемой является то, что никакого лечения обнаруженных аномалий не существует. В случае подтверждения наличия аномалий супружеская пара становится перед выбором: прервать беременность или сохранить ее. Это нелегкий выбор.
Что такое синдром Эдвардса?
Это состояние, обусловленное наличием в кариотипе лишней 18-й хромосомы (трисомия 18). Синдром характеризуется грубыми физическими аномалиями и умственной отсталостью. Это летальное состояние: 50% больных детей умирают в первые 2 месяца жизни, 95% – в течение первого года жизни. Девочки поражаются в 3-4 раза чаще, чем мальчики. Частота в популяции колеблется от 1 случая на 6000 родов до 1 случая на 10000 родов (примерно в 10 раз реже, чем синдром Дауна).
Что такое свободная β-субъединица ХГЧ?
Молекулы ряда гормонов гипофиза и плаценты (тиреотропного гормона (ТТГ), фолликул-стимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ) и хорионического гормона человека (ХГЧ)) имеют сходную структуру и состоят из α и β-субъединиц. Альфа-субъединицы этих гормонов очень сходны и основные различия между гормонами заключаются в строении β-субъединиц. ЛГ и ХГЧ являются очень сходными не только по строению α-субъединиц, но и по строению β-субъединиц. Вот почему они являются гормонами с одинаковым действием. Во время беременности выработка ЛГ гипофизом падает практически до нуля, а концентрации ХГЧ очень высоки. Плацента вырабатывает очень большие количества ХГЧ, и хотя в основном этот гормон поступает в кровь в собранном виде (димерная молекула, состоящая из обеих субъединиц), в небольшом количестве в кровь поступает также свободная (не связанная с α-субъединицей) β-субъединица ХГЧ. Концентрация ее в крови во много раз меньше, чем концентрация общего ХГЧ, но этот показатель гораздо надежнее может указывать на риск проблем у внутриутробного плода на ранних сроках беременности. Определение свободной β-субъединицы ХГЧ в крови имеет значение также для диагностики трофобластической болезни (пузырного заноса и хорионэпителиомы), некоторых опухолей яичка у мужчин, мониторинге успеха процедур экстракорпорального оплодотворения.
Какой показатель: общий ХГЧ или свободная β-субъединица ХГЧ – предпочтительнее использовать в тройном тесте второго триместра?
Использование определения свободной β-субъединицы ХГЧ по сравнению с определением общего ХГЧ дает более точный расчет риска синдрома Дауна, однако в классических статистических расчетах риска синдрома Эдвардса в популяции использовалось определение уровня общего ХГЧ в крови матери. Для β-субъединицы ХГЧ таких расчетов не проводилось. Поэтому нужно делать выбор между более точным вычислением риска синдрома Дауна (в случае β-субъединицы) и возможностью вычисления риска синдрома Эдвардса (в случае общего ХГЧ). Напомним, что в первом триместре для вычисления риска синдрома Эдвардса используется толко свободная β-субъединицы ХГЧ, но не общий ХГЧ. Синдром Эдвардса характеризуется низкими цифрами всех 3-х показателей тройного теста, поэтому в подобных случаях можно сделать оба варианта тройного теста (с общим ХГЧ и со свободной β-субъединицей).
Что такое PAPP-A?
Ассоциированный с беременностью плазменный протеин A (pregnancy-associated plasma protein-A, PAPP-A) впервые был описан в 1974 г. в виде высокомолекулярной белковой фракции в сыворотке крови женщин на поздних сроках беременности. Оказалось, что это большой цинк-содержащий металогликопротеин с молекулярной массой около 800 кДа. Во время беременности PAPP-A вырабатывается синцитиотрофобластом (тканью, являющейся наружным слоем плаценты) и экстраворсинным цитотрофобластом (островками клеток плода в толще слизистой оболочки матки) и поступает в кровоток матери
Биологическое значение этого белка не до конца изучено. Было показано, что он связывает гепарин и является ингибитором эластазы гранулоцитов (фермента, индуцируемого при воспалении), поэтому предполагается, что PAPP-A модулирует иммунный ответ материнского организма и является одним из факторов, который обеспечивает развитие и выживание плаценты. Кроме того, было установлено, что он является протеазой, расщепляющей протеин 4, связывающий инсулиноподобный фактор роста. Существуют серьезные основания полагать, что PAPP-A является одним из факторов паракринной регуляции не только в плаценте, но и в некоторых других тканях, в частности в атеросклеротических бляшках. Предлагается использовать данный маркер как один из факторов риска ишемической болезни сердца.
Концентрации PAPP-A в крови матери постоянно увеличиваются с увеличением срока беременности. Наибольший рост этого показателя отмечается в конце беременности.
В течение последних 15 лет PAPP-A изучался в качестве одного из трех маркеров риска трисомии 21 (синдром Дауна) (вместе со свободной β-субъединицей ХГЧ и толщиной воротникового пространства). Оказалось, что уровень этого маркера в конце первого триместра беременности (8-14 недель) значительно снижен при наличии у плода трисомии 21 или трисомии 18 (синдром Эдвардса). Уникальностью этого показателя является то, что значимость его как маркера синдрома Дауна исчезает после 14 недель беременности. Во втором триместре уровни его в материнской крови при наличии у плода трисомии 21 не отличаются от таковых у беременных со здоровым плодом. Если рассматривать PAPP-A в качестве изолированного маркера риска синдрома Дауна в первом триместре беременности, наиболее значимым было бы его определение в сроки 8–9 недель. Однако свободная β-субъединица ХГЧ является стабильным маркером риска синдрома Дауна в сроки 10–18 недель, т. е. позже PAPP-A. Поэтому оптимальным сроком сдачи крови для двойного теста первого триместра беременности – 10–12 недель.
Комбинация измерения уровня PAPP-A с определением концентрации свободной β-субъединицы ХГЧ в крови и определением ТВП с помощью УЗИ в конце первого триместра беременности позволяет выявить до 90% женщин с риском развития синдрома Дауна в старшей возрастной группе (после 35 лет). Вероятность ложноположительных результатов при этом составляет около 5%.
Кроме пренатального скрининга риска синдрома Дауна и синдрома Эдвардса, в акушерстве определение PAPP-A используется также при следующих видах патологии:
- Угроза выкидыша и остановки развития беременности на малых сроках
- Синдром Корнелии де Ланж.
Диагностика риска остановки развития плода на малых сроках беременности явилось исторически первым клиническим приложением определения PAPP-A в сыворотке крови, предложенным в начале 1980-х годов. Было показано, что женщины с низкими уровнями PAPP-A на ранних сроках беременности попадают в группы риска последующей остановки развития беременности и тяжелых форм позднего токсикоза. Поэтому рекомендуется определение этого показателя в сроки 7–8 недель женщинам с тяжелыми осложнениями беременности в анамнезе.
Синдром Корнелии де Ланж – это редкая форма врожденных пороков развития плода, обнаруживаемая в 1 случае на 40 000 родов. Синдром характеризуется отставанием умственного и физического развития, пороками сердца и конечностей и характерными особенностями черт лица. Было показано, что при данном состоянии уровни PAPP-A в крови в сроки 20–35 недель значимо ниже нормы. Исследование группы Эйткена в 1999 г. показало, что данный маркер может использоваться для скрининга на синдром Корнелии де Ланж и во втором триместре беременности, поскольку уровни показателя у таких беременных в среднем были в 5 раз ниже нормы.
Реактивы, используемые для определения PAPP-A и свободной β-субъединицы ХГЧ, на порядок дороже реактивов, используемых для большинства гормональных показателей, что делает данный тест более дорогим исследованием по сравнению с определением большинства гормонов репродуктивной системы.
Что такое α-фетопротеин?
Это гликопротеин плода, вырабатываемый вначале в желточном мешке, а потом в печени и желудочно-кишечном тракте плода. Это транспортный белок в крови плода, связывающий целый ряд различных факторов (билирубин, жирные кислоты, стероидные гормоны). Это двойной регулятор роста внутриутробного плода. У взрослого человека никаких известных функций АФП не выполняет, хотя может повышаться в крови при заболеваниях печени (цирроз, гепатит) и при некоторых опухолях (гепатоклеточная карцинома и герминативная карцинома). В крови матери уровень АФП постепенно повышается с увеличением срока беременности и достигает максимума к 30 неделям. Уровень АФП в крови матери повышается при дефектах нервной трубки у плода и при многоплодной беременности, понижается – при синдроме Дауна и при синдроме Эдвардса.
Что такое свободный эстриол?
Эстриол синтезируется в плаценте из 16α-гидрокси-дегидроэпиантростерон-сульфата, поступающего со стороны плода. Главный источник предшественников эстриола – надпочечники плода. Эстриол является главным эстрогенным гормоном беременности и обеспечивает рост матки и подготовку молочных желез к лактации.
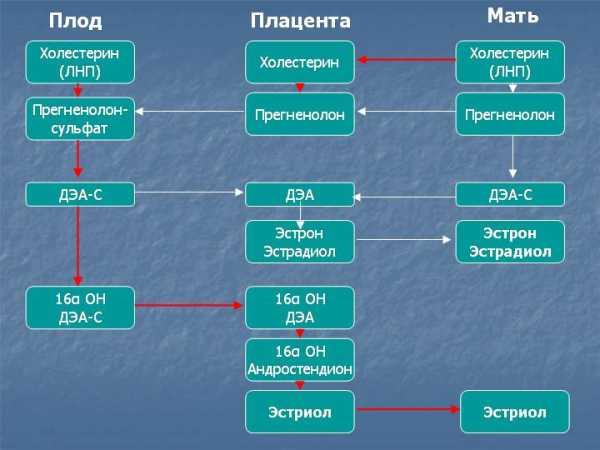
90% эстриола после 20 недель беременности образуются из ДЭА-С плода. Большой выход ДЭА-С из надпочечника плода связан с низкой активностью 3β-гидроксистероид-дегидрогеназы у плода. Протективным механизмом, защищающим плод от избытка андрогенной активности, является быстрая конъюгация стероидов с сульфатом. В сутки плод вырабатывает более 200 мг ДЭА-С в день, в 10 раз больше матери. В печени матери эстриол быстро подвергается конъюгации с кислотами, в основном с гиалуроновой кислотой, и таким образом инактивируется. Наиболее точным методом определения активности надпочечников плода является определение уровня свободного (неконъюгированного) эстриола.
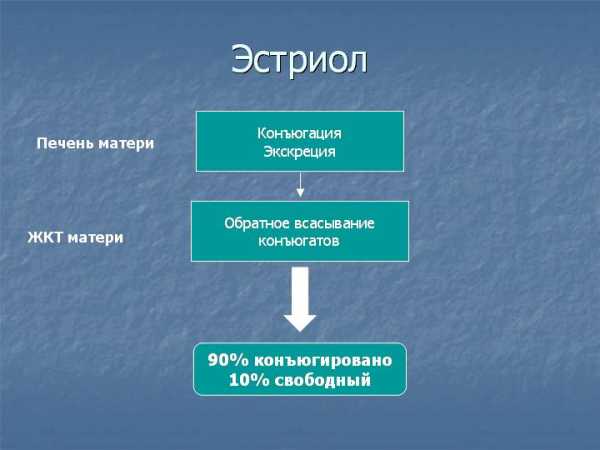
Уровень свободного эстриола постепенно повышается по мере развития беременности и в третьем триместре беременности может использоваться для диагностики благополучия плода. При ухудшении состояния плода в третьем триместре беременности может наблюдаться резкое падение уровня свободного эстриола. Уровень свободного эстриола часто понижен при синдроме Дауна и при синдроме Эдвардса. Прием дексаметазона, преднизолона или метипреда при беременности подавляет функцию надпочечников плода, поэтому уровень свободного эстриола у таких пациенток часто снижается (снижение поступления эстриола со стороны плода). При приеме антибиотиков усиливается скорость конъюгации эстриола в печени матери и снижается обратное всасывание конъюгатов из кишечника, поэтому уровень эстриола тоже снижается, но уже за счет ускорения его инактивации в организме матери. Для точной интерпретации данных тройного теста очень важно, чтобы пациентка указала полный список лекарств, принимавшихся или принимаемых во время беременности с дозами и сроками приема.
Алгоритм проведения пренатального скрининга I и II триместра беременности.
1. Рассчитываем срок беременности, лучше после консультации с врачом или с помощью консультанта.
Скрининг I триместра имеет свои особенности. Он проводится в сроки 10 – 13 недель беременности и достаточно жестко ограничен по срокам. Если сдать кровь слишком рано или слишком поздно, если ошибиться в расчете сроков беременности на момент сдачи крови, точность расчета резко уменьшится. Сроки беременности в акушерстве обычно рассчитываются по первому дню последней менструации, хотя зачатие происходит в день овуляции, т. е. при 28-дневном цикле – через 2 недели после первого дня менструации. Поэтому сроки 10 – 13 недель по дню менструации соответствуют 8 – 11 неделям по зачатию.
Для вычисления срока беременности мы рекомендуем воспользоваться акушерским календарем, размещенном на нашем сайте. Сложности в расчете сроков беременности могут быть при нерегулярном менструальном цикле, при беременности, наступившей вскоре после родов, при цикле, более чем на неделю отклоняющегося от 28 дней. Поэтому лучше всего довериться профессионалам, и для расчета сроков беременности, проведения УЗИ и сдачи крови обратиться к врачу.
2. Делаем УЗИ.
Следующим этапом должно быть проведение УЗИ в сроки 10 – 13 недель беременности. Данные этого исследования будут использованы программой расчета рисков как в первом, так и во втором триместре. Начинать обследование нужно именно с УЗИ, поскольку в процессе исследования могут выявиться проблемы с развитием беременности (например, остановка или отставание в развитии), многоплодная беременность, будут достаточно точно рассчитаны сроки зачатия. Врач, проводящий УЗИ, поможет пациентке расчитать сроки сдачи крови для биохимического скрининга. Если УЗИ окажется сделанным слишком рано по срокам беременности, то, возможно, врач рекомендует повторить исследование спустя какое-то время.
Для расчета рисков будут использоваться следующие данные из заключения УЗИ: дата УЗИ, копчико-теменной размер (КТР) и толщина воротникового пространства (ТВП) (английские сокращения соответственно CRL и NT), а также визуализация носовых костей.
3. Сдаем кровь.
Имея результаты УЗИ и зная точный срок беременности можно приходить для сдачи крови. Взятие крови для анализа на пренатальный скрининг в группе компаний ЦИР проводится ежедневно, включая выходные дни. В будние дни взятие крови проводится с 7:45 до 21:00, в выходные и праздничные дни: с 8:45 до 17:00. Взятие крови проводится через 3-4 часа после последнего приема пищи.
В сроки беременности 14 – 20 недель по последней менструации (рекомендуемые сроки: 16-18 недель) определяются следующие биохимические показатели:
- Общий ХГЧ или свободная β-субъединица ХГЧ
- α-фетопротеин (АФП)
- Свободный (неконъюгированный) эстриол
- Ингибин А
4. Получаем результат.
Теперь нужно получить результаты анализа. Сроки готовности результатов анализа пренатального скрининга в группе компаний ЦИР составляют один рабочий день (кроме четверного теста). Это означает, что анализы, сданные с понедельника по пятницу будут готовы в тот же день, а сданные с субботы по воскресенье – в понедельник.
Заключения по результатам исследования выдаются пациентке на русском языке.
Тиблица. Объяснения терминов и сокращений
| Дата отчета | Дата компьютерной обработки результатов |
| Срок беременности | Недели + дни |
| Дата УЗИ | 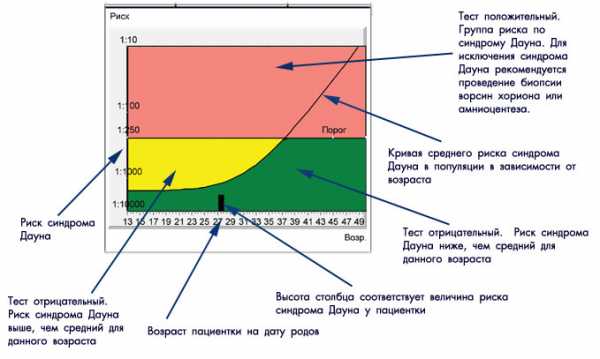 Дата проведения УЗИ. Обычно не совпадает с датой сдачи крови. Дата проведения УЗИ. Обычно не совпадает с датой сдачи крови. |
| Плоды | Количество плодов. 1 – одноплодная беременность; 2 – двойня; 3 – тройня |
| ЭКО | Беременность наступила в результате ЭКО |
| КТР | Копчико-теменной размер, определенный во время УЗИ |
| MoM | Кратное медианы (multiple of median), степень отклонения результата от среднего для данного срока беременности |
| Скорр. MoM | Скорригированное MoM. Значение MoM после коррекции по массе тела, возрасту, расовой принадлежности, количеству плодов, наличию диабета, курению, лечению бесплодия методом ЭК |
www.cironline.ru
Пренатальный скрининг на выявление пороков развития плода |
Пренатальный скрининг на выявление пороков развития плода
Из Приказа Минздрава РФ от 01.11.2012 N 572н – Об утверждении Порядка оказания медицинской помощи по профилю “акушерство и гинекология» о проведении пренатального скрининга у всех беременных на выявление пороков развития плода:
«…Скрининговое ультразвуковое исследование (далее — УЗИ) проводится трехкратно: при сроках беременности 11 — 14 недель, 18 — 21 неделя и 30 — 34 недели.
При сроке беременности 11 — 14 недель беременная женщина направляется в медицинскую организацию, осуществляющую экспертный уровень пренатальной диагностики, для проведения комплексной пренатальной (дородовой) диагностики нарушений развития ребенка, включающей УЗИ врачами-специалистами, прошедшими специальную подготовку и имеющими допуск на проведение ультразвукового скринингового обследования в I триместре, и определение материнских сывороточных маркеров (связанного с беременностью плазменного протеина А (РАРР-А) и свободной бета-субъединицы хорионического гонадотропина) с последующим программным комплексным расчетом индивидуального риска рождения ребенка с хромосомной патологией.
При сроке беременности 18 — 21 неделя беременная женщина направляется в медицинскую организацию, осуществляющую пренатальную диагностику, в целях проведения УЗИ для исключения поздно манифестирующих врожденных аномалий развития плода.
При сроке беременности 30 — 34 недели УЗИ проводится по месту наблюдения беременной женщины.
При установлении у беременной женщины высокого риска по хромосомным нарушениям у плода (индивидуальный риск 1/100 и выше) в I триместре беременности и (или) выявлении врожденных аномалий (пороков развития) у плода в I, II и III триместрах беременности врач-акушер-гинеколог направляет ее в медико-генетическую консультацию (центр) для медико-генетического консультирования и установления или подтверждения пренатального диагноза с использованием инвазивных методов обследования. …»</
А теперь давайте поподробнее остановимся на каждом этапе проведения пренатального скрининга и разберем : что в себя включает каждый этап, на что нужно обращать внимание и что нужно делать вы выявлении высокого риска на хромосомную патологию.
Во – первых, что означает слово скрининг? Оно означает «просеивание».
Пренатальный скрининг —
Это обследования, которые проходят все беременные женщины для того, чтобы выявить, входят ли они в группу риска осложнений беременности и наличия врожденных или генетических пороков развития у плода.
Этот скрининг включает в себя проведение УЗИ в определенные сроки беременности + биохимический анализ крови на определение эмбриоспецифичных маркерных белков.
Полученные результаты скрининга в лаборатории сравнивают со стандартными показателями, характерными для срока беременности на момент исследования.
Несоответствие какого-либо показателя норме указывает только на определенную вероятность, без точного ее указания (может быть, а может и не быть) возникновения какого-либо отклонения в развитии плода.
Вот это важный момент: может быть, а может и не быть!!!!! Это только выявление группы риска!
По сроку беременности различают скрининг первого, второго и третьего триместра беременности.
Скрининг I триместра (11-14 недель)
Начинают с проведения УЗИ. Оптимальные сроки проведения — 12 -13 недель.
Проводится оценка анатомии плода, оценка ТВП ( толщина воротникового пространства), визуализация носовой кости.
Это наиболее важный скрининг. Очень важно в этот период хорошо посмотреть шейную складку, толщина которой является одним из наиболее важных показателей, и значительно увеличивает информативность биохимического скрининга.
Важно, чтобы специалист, проводящий этот скрининг, был экспертного уровня, а аппарат высокого качества.
Если ТВП менее 2,5 мм и не выявлено на УЗИ никаких пороков развития плода, то беременная сразу идет сдавать кровь на маркерные белки: РАРР-А (ассоциированный с беременностью плазменный белок А) и ХГЧ (хорионический гонадотропин человека), для выявления группы риска прежде всего:
— по синдрому Дауна (три копии 21-й пары хромосомы, вместо нормальных двух)
— синдрому Эдвардса (наличие дополнительной 18-ой хромосомы – три вместо двух)
— синдрому Патау (трисомия 13) – наличие еще одной копии 13-ой хромосомы.
— Дефекту нервной трубки (ДНТ)
Эти маркеры являются эмбриоспецифичными, т.е. продуцируются клетками плода или хориона, их концентрация меняется в зависимости от срока беременности и состояния плода.
Исследования данных маркеров обязательно должны проводиться в диагностически значимые сроки беременности.
Если показатели маркерных белков в пределах допустимых значений и рассчитанный программой индивидуальный риск менее, чем 1:1000, беременность ведется как обычная.
Эффективность пренатального скрининга
Биохимический скрининг в 1 триместре достаточно эффективный на выявление основных хромосомных патологий, прежде всего синдрома Дауна.
Эффективность биохимического скрининга в 1 триместре достигает 90%, если используются : БХС (ПАПП,ХГЧ)+возраст+ ТВП -90%
Если к этим показателям добавляется еще несколько показателей : БХС (ПАПП, ХГЧ)+ возраст+ ТВП+PLGF (плодовый фактор роста)+ Нк (Носовая кость) +Vr (скорость кровотока в венозном протоке) , то эффективность достигает 95% (используются в ГК « Мать и Дитя»)
Но, остаются 3-5% женщин с ложноположительными результатами, которые входят в группу риска по какой -либо патологии.
Стоит помнить, что группа риска, это еще не заболевание, а пока только группа риска, требующая прохождения дополнительного обследования.
На уровень биохимических маркеров в крови могут влиять:
- Срок беременности
- Вес матери
- Этническая принадлежность матери
- Двойня
- Инсулинозависимый сахарный диабет
- Прием некоторых препаратов
- Курение
- Возраст и другие факторы
Что делать, если вы входите в группу риска?
При обнаружении УЗ- признаков пороков развития плода, маркеров хромосомных аномалий (ТВП более 2,5 мм) или при отклонениях в показателях маркерных белков и при риске 1:100 — 1:1000 беременная женщина в обязательном порядке направляется на консультацию к генетику для проведения дополнительных тестов.
К дополнительным тестам относятся:
– НИПТ-неинвазивный пренатальный тест. (О нем более подробно в статье о НИПТ)
ИПД — инвазивная пренатальная диагностика: биопсия ворсин хориона (до 13 недель беременности), с 16 до 20 недель проводится амниоцентез (забор околоплодных вод), с 20−21 неделя — кордоцентез (забор пуповинной крови плода). Проведение амниоцентеза не ограничивается 20 неделями, однако, желательно получить результат до 22 недель
Когда проводится НИПТ?
Если при УЗИ не выявлено никаких отклонений, но есть отклонения в биохимических показателях или при риске 1:100 — 1:1000, то проводится либо второй биохимический скрининг на сроке 16-18 недель либо НИПТ.
Когда проводится ИПД?
— При обнаружении пороков развития плода и/или УЗ -маркеров хромосомных аномалий (ТВП более 2,5 мм) – сразу проводится ИПД
— При положительном результате НИПТ
Скрининг II триместра (с 16 по 21 неделю)
По приказу МЗ РФ №572 в сроке 18-21 недель проводится всем беременным УЗИ для исключения поздних врожденных аномалий развития плода.
В ГК «Мать и Дитя» проводится:
— УЗИ в сроке 16-18 недель + биохимический скрининг №2, где оцениваются три показателя: АФП (альфафетопротеин), свободный эстриол, бета-ХГЧ. (тройной тест) и так же рассчитывается индивидуальный риск.
Он проводится всем беременным с нормальными или незначительными отклонениями показателей 1 скрининга.
 (В этом сроке дополнительно оценивается состояние длины шейки матки, которое должно быть не менее 30 мм) Довольно часто, проводя УЗИ только в сроке 20-21 неделю, просматривают укорочение шейки матки и не успевают вовремя корригировать ИЦН (истмико-цервикальную недостаточность).
(В этом сроке дополнительно оценивается состояние длины шейки матки, которое должно быть не менее 30 мм) Довольно часто, проводя УЗИ только в сроке 20-21 неделю, просматривают укорочение шейки матки и не успевают вовремя корригировать ИЦН (истмико-цервикальную недостаточность).
-УЗИ в 20-21 неделю.
При выявлении каких либо отклонений по УЗИ или в биохимических показателях, также проводится НИПТ или ИПД.
Скрининг III триместра ( 30-34 недели)
В эти сроки проводят только УЗ скрининг с целью выявления задержки роста плода и пороков развития с поздним проявлением, оценки состояния фетоплацентарного комплекса, выявления риска преждевременных родов.
В III триместре беременности наряду с УЗИ проводят такие методы диагностики, как кардиотокография (КТГ) и доплерометрия.
КТГ (кардиотокография)
Этот вид обследования проводят беременной начиная с 32 недели беременности. Это единственная методика, позволяющая определить функциональное состояние плода внутриутробно.
С помощью этого метода можно составить заключение о функциональном состоянии плода (его «самочувствии») на данный момент.
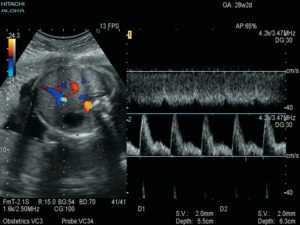 Доплерометрия представляет собой разновидность УЗИ с определением степени кровотока в сосудах матки, плаценты и плода.
Доплерометрия представляет собой разновидность УЗИ с определением степени кровотока в сосудах матки, плаценты и плода.
Некоторые будущие мамы отказываются от проведения УЗИ .
Этот отказ вызван опасениями, что ультразвук нанесет вред будущему ребенку. Однако эти опасения напрасны, так как отрицательного воздействия ультразвука на плод не обнаружено.
А вот отрицательные последствия отказа от ультразвукового исследования очень наглядны.
Приказ Минздрава РФ от 2000 г. обязывает женские консультации проводить биохимический перинатальный скрининг и УЗИ-скрининг в диагностически значимые сроки всем беременным.
Однако вы сами решаете, сдавать вам анализы, проходить УЗИ или нет.
Главной проблемой является то, что в большинстве случаев , лечения обнаруженных грубых пороков развития плода не существует.
Но все-таки знать о том, что вас ждет в конце беременности и быть готовым к этому стоит.
Поэтому не отказывайтесь от прохождения пренатальной диагностики, здравый смысл прежде всего.
Прервать беременность или сохранить?
В случае подтверждения наличия аномалий у плода супружеская пара становится перед выбором: прервать беременность или сохранить ее.
И бывает морально сложно принять то или иное решение.
Ниже посмотрите видео и что говорит по поводу такого выбора Садхгуру ( йог, мистик, мудрый человек, передающий знания Истины) Возможно его слова помогут Вам в вашем выборе.
Желаю Всем рождения Здоровых Детей!
Также по этой теме:
Что такое Неинвазивный Пренатальный Тест -НИПТ?
tamihailova.ru
Пренатальный скрининг: что это, расшифровка результатов
Беременность – не только один из самых счастливых этапов жизни женщины, но и еще, наверное, самый волнительный. Будущая мама хочет быть уверена, что ее ребенок развивается правильно, он здоров и совсем скоро появится на свет полноценный член общества. Чтобы обрести эту уверенность, женщина, на протяжении всех 40 недель от зачатия до родов, проходит обследования. Одним из таких комплексных обследований и является пренатальный скрининг.
Что такое пренатальный скрининг
Сама процедура обследования – это комплекс медицинских мероприятий. Основная цель исследования обнаружение патологий и возможных пороков развития плода. Проходит он в три этапа.
С 2010 года дородовый тест стал доступной бесплатной процедурой для всех женщин на территории России.
Особенно не стоит пренебрегать первым скринингом женщинам, входящим в группу риска.
Тест показан, если:
- пациентка старше 35 лет;
- в анамнезе есть роды, закончившиеся рождением ребенка с дефектами развития;
- в семье будущего малыша имеются случаи хромосомных аномалий;
- перенесена инфекционная болезнь в начале беременности;
- в анамнезе присутствует беременность, закончившаяся внутриутробной смертью плода.
Дородовое обследование – необязательная процедура. Пациентка вправе отказаться от него.
Будущая мама лично принимает решение, готова ли она узнать о возможных рисках или нет.
Первый пренатальный скрининг
 Первый скрининг — на 12 неделе от дня последней менструации.
Первый скрининг — на 12 неделе от дня последней менструации.
Допустимо и небольшое отклонение – неделя в ту или другую сторону особой роли не сыграет.
После 13 недели проведение первого скрининга не будет оправдано, результаты будут уже неинформативны.
Проведение стандартного пренатального обследования подразумевает под собой две процедуры:
Обе процедуры обследования лучше пройти за 1-2 дня.
Повлиять на результаты пренатального обследования могут дополнительные факторы:
- стресс;
- употребление накануне обилия острой, жирной, жареной пищи;
- курение.
 Данные проведенных исследований могут с некоторой долей уверенности говорить о возможности рождения ребенка со следующими аномалиями:
Данные проведенных исследований могут с некоторой долей уверенности говорить о возможности рождения ребенка со следующими аномалиями:
- синдром Дауна;
- триплоидия;
- синдром Патау;
- синдром Эдвардса;
- нарушение развития нервной трубки.
Эти заболевания не угрожают жизни ребенка. Но он рождается с серьезными нарушениями развития и неизлечимыми на настоящий момент пороками.
Полученные результаты не являются основанием для постановки диагноза. Они лишь могут дать повод для дальнейшего обследования женщины и плода с целью опровергнуть или подтвердить диагноз.
Ультразвуковое обследование плода
- Скрининг I триместра назначается с 11 по 13 неделю беременности. Его основная цель – оценить венозный кровоток, оценить качество развития нервной системы плода. Определить сформировавшуюся носовую кость и измерить толщину воротниковой зоны. По этим показателям оценивается здоровье будущего ребенка, делается заключение о возможном аномальном развитии плода.
- Исследование II триместра рекомендуют проводить на 21-24 неделе. Цель – определить возможное наличие анатомических отклонений жизненно важных внутренних органов. Эти дефекты невозможно вылечить после рождения малыша. Ребенок нежизнеспособен. Решение о внутриутробном лечении принимается будущей мамой после консультации с врачом, ведущим беременность.
- УЗИ в начале III триместра позволит выявить патологии, которые поддаются операционному лечению в первые месяцы жизни крохи.
Исследование биохимических маркеров
Стоит знать, перед тем как отправиться на биохимический скрининг, что это исследование проводится с утра натощак. Допустимо пить воду в любом количестве.
Во время первого скрининг-теста, лабораторным анализом оценивается один из видов гормона ХГЧ, а также протеин А-плазмы (PAPP-A).
Здесь важна точность сроков наступления зачатия. Норма гормона ХГЧ изменяется с каждым днем развития плода.
Результат скрининга может оказаться ошибочным из-за неверно поставленного срока.
Биохимический тест II триместра назначается одновременно с УЗИ.
Оцениваются три фактора:
- общий ХГЧ;
- альфа-фетопротеин – особый белок, вырабатывающийся в печени плода;
- эстриол.
О чем говорят результаты скрининга
 Для анализа теста используются специально разработанные компьютерные программы.
Для анализа теста используются специально разработанные компьютерные программы.
Программная оценка основывается не только на результатах лабораторных и ультразвуковых обследований.
Важную роль играют и другие факторы:
- возраст будущей мамы;
- вес;
- наличие плохих привычек;
- установленный срок беременности;
- наличие детей с генетическими отклонениями от нормы в прошлом;
- перечень медицинских препаратов, употребляемых во время беременности;
- болезни в анамнезе.
На основании этих данных программа оценивает индивидуальный риск рождения ребенка с генетическими аномалиями, пороками развития.
После анализа индивидуального риска принимается решение о необходимости проведения инвазивного теста.
Этот тест не безопасен для плода. Он может грозить выкидышем. Риск в этом случае оценивается индивидуально.
Проводить его стоит лишь в том случае, если родители будущего малыша готовы прервать беременность при получении отрицательного ответа.
В противном случае его проведение может лишь нанести вред маме и ребенку.
Как самостоятельно оценить результаты скрининг-теста
Самой волнительной частью скрининга является расшифровка результатов.
При самостоятельной оценке теста важно понимать, что критические уровни показателей риска указываются в виде соотношения.
Например, если в заключении указано, что риск того, что у еще нерожденного малыша синдром Эдвардса составляет 1:520.
Это означает, что, при абсолютно одинаковых вводных данных, одна из 520 женщин родит ребенка с этим заболеванием.
Однако, не стоит полностью пренебрегать обследованием.
Если риск высок (высокий риск – показатель ниже, чем 1:380), стоит обсудить с врачом необходимость проведения инвазивных тестов.
Не будет лишним показать отчет о проведении скрининг-теста генетику.
Инвазивные методы скрининга
Амниоцентез
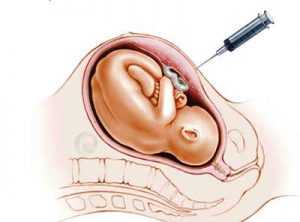 Проводится до 18 недели. С помощью аппарата УЗИ врач определяет положение ребенка в данный момент и вводит тонкую иглу через стенку живота матери в околоплодный пузырь.
Проводится до 18 недели. С помощью аппарата УЗИ врач определяет положение ребенка в данный момент и вводит тонкую иглу через стенку живота матери в околоплодный пузырь.
С помощью шприца происходит забор небольшого количество амниотической жидкости. Именно эту жидкость и исследуют в лаборатории.
Амниотическая жидкость – околоплодные воды, содержащие в себе частички кожи плода.
Амниоцентез не способен определить все возможные врожденные дефекты, но в то же время он выявляет:
- синдром Дауна;
- кистозный фиброз;
- мышечную дистрофию;
- дефекты нервной трубки.
Угроза выкидыша при проведении этой процедуры достаточно велика. Одна из трехсот беременностей заканчивается выкидышем.
Результат будет готов через 2 недели.
Биопсия хориона
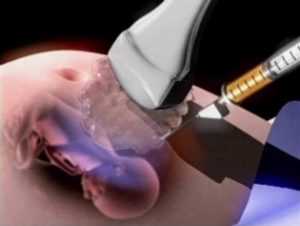 Назначается до 13 недели.
Назначается до 13 недели.
На анализ отправляются ворсинки хориона, расположенные на плаценте в том месте, где она прикрепляется к матке.
Проведение процедуры похоже на амниоцентез. Забор материала происходит с помощью шприца с тонкой иглой.
Этот метод несет за собой меньшие риски для беременности, но он не столь информативен.
В частности, биопсия хориона не позволяет выявить дефекты нервной трубки плода. Зато результаты можно получить раньше – через неделю.
Кордоцентез
Проводится после 19 недели беременности. Метод проведения похож на два предыдущих.
Отличие в том, что исследуется кровь, забранная из пуповины плода.
Метод достаточно рискован. Вероятность выкидыша составляет 1%.
Помните, что решение об использовании инвазивных методов диагностики, принимает лично будущая мать ребенка.
В случае отрицательного результата теста, возможность прерывания беременности по медицинским показаниям обсуждается только с добровольного согласия женщины.
В любом случае, скрининг-диагностика, для чего бы она не проводилась с медицинской точки зрения, дает родителям право принять взвешенное решение о сохранении патологической беременности.
Видео: Как осуществляется пренатальный скрининг
kakrodit.ru
Пренатальный скрининг
— С малышом все в порядке? — спрашивают женщины, разглядывая на экране пятимиллиметровый эмбрион.
— Да, пока все хорошо. Размеры плодного яйца и эмбриона соответствует сроку, есть красивый желточный мешок, но более точную информацию мы получим несколько позже.
— На скрининге?
— Да, на скрининге.
Само слово «скрининг» во время беременности порождает некоторую путаницу. Скрининги во время беременности бывают разные. Мы уже обсуждали скрининг на гестационный сахарный диабет, скрининг на гестационный гипотиреоз, пришло время обсудить самый важный скрининг — на врожденные заболевания.
Какие нарушения покажет пренатальный скрининг
Некоторые заболевания отчетливо видны при проведении УЗ-диагностики на определенном сроке беременности, но часть генетических нарушений могут не иметь явных УЗ-признаков, особенно в первой половине беременности. Поэтому беременным назначают целый комплекс диагностических мероприятий, который надо провести до 22-й недели гестации.
В первую очередь выявляют самые распространенные трисомии:
- Синдром Дауна (лишняя хромосома в 21-й паре). Это генетическое заболевание хорошо известно, потому что встречается очень часто (приблизительно один случай из 700 родов). Таких особенных детей воспитывают Ирина Хакамада, Эвелина Бледанс. Это непростая задача, требующая много терпения, сил и любви.
- Синдром Эдвардса (лишняя хромосома в 18-й паре). Встречается примерно один раз на 3000 родов. Аномалии черепа сочетаются с пороками сердца и крупных сосудов и сопровождаются глубоким поражением интеллекта. 60 % детей с синдромом Эдвардса умирают в возрасте до 3 месяцев, до года доживает лишь 5–10 %. Основной причиной смерти служат остановка дыхания и нарушения работы сердца.
- Синдром Патау (лишняя хромосома в 13-й паре). Такие дети рождаются один на 7000 родов. Как правило, они страдают множественными врожденными пороками, 95 % умирают в первые месяцы жизни. Выжившие имеют крайнюю степень поражения интеллекта — идиотию.
Основная задача пренатального скрининга — вовремя заподозрить, что ребенок может родится больным, и предоставить женщине возможность принять решение: проводить уточняющие исследования или не проводить; продолжать вынашивать эту беременность или прервать.
Первый скрининг

Первый скрининг — самый главный. Проводится в сроке беременности от 11 недель 6 дней до 13 недель 6 дней. Скрининг включает УЗИ и биохимическое исследование двух показателей в сыворотке крови: свободной субъединицы β-ХГЧ и РАРР-А (Pregnancy-associated plasma protein-A — плазменный протеин А, ассоциированный с беременностью).
Врач УЗ-диагностики ищет аномалии развития плода и обязательно измеряет толщину воротникового пространства и наличие носовых костей (это важные маркеры, которые используют для расчета риска).
Затем все показатели загружают в компьютерную программу, указывая возраст, вес пациентки, расовую принадлежность, срок беременности, некоторые сопутствующие заболевания и особенности течения беременности, лекарственные препараты, применявшиеся во время гестации.
Компьютерная интегративная оценка этих показателей позволяет диагностировать до 90 % трисомий по 21-й хромосоме (синдром Дауна) и до 95 % трисомий по 18-й и 13-й хромосомам (синдром Эдвардса и синдром Патау). Результат представлен в виде графика и в цифрах. В РФ преимущественно используется компьютерная программа PRISCA.
Второй вариант компьютерной оценки результата — использование программы ASTRAIA, которая была разработана Институтом внутриутробной медицины (Fetal Medicine Foundation, FMF), Лондон, и всемирно известными экспертами в области гинекологии и предродовой диагностики. Для того чтобы использовать эту программу, врач должен получить сертификат FMF и купить лицензию.
Особенностью ASTRAIA является возможность добавить в программу несколько ультразвуковых параметров и данные кровотока в венозном протоке, что позволяет прогнозировать не только риск трисомий по 21-й, 13-й и 18-й паре хромосом, но и заранее предсказать вероятность развития преэклампсии — грозного осложнения беременности, которое возникает в третьем триместре.
Второй скрининг и УЗИ

Второй скрининг — это квадротест в сроке от 15 недель 6 дней до 18 недель 6 дней. Этот этап предполагает только биохимическое исследование крови: α-фетопротеин (АФП), неконъюгированный эстриол, β-ХГЧ, ингибин А. Кроме рисков трисомий квадротест позволяет заподозрить еще одну группу пороков — дефекты нервной трубки у плода.
Завершает рутинный диагностический этап ультразвуковое исследование на сроке 18–21 недель беременности.
Скрининги необходимо проводить в строго регламентированные сроки беременности. Неправильно выбранное время делает исследование совершенно неинформативным. Беременные, опоздавшие на первый скрининг, могут пройти второй. Делать и первый, и второй скрининг можно (если лечащий врач хочет получить более полную оценку ситуации), но результаты первого скрининга считаются более точными.
Обычно степень риска выражают в цифрах. Если на бланке написано, что риск <1:10000, то такой вероятностью можно пренебречь, как материальной точкой. Это не значит, что точно не родится больной ребенок, — это значит, что вероятность хромосомных аномалий у плода настолько маленькая, что не стоит тратить силы, нервы, деньги, время на дальнейшие уточняющие исследования.
Но и «плохой» скрининг — ни в коем случае не диагноз. Это просто риск. Ситуация, требующая уточнения. Тем не менее, получив «плохой» результат первого скрининга, не стоит занимать страусиную позицию и ждать результат квадротеста (вдруг хороший придет!).
Чем быстрее врачи смогут уточнить состояние плода, тем больше времени остается на принятие решения: продолжать вынашивать беременность и растить особенного ребенка, или прервать беременность и пойти на следующую попытку рождения здорового малыша.
О том, как врачи проводят уточняющие тесты, если выявленный риск высок, я расскажу вам в следующий раз.
Оксана Богдашевская
Фото istockphoto.com
apteka.ru
сроки проведения и когда делают первый, второй и третий скрининг?
Скрининг при беременности — это целый комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще не рожденного малыша. Скрининг позволяет выявить многие врожденные заболевания и физические характеристики. Как и когда проводится скрининг при беременности, зачем он нужен и какие обследования включает?
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
В нашей стране обязательным является лишь плановое УЗИ-обследование беременных женщин. Полный скрининг считается дополнительным исследованием, которое обычно проводится по желанию будущей мамы. Но иногда врач настойчиво рекомендует пройти именно полное обследование. Если вам дали направление на полный скрининг, не паникуйте — это вовсе не означает, что врач подозревает какую-то патологию. Просто в некоторых ситуациях риск их развития статистически выше, и врачу необходимо знать о возможных опасностях для правильного ведения беременности. Скрининг при беременности обычно назначают:
- беременным старше 35 лет, а также в том случае, если возраст отца превышает 40 лет;
- при наличии генетических патологий у членов семьи;
- при наличии в прошлом замершей беременности, выкидышей или преждевременных родов;
- беременным, которые перенесли в первом триместре какое-либо инфекционное заболевание;
- женщинам, вынужденным принимать лекарства, которые могут быть опасными для плода и влиять на развитие беременности;
- женщинам, работающим на вредных производствах и/или тем, у кого есть вредные привычки.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает какие-либо отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и других факторов.
Первый скрининг при беременности
Первый скрининг при беременности проводят между 11-ой и 13-ой неделями. Нет смысла проходить это обследование ранее — до 11-ой недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
УЗИ
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для 11–13-недельной беременности эти нормы составляют:
- КТР (копчико-теменной размер, то есть длина плода от темени до копчика) — 43–65 мм. Если эта цифра больше нормы, значит, ребенок будет крупным. Отклонение в меньшую сторону говорит о замедленном развитии (причиной такого положения дел часто является гормональный дисбаланс или перенесенные будущей мамой инфекционные болезни), генетических патологиях или гибели плода (в этом случае сердце не будет прослушиваться). Впрочем, это может быть обусловлено и банальной ошибкой в определении сроков беременности.
- БПР (бипариетальный размер, то есть расстояние от виска до виска) — 17–24 мм. Высокий БПР означает большой размер плода, но лишь при условии, что все остальные показатели говорят о том же. В противном случае речь может идти о грыже мозга или гидроцефалии. Низкий БПР говорит о замедленном развитии мозга.
- ТВП (толщина воротникового пространства) — 1,6–1,7 мм. Отклонение от этой нормы (ТВП выше 3 мм) считается признаком некоторых тяжелых хромосомных патологий — синдрома Дауна, синдрома Эдвардса и т.п. Однако не следует паниковать раньше времени — никто не станет ставить столь серьезный диагноз лишь на основании ТВП. Для подтверждения требуется сдать анализ крови на гормоны и сделать биопсию внешней плотной оболочки эмбриона для последующего исследования.
- Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым.
- ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
- Размер хориона, амниона и желточного мешка . Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
- Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
- Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
- Шейка матки . В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами — трансабдоминальным, при котором датчик УЗИ-аппарата располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо соответствующим образом подготовиться. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота и картинка будет четче.
При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или освежиться при помощи влажных салфеток.
Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать средства от метеоризма и не есть ничего газообразующего.
На заметку
Бытует мнение, что УЗИ «оглушает» нерожденного ребенка. Это, конечно, миф, возникший из-за незнания базовых законов физики. Ультразвук — это колебания высокой частоты, которые не слышны ни взрослым, ни детям. УЗИ — одно из самых точных, недорогих и безопасных исследований.
Анализ крови
Биохимический скрининг, который также называют двойным тестом, проводят для определения уровня двух гормонов (отсюда и название) — свободного b-ХГЧ и PAPP-A.
b-ХГЧ (хорионический гонадотропин человека) начинает вырабатываться с первых дней беременности. Его количество постепенно нарастает примерно до 9-ой недели, а затем начинает плавно снижаться. В среднем для срока 11–13 недель нормой считается 50 000–55 000 мМЕ/мл. Повышенный уровень ХГЧ может свидетельствовать о многоплодной беременности, или — в худшем случае — генетических патологиях плода или наличии у матери сахарного диабета. Пониженный ХГЧ типичен для замершей беременности, внематочной беременности, гибели плода или определенных пороках развития (синдрома Патау и синдрома Эдвардса).
PAPP-A — протеин А-плазмы. Норма содержания для срока 11–13 недель — 0,79–6,01 мЕд/л. Низкий PAPP-A — признак таких хромосомных патологий, как синдром Дауна и синдром Эдвардса, гибель плода и выкидыш, гипотрофия плода (дефицит массы тела) и преэклампсия.
Высокий РАРР-А — признак многоплодной беременности, больших размеров плода или низкого расположения плаценты.
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через 8 часов после последнего приема пищи. За 2–3 дня до анализа следует воздерживаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 16–20 недель. Как и первый, он состоит их тех же двух этапов — УЗИ и анализа крови.
УЗИ
На этот раз врач определяет не только размеры, но и положение плода и его костную структуру, состояние внутренних органов и место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
БПР — 26–56 мм.
ДБК (длина бедренной кости) — 13–38 мм.
ДПК (длина плечевой кости) — 13–36 мм.
ОГ (окружность головы) — 112–186 мм.
ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
Локализация плаценты . Некоторый риск есть лишь при расположении плаценты на передней стенке матки — при такой локализации возможно отслоение плаценты.
Пуповина . Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через 2 артерии и 1 вену, хотя иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе сердечно-сосудистой системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Как и во время первого скрининга, во время второго берется анализ крови на b-ХГЧ, проверяется также уровень свободного эстриола и АФП. Приводим нормы их содержания на 16–20-ой неделях беременности:
b-ХГЧ — 4,67–5–27 нг/мл.
Свободный эстриол — гормон, по уровню которого можно судить о состоянии плаценты. Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.
АФП — белок, который вырабатывается в ЖКТ плода. Норма — 15–27 Ед/мл. Немного пониженный АФП может означать, что срок беременности был определен неверно (слегка занижен). Если АФП очень низкий, причина может быть в синдроме Эдвардса или Дауна, угрозе выкидыша или гибели плода. Высокий АФП характерен для патологий нервной трубки, атрезии пищевода, синдроме Меккеля. Высокий АФП также возможен у женщин, перенесших во время беременности инфекционное заболевание.
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30-ой–43-ей неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
УЗИ
БПР — 67–91 мм
ДБК — 47–71 мм
ДПК — 44–63 мм
ОГ — 238–336 мм
ИАЖ — 82— 278 мм
Толщина плаценты — 23,9–43,8. Слишком тонкая плацента — не особенно опасное отклонение от нормы. Причиной может быть миниатюрное телосложение женщины, перенесенные ей инфекционные заболевания, гипертония. Чрезмерно толстая плацента — признак анемии, диабета, резус-конфликта. Учитывается и такой показатель, как степень зрелости плаценты — на сроке 30–35 недель нормальной считается 1-я степень зрелости. При слишком быстром утолщении и старении плаценты возможны преждевременные роды, гипоксия плода и его замедленное развитие.
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
www.kp.ru
Что это такое – скрининг 1-го триместра при беременности. Расшифровка результатов узи и биохимического анализа
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
medside.ru
Зачем, когда и как сдавать пренатальный скрининг
Важность пренатального скрининга
Пренатальный скрининг – это безопасные исследования, позволяющие с большой степенью вероятности выявить группы риска пороков развития плода, а также осложнений беременности. Пренатальная (дородовая) диагностика особенно важна для вас, если:
- Вы беременны и Ваш возраст до 35 лет, но Вы хотели бы иметь точный скрининг с расчетами рождения ребенка с рисками хромосомных аномалий, следствием чего являются такие врожденные заболевания как синдромом Дауна, синдром Дауна, синдром Эдвардса, дефекты нервной трубки + риск трисомии по 13 хромосоме (синдром Патау), триплоидии материнского происхождения, синдрома Шерешевского-Тернера без водянки, риск синдрома Смита-Лемли-Опитца, синдрома Корнели де Ланге.
- Вы беременны и Ваш возраст от 35 лет
- УЗИ вашего плода показало наличие дефектов, отклонений от норм развития плода.
- У Вас уже есть ребенок или близкий родственник с врожденным дефектом или генетическим заболеванием.
- Вы являетесь носителем гемофилии или мышечной дистрофии.
- Вы и ваш партнер связаны родственными связями (например, вы двоюродные брат с сестрой).
- Вы принимаете сильнодействующие лекарства, делали рентген или другие облучающие организм процедуры, во время Вашей беременности (к примеру, в первые недели беременности, когда Вы не подозревали о ней).
Оценка риска врожденных пороков
Некоторые виды врожденной патологии у плода встречаются относительно часто. Например, синдром Дауна (трисомия по 21-й паре хромосом или трисомия 21, Down Syndrome) из 600–800 новорожденных один случай. Это заболевание, так же как и некоторые другие, возникает в момент зачатия или на самых ранних стадиях развития зародыша и достатовно рано может быть диагностировано с помощью методов инвазивной пренатальной диагностики (биопсия ворсин хориона, амниоценте).
Однако такие методы сопряжены с риском таких осложнений беременности как выкидыш, развитие резус-конфликта и конфликта по группе крови, инфицирования плода, развития тугоухости у ребенка и т. д. Поэтому эти исследования назначаются женщинам высоких групп риска. К группам риска относятся женщины старше 35 и особенно старше 40 лет, а также пациентки с рождением детей с пороками развития в прошлом.
Однако дети с синдром Дауна могут родиться и у совсем молодых женщин, не имеющих детей с пороками развития. Женщины, не попавшие в группы риска, не нуждаются в проведении дополнительных инвазивных исследований. Обнаружение повышенного риска развития пороков развития плода с помощью методов скрининга не является диагнозом. Диагноз может быть поставлен или отвергнут с помощью дополнительных тестов.
Оценка рисков осложнений беременности с помощью пренатального скрининга
Результаты, полученные при проведении пренатального скрининга 1 и 2 триместров используются не только для оценки рисков врожденной патологии.
Полученные результаты позволяют также прогнозировать риск других осложнений беременности, таких как внутриутробная гибель плода, поздний токсикоз, внутриутробная гипоксия, плацентарная недостаточность, отставание в развитии, преждевременные роды и др. При обнаружении высокого риска нарушений функции плаценты по данным обследования первого и второго триместров беременности может быть назначено специальное лечение, которое может резко снизить риск развития патологии.
В некоторых случаях при получении тревожных результатов скрининга для более четкой диагностики нарушений назначается углубленное обследование. В такое обследование в частности входят молекулярно-генетические анализы. Так могут быть выявлены скрытые виды нарушений, требующие профилактических мероприятий.
В первом триместре активность зародыша слабая, зато плацента работает очень активно. Поэтому на этих сроках, с 11 по 13 неделю, определяются плацентарные показатели – свободный ХГЧ и PAPP-A. Неправильное соотношение показателей указывает на риск задержки внутриутробного развития плода, а также гипертонических состояний.
Во втором триместре, с 14 по 20 неделю, оптимально на сроке 16-18 недель, исследуется уникальная комбинация показателей: плацентарный показатель ХГЧ, плодовый показатель АФП и свободный эстриол , показывающий работу плода, плаценты и организма женщины. Комплекс этих показателей позволяет своевременно оценить работу фето-плацентарного комплекса, как раз тогда, когда закладываются многие виды патологии.
Ранняя профилактика может помочь предотвратить многие проблемы в последнем триместре беременности. Если профилактику осложнений не назначить с достаточно раннего срока беременности, при декомпенсации работы плаценты в третьем триместре беременности начавшую катастрофу остановить практически невозможно.
Что такое группы риска?
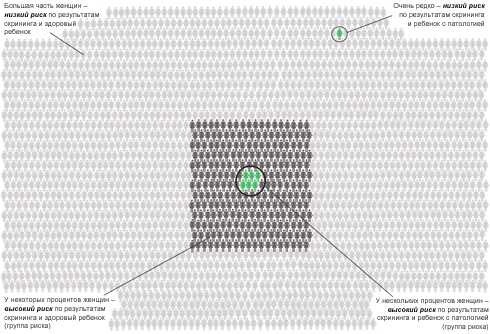
Группами риска являются такие группы пациенток, среди которых вероятность обнаружения той или иной патологии беременности выше, чем во всей популяции (среди всех женщин данного региона). Существуют группы риска по развитию невынашивания беременности, гестоза (позднего токсикоза), различных осложнений в родах и т. д. Если женщина в результате обследования оказывается в группе риска по той или иной патологии, это не означает, что данная патология обязательно разовьется. Это означает только то, что у данной пациентки тот или иной вид патологии может возникнуть с большей вероятностью, чем у остальных женщин. Таким образом, группа риска не тождественна диагнозу. Женщина может находиться в группе риска, но никаких проблем в течение беременности может не быть. И необорот, женщина может не находиться в группе риска, но проблема у нее возникнуть может. Диагноз же означает то, что у данной пациентки уже обнаружено то или иное патологическое состояние.
www.cironline.ru
