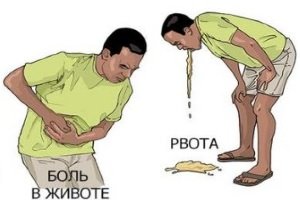
лечение и симптомы развития болезнетворных микроорганизмов
У здорового человека может обнаруживаться не более 1% патогенной флоры от общей микробиоты кишечника. Развитие патогенов (болезнетворных микробов) подавляется полезными микроорганизмами, заселяющими ЖКТ. Попадая в организм с некачественными, грязными или недостаточно термически обработанными продуктами, болезнетворные микробы не вызывают заболевания до тех пор, пока не произойдет снижение иммунитета. Тогда они начинают интенсивно размножаться, убивают полезную флору, вызывают патологические процессы в кишечнике и других органах.

В кишечнике любого человека существуют различные микроорганизмы
Разновидности патогенных микробов
Все болезнетворные микроорганизмы можно разделить на две большие группы:
- Условно-патогенная микрофлора кишечника, включающая в себя стрептококки, стафилококки, кишечную палочку, иерсении, пептококки, клебсиеллы, протеи, грибы рода Aspergillus и дрожжеподобные грибы Candida. Они постоянно находятся в организме человека, но свои патогенные свойства проявляются при снижении уровня резистентности.
- Патогенная флора кишечника, представленная сальмонеллами, клостридиями, холерным вибрионом, отдельными штаммами стафилококков. Данные микробы не являются постоянными обитателями кишечника, слизистых оболочек и других органов и тканей. Попадая в них, микроорганизмы начинают интенсивно размножаться, вытеснять полезную микрофлору и вызывать развитие патологических процессов.
Самые распространенные представители УПФ
Наиболее многочисленными группами условно-патогенной флоры являются стафилококки и стрептококки. Проникая в организм человека через микротравмы слизистых оболочек и кожи, они вызывают стоматит, тонзиллит, гнойные воспаления ротовой полости и носоглотки, пневмонию. Разносясь с током крови, бактерии проникают во внутренние органы, что приводит к менингиту, ревматизму, поражению сердечной мышцы, почек и мочевыводящих путей.
У ребенка патогенные штаммы стрептококков вызывают скарлатину, часто протекающую в тяжелой септической форме с поражением сердца, миндалин, головного мозга и верхнего слоя эпидермиса.
Патогенные свойства клебсиеллы
Представители рода Klebsiella вызывают тяжелые поражения кишечника, дыхательной и мочеполовой системы. В тяжелых случаях происходит разрушение мозговых оболочек, развитие менингита, а также фиксируются явления сепсиса, приводящие к летальному исходу. Данные представители патогенной кишечной флоры вырабатывают сильные токсины, убивающие все полезные микроорганизмы.

Палочка Клебсиелла под увеличением
Наиболее часто поражение клебсиеллой наблюдается у новорожденных младенцев, имеющих патологии развития или родившихся раньше срока. Так как кишечник ребенка еще не заселен полезной флорой, оказывающей подавление болезнетворного агента, то у малышей возникают менингиты, пневмонии, пиелонефриты и даже явления сепсиса. Лечение осложняется тем фактором, что бактерии рода Klebsiella невосприимчивы к большинству имеющихся в настоящее время антибиотиков.
Условно-патогенные и патогенные грибы
Грибы рода Candida часто становятся виновниками молочницы. Помимо этого, они вызывают поражение слизистых оболочек ротовой полости, кишечника, мочевыводящих путей и наружных половых органов. Деформация ногтевых пластин, их отслоение и появление неприятного запаха также связано с интенсивным ростом грибов рода Кандида.
А вот плесневые грибы, представленные родом Aspergillus, паразитируют в легких человека, длительное время не проявляя симптоматики заболеваний.
Представители патогенной флоры
Патогенные штаммы кишечной палочки и сальмонеллы являются основными возбудителями кишечных инфекций, сопровождающихся диареей, интоксикацией, лихорадкой, рвотой и поражением слизистой оболочки ЖКТ.

Клостридии в кишечнике
Наиболее известные бактерии рода Clostridium вызывают ботулизм, газовую гангрену и столбняк. При данных заболеваниях поражается нервная система и мягкие ткани. А вот поражение желудочно-кишечного тракта происходит при попадании в организм:
- C.difficile, вызывающих псевдомембранозный колит;
- С.perfringens типа А, провоцирующих развитие пищевых токсикоинфекций и некротических энтеритов.
Такой представитель патогенной флоры кишечника, как холерный вибрион Vibrio cholerae, вызывает холеру. При усиленном размножении данного микроорганизма нарушается функция ЖКТ, появляется рвота, водянистая диарея, наступает быстрое обезвоживание, которое может привести к летальному исходу.
Заселение микрофлоры у новорожденных
Желудочно-кишечный тракт новорожденного ребенка не заселен флорой, поэтому его организм очень восприимчив к различным инфекциям. Дисбактериоз в этот период может возникнуть из-за попадания в кишечник большего количества условно-патогенных микробов, чем представителей полезной флоры. Если малыша вовремя начать грамотно лечить, заселяя его пищеварительный тракт при помощи препаратов, содержащих бифидо- и лактобактерии, то удастся избежать развития патологических процессов во внутренних органах.
В норме заселение полезной флорой происходит постепенно. Микроорганизмы поступают в кишечник с материнским молоком, размножаются, достигают определенной концентрации и начинают выполнять свои функции.

Груднички очень чувствительны к дисбактериозу
Причины, способствующие развитию патогенной флоры
Медики выделяют перечень основных причин, приводящих к появлению дисбактериоза. К ним относятся:
- Несбалансированный рацион питания, при котором в организм поступает много простых углеводов и белковых продуктов, вызывающих развитие гнилостной микрофлоры и метеоризм кишечника. Также сюда стоит отнести употребление пищи, содержащей большое количество искусственных красителей, консервантов, нитратов и пестицидов.
- Длительное или необоснованное лечение антибиотиками, которые уничтожают не только патогенную флору, но и полезные микроорганизмы.
- Проведение химиотерапии, прием противовирусных препаратов, воздействие радиоактивных изотопов, неправильно подобранная гормонотерапия.
- Развитие воспалительных процессов в кишечнике, приводящих к изменению pH, при котором погибают лакто- и бифидобактерии, а их место занимает УПФ.
- Наличие кишечных гельминтов, выделяющих большое количество токсинов, которые способствуют снижению иммунитета.
- Хронические и острые инфекции, сопровождающиеся снижением выработки антител и общей резистентности организма (ВИЧ, гепатит C и B, герпес и другие).
- Сахарный диабет, злокачественные новообразования, поражения печени и поджелудочной железы.
- Перенесенные сложные операции, истощение, сильное переутомление, длительное пребывание в состоянии стресса.
- Бесконтрольное очищение прямой кишки при помощи клизм, частое или неправильное проведение колоногидротерапии.
- Несоблюдение правил личной гигиены, употребление в пищу испорченных продуктов.
В список людей, склонных к проявлению дисбактериоза, входят новорожденные дети, люди преклонного возраста, а также взрослые, имеющие врожденные или приобретенные аномалии ЖКТ.
Наиболее распространенные признаки дисбактериоза
Специалисты выделяют 4 стадии дисбактериоза кишечника, симптомы которых имеют несколько существенных отличий. Первая и вторая фазы практически никогда не проявляются клинически. Пациенты, которые очень внимательно прислушиваются к своему организму, могут заметить появление легкой слабости, утомляемости, небольшого чувства тяжести в области солнечного сплетения, образование газов и урчание в кишечнике.

Ощущение боли часто сопровождает дисбактериоз
Однако чаще всего человек не придает этому должного значения, списывая на стрессы, нехватку витаминов, недосыпание, переутомление и другие факторы, которые в последнее время для многих стали нормой жизни.
Когда наступает третья стадия, начинают проявляться следующие признаки интенсивного размножения патогенной микрофлоры в кишечнике:
- Диарея, развивающаяся в результате усиления перистальтики кишечника, нарушения функции всасывания воды и интенсивного синтеза желчных кислот. На четвертой стадии кал становится зловонным, может содержать примеси слизи, крупных непереваренных кусочков пищи, прожилки или сгустки крови. У людей преклонного возраста дисбактериоз чаще проявляется в виде запоров, когда организм не может самостоятельно очистить кишечник от каловых масс. Для этого требуются клизмы или слабительные препараты.
- Частые вздутия живота в результате развития бродильных процессов и усиленного газообразования, сопровождающиеся болью. Вздутие тонкого кишечника провоцирует боли вокруг пупка. Образование газов в толстом отделе проявляется болевой реакцией в нижней правой части живота.
- Явления интоксикации, к которым относятся тошнота, рвота, повышение общей температуры тела, слабость, частые головные боли.
Так как в результате нарушения всасывания питательных веществ организм недополучает необходимые витамины и минералы, то на четвертой стадии дисбактериоза наблюдаются:
- сухость кожи;
- бледность кожи и видимых слизистых оболочек;
- стоматиты, гингивиты и прочие воспалительные явления в ротовой полости.
Очень остро на нехватку биологически активных веществ реагируют волосы и ногти. Они истончаются, начинают ломаться, становятся тусклыми и безжизненными.
Осложнения, вызываемые дисбактериозом
Если лечение оказывается несвоевременно или не в полном объеме, то в организме начинают развиваться патологические процессы, которые часто имеют тяжелые и даже необратимые последствия.
Наиболее частыми из них являются:
- хронические гастриты, колиты и энтериты;
- перитониты, возникающие в результате разрушения стенки кишечника патогенной флорой;
- обезвоживание организма;
- осложнение другими инфекциями, происходящее на фоне снижения иммунитета;
- физиологические и структурные нарушения в поджелудочной железе и печени;
- извращение или отсутствие аппетита и, как следствие, истощение.

Чтобы не доводить заболевание до серьезных осложнений, необходимо вовремя обратиться к врачу
Крайней стадией является сепсис, когда патогенная флора из кишечника проникает в кровяное русло и с током крови разносится во все жизненно важные органы и ткани. В этом случае предотвратить летальный исход можно, только начав своевременно лечить пациента при помощи интенсивной терапии в условиях клиники.
Медикаментозная терапия
Лечение дисбактериоза должно быть комплексным. После установления причины его возникновения и стадии развития врач назначает медикаментозную терапию и диету, разрабатывает меры, предупреждающие повторное возникновение заболевания. Также он прописывает препараты, устраняющие последствия разрушительного действия патогенной флоры, восстанавливающие иммунитет, насыщающие организм недостающими витаминами и минералами.
При дисбактериозе кишечника применяются следующие группы лекарственных веществ:
- пробиотики, которые содержат полезные лакто- и бифидобактерии, подавляющие рост патогенной флоры;
- пребиотики, содержащие вещества, стимулирующие размножение полезных микроорганизмов;
- симбиотики, совмещающие в себе действие двух описанных выше групп лекарственных средств;
- ферментные препараты;
- сорбенты, способные связывать и выводить из организма токсические вещества, продукты распада и гниения.
При наличии четвертой стадии дисбактериоза назначаются антибиотики. В оптимальном варианте необходимо сдать анализ кала для того, чтобы выяснить, какой именно препарат следует применять в каждом конкретном случае.

Правильно назначенное лечение способствует быстрому восстановлению организма
При обнаружении патогенных грибов назначаются противогрибковые препараты.
Диетотерапия
Ускорению развития патогенной флоры в кишечнике способствуют:
- мучные и кондитерские изделия;
- сахар и продукты, содержащие его в большом количестве;
- копчености;
- квашения;
- бобовые;
- цельное молоко;
- газированные и алкогольные напитки;
- жареная пища.
Поэтому, задумываясь, как избавиться от явлений дисбактериоза, следует убрать эти продукты из своего рациона.
Вместо них стоит употреблять достаточное количество:
- овощей, не содержащих крахмал;
- зелени;
- кисломолочных продуктов;
- каш из гречихи, овсяных хлопьев, бурого риса, пшеницы;
- мяса курицы, перепелок, кроля, индейки, телятины.
Некоторые фрукты (яблоки, бананы) могут вызывать брожение. Поэтому при проблемах с кишечником их потребление следует ограничить. Но здесь стоит уточнить, что при лечении дисбактериоза кишечника народными средствами, рекомендовано потребление печеных яблок. Они, как губка, впитывают в себя токсические продукты, способствуют остановке диареи, насыщают организм питательными веществами, обеспечивают нужное количество клетчатки.

Соответствующее питание является неотъемлемой частью лечения дисбактериоза кишечника
Овощи также стоит употреблять в тушеном, вареном или запеченном виде. Хлеб лучше немного подсушить в тостере или духовом шкафу.
Чтобы предотвратить интенсивное развитие патогенной флоры в кишечнике, следует соблюдать правила личной гигиены, избегать чрезмерных эмоциональных и физических нагрузок, несбалансированных диет и бесконтрольного приема антибиотиков.

Имею два образования: техническое и экономическое. Также интересуюсь воспитанием детей, медициной, женскими темами, путешествиями, психологией, а также дизайном и ремонтом.
Условно-патогенная микрофлора кишечника: понятие, норма и патология
Условно-патогенные микроорганизмы – это бактерии и грибки, которые при нормальных условиях не приносят вред человеку. Они мирно сосуществуют с организмом без вреда для здоровья. Однако если состояние человека ухудшается, снижается местный иммунитет, то микроорганизмы из этой группы могут вызвать воспаление и привести к инфекции.
Условно-патогенная микрофлора – это микроорганизмы, которые обитают в кишечнике человека. В норме они могут содержаться в небольших количествах. Повышение числа условно-патогенных бактерий может быть признаком патологического процесса.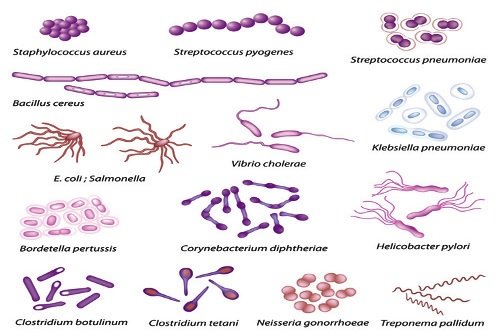
Представители кишечной флоры
Все микроорганизмы, обитающие в кишечнике, делятся на три основные группы:
- Нормальные микроорганизмы. Содержатся постоянно в толстом и тонком кишечнике, находятся в симбиозе с человеческим организмом. Обнаружение бактерий из этой группы в кишечнике не является признаком заболевания.
- Условно-патогенные микроорганизмы. Микроорганизмы из этой группы могут содержаться в кишечнике человека, не принося ему вреда. При нарушении состояния слизистой органа возможно развитие инфекции вследствие размножения бактерий.
- Патогенные микроорганизмы. Не могут размножаться в организме здорового человека. Наличие патогенных бактерий – достоверный признак патологического процесса.
Микроорганизмы в кишечнике человека
| Нормальные | Условно-патогенные | Патогенные | |
|---|---|---|---|
| Наименование бактерий |
|
Условно-патогенные бактерии
Протеи
Протеи – это микроорганизмы, которые могут вызвать активную кишечную инфекцию при нарушении местного иммунитета и общем ухудшении состояния организма. У пациентов с протейным заражением возникает сильная диарея, резко снижается аппетит, может возникать повторная рвота. Стул водянистый, зеленого цвета, с неприятным запахом. Может появляться вздутие живота, сильные боли.
Клебсиеллы
Клебсиеллы – это микроорганизмы, которые часто обитают в кишечнике. При развитии инфекции у пациента резко появляются симптомы заболевания – повышение температуры, рвота, жидкий стул с примесью непереваренных фрагментов пищи. Клебсиеллезная инфекция особо опасна тем, что наиболее часто она встречается у детей, особенно в раннем возрасте.
Кампилобактеры
Кампилобактеры – это микроорганизмы, которые также входят в условно-патогенную микрофлору. Активное заражение этими бактериями наиболее часто встречается у детей, беременных и людей с тяжелыми заболеваниями. Заболевание начинается остро, с резкого повышения температуры, появления болей в мышцах. Затем присоединяется многократная рвота и сильная диарея.
Псевдомонады
Псевдомонады – это микроорганизмы, которые вызывают синегнойную инфекцию. Для нее характерны сильные боли в животе, появление жидкого стула. Затем возможно повышение температуры, общая слабость, интоксикация организма. Без должного лечения заболевание может перейти в генерализованную форму – появляется тяжелый сепсис, который требует экстренного вмешательства врачей.
Стрептококки
Стрептококки – это микроорганизмы, которые вызывают особо тяжелые кишечные инфекции. Такая закономерность объясняется тем, что они вызывают воспалительные процессы и нарушают перистальтику кишечника. Возникают симптомы поражения кишечника – диарея и боли в животе, которые могут также сопровождаться рвотой.
Серрации
Серрации – это условно-патогенные микроорганизмы, которые могут привести к развитию тяжелого диарейного синдрома. Инфицирование этим микроорганизмом сопровождается учащением стула, вплоть до 15-20 раз в сутки. Характер испражнений при этом также изменяется – они становятся водянистыми, может обнаруживаться примесь желчи или крови. Выраженная форма заболевания сопровождается сильными болями в нижней части живота.
Дрожжеподобные грибки
Грибки из рода Кандида могут вызвать тяжелую кишечную инфекцию. К ее симптомам относятся боли, диарея с примесью крови в стуле. Проявления со стороны пищеварительного тракта сопровождаются также общей интоксикацией организма – повышением температуры тела, общей слабостью, снижением аппетита.
Нормы содержания условно-патогенных микроорганизмов в кишечнике человека
| Условно-патогенный микроорганизм | Норма содержания |
|---|---|
| Клебсиеллы | Меньше 104 клеток |
| Протеи | Меньше 104 клеток |
| Псевдомонады | Меньше 103 клеток |
| Кампилобактер | Меньше 104 клеток |
| Цитробактер | Меньше 104 клеток |
| Непатогенные штаммы стрептококков | Меньше 104 клеток |
| Дрожжеподобные микроорганизмы из рода Кандида | Меньше 103 клеток |
| Клостридии | Меньше 103 клеток |
Как проверить содержание условно-патогенной флоры
Для диагностики состояния микрофлоры кишечника применяется анализ на условно-патогенную микрофлору (УПФ). Исследование позволяет определить точное содержание микроорганизмов из этой группы. По полученному показателю можно судить о состоянии кишечника и наличии патологического процесса.
Анализ назначается, когда у врачей возникает подозрение на кишечную инфекцию. Исследование позволяет провести дифференциальную диагностику между различными поражениями пищеварительной системы. Большинство из этих заболеваний протекает со схожей симптоматикой. Только бактериологический анализ помогает определить точно, какой микроорганизм вызвал патологию. На основании полученных результатов будет подбираться соответствующее лечение.
Для проведения диагностики используется кал пациента. За несколько дней до исследования пациенту необходимо отказаться от использования ректальных свечей или масел. Желательно провести анализ до начала антибиотикотерапии, так как медикаментозная терапия может неблагоприятно повлиять на полученный результат.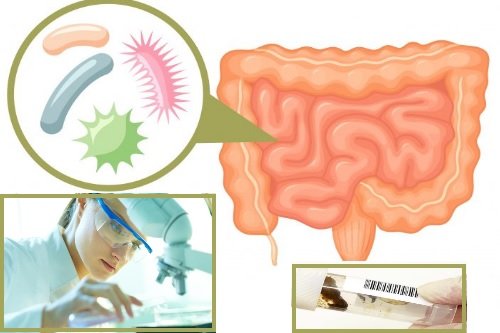
После доставки кала в лабораторию проводится его бактериологический анализ. Специалисты не только определяют наличие микроорганизмов в кале, но и подсчитывают их количество. По уровню содержания бактерий можно судить о том, является ли появление микроорганизма в кале вариантом нормы или признаком патологии. Через несколько дней пациент получает заключение специалиста о составе его кишечной микрофлоры, с которым он должен прийти к своему лечащему врачу. Доктор оценит результаты и назначит подходящую медикаментозную терапию инфекции.
Лечение условно-патогенных инфекций
Главным компонентом терапии является введение антибиотиков, сульфаниламидов или прочих противомикробных препаратов. Первоначально пациенту назначается препарат широкого спектра действия, который может сдерживать размножение практически всех условно-патогенных микроорганизмов.
При условно-патогенной инфекции в обязательном порядке проводится бактериологическое исследование кала. Во время его проведения определяется не только вид микроорганизма, вызвавшего заболевание, но и его чувствительность к антибактериальным препаратам. Поэтому после получения результатов назначается то лекарственное средство, которое точно действует на эту бактерию.
Подбор дозировки препарата зависит от множества факторов. На него влияет активность прогрессирования симптомов, тяжесть течения заболевания и общее состояние пациента. Большое значение имеют сопутствующие патологии, которые способствуют более продолжительному течению заболевания.
Большинство кишечных инфекций сопровождается появлением сильной интоксикации организма. Для коррекции этого состояния пациенту назначаются противовоспалительные препараты, которые снижают активность патологического процесса. Больной должен много пить, чтобы восполнить потерю жидкости. При сильно выраженном интоксикационном синдроме требуются более активные мероприятия – инфузионная терапия.
Также важно устранить боли в животе. Для этого используются анальгетики или спазмолитики. Дополнительные меры лечения будут зависеть от особенностей течения заболевания у пациента и его симптомов.
Что такое патогенная микрофлора человека?
У любого здорового человека желудочно-кишечный тракт населен микроорганизмами. Они не просто там живут, а выполняют свои значимые роли, помогая друг другу. Нормальная микрофлора кишечника способствует утилизации холестерина, выработке витаминов, таких как В12 и К. При участии здоровой микрофлоры воспитывается наш иммунитет, который препятствует тому, чтобы в кишечнике размножалась патогенная микрофлора. Последняя приводит ко многим неприятностям, в организме развиваются различные заболевания, которые могут довести больного до крайне тяжелого состояния.
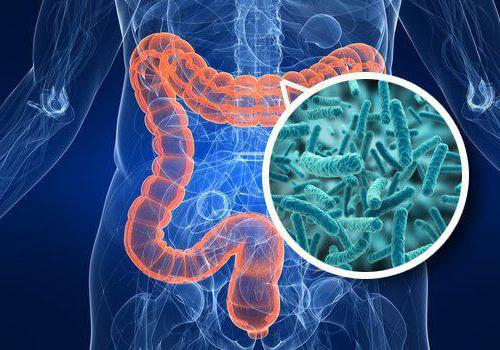
Что значит патогенная микрофлора
В организме здорового человека не должно быть более 1 % от общей микробиоты представителей патогенной микрофлоры. Рост и развитие патогенных представителей подавляется нашими помощниками — полезными микроорганизмами, которые живут в ЖКТ.
Болезнетворные микробы, которые попали внутрь организма с невымытыми продуктами, с недостаточно обработанной термически пищей, да и просто через грязные руки, не сразу возбуждают заболевания. Они могут спокойно ждать, пока не наступит ослабление иммунитета. В этом случае они сразу активно размножаются, убивают полезные микробы, вызывают различные патологии в организме, в том числе дисбактериоз.
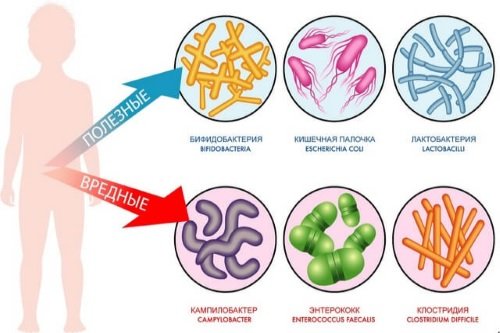
В нормальной микрофлоре существует четыре основных микроорганизма: бактероиды, бифидобактерии, кишечная палочка и молочнокислые бактерии. В норме патогенная микрофлора должна отсутствовать. Здоровый организм способен бороться с патогенами и не допускать их в свое жилище.
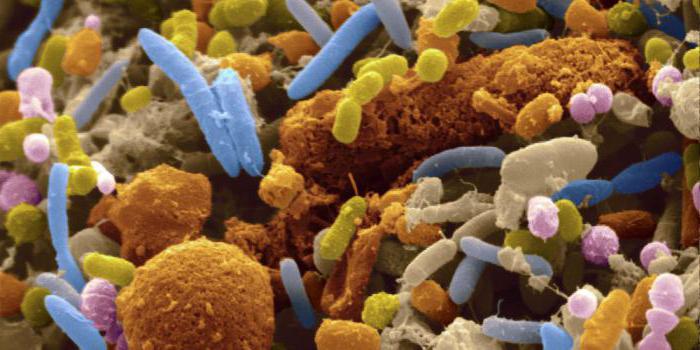
Разновидности патогенной микрофлоры
Болезнетворные микроорганизмы подразделяются на две значимые группы:
УПФ (условно-патогенная микрофлора). Включает стрептококки, кишечную палочку, стафилококки, пептококки, иерсении, протеи, клебсиеллы, грибы Aspergillus и Candida. Они могут постоянно присутствовать в организме, но проявлять себя при снижении резистентности.
ПФ (патогенная микрофлора). Представлена сальмонеллами, холерным вибрионом, клостридиями, некоторыми штаммами стафилококка. Эти представители не обитают в кишечнике, слизистых и тканях на постоянной основе. Попав внутрь организма, они начинают быстро размножаться. При этом полезная микрофлора вытесняется, развиваются патологические процессы.
Представители УПФ
Самой многочисленной группой УПФ считаются стрептококки и стафилококки. Они способны проникнуть в организм через микротрещины в слизистой и коже. Вызывают тонзиллит, стоматит, гнойные воспаления во рту, носоглотке, пневмонию. Распространяясь с кровотоком по организму, бактерии могут привести к развитию ревматизма, менингита, поражениям сердечной мышцы, мочевыводящих путей, почек.
Клебсиела вызывает тяжелейшие поражения кишечника, мочеполовой и дыхательной систем. При тяжелых случаях разрушаются мозговые оболочки, развивается менингит и даже сепсис, что приводит к летальному исходу. Клебсиелла вырабатывает очень сильный токсин, который способен уничтожать полезную микрофлору. Лечение очень проблемное, так как этот микроорганизм не воспринимает современные антибиотики. Часто страдают недоношенные дети, так как у них еще нет собственной микрофлоры. Высоки смертельные риски от пневмонии, пиелонефритов, менингитов, сепсиса.
Грибы Candida — это виновники молочницы. Поражают также слизистые ротовой полости, мочеполовой системы, кишечника.
Плесневые грибы Aspergillus заселяются в легкие и длительное время не проявляют никаких симптомов присутствия. Обнаружить наличие тех или иных представителей в организме помогает посев на патогенную микрофлору, который исследуется в лабораториях.
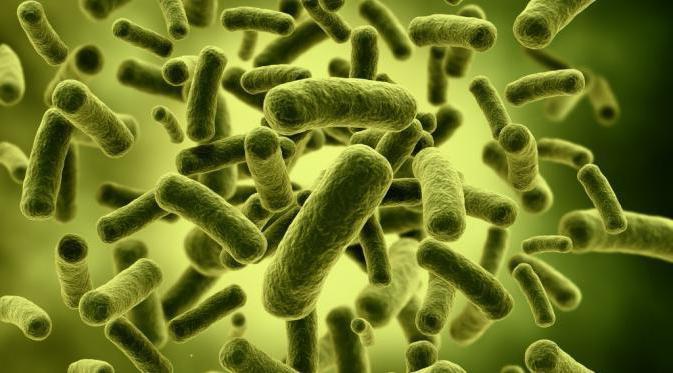
Представители ПФ
Основными возбудителями кишечных инфекций являются патогенные штаммы кишечных палочек, а также сальмонелла. Патогенная микрофлора вызывает интоксикацию организма, диарею, лихорадку, рвоту, поражения слизистых ЖКТ.
Бактерия Clostridium вызывает столбняк, газовую гангрену и ботулизм, при которых поражаются мягкие ткани и нервная система.
При попадании в организм C. difficile поражается ЖКТ, начинается пседамембранозный колит. С. perfringens типа А провоцирует развитие некротических энтеритов и пищевых токсикоинфекций.
Такое страшное заболевание, как холера, вызывается холерным вибрионом Vibrio cholerae. Этот микроорганизм размножается быстрыми темпами, появляется водянистая диарея, сильная рвота, быстрое обезвоживание способно привести к летальному исходу.
Для выявления данных микроорганизмов необходимо провести анализ на патогенную микрофлору. Он поможет быстро установить диагноз и начать своевременное вмешательство.
Микрофлора у новорожденных

Патогенная микрофлора человека формируется постепенно. У новорожденного ЖКТ не населен флорой, именно поэтому он так восприимчив к инфекциям. Часто малыши страдают коликами, дисбактериозом. Это происходит в тех случаях, когда количество в кишечнике УПФ превышено и собственные полезные микробы не справляются с ними. Лечение проводить нужно своевременно, правильно: заселять в пищеварительный тракт малыша лакто- и бифидобактерии при помощи препаратов. Так можно избежать последствий дисбактериоза, размножения патологических форм.
В норме при грудном вскармливании в организм малыша с молоком матери поступают полезные микроорганизмы, заселяются в кишечнике, размножаются там и несут свои защитные функции.
Причины развития ПФ
Патогенная микрофлора кишечника становится причиной многих заболеваний. Медики выделяют основные причины, по которым развивается дисбактериоз:
Несбалансированное питание. Употребление большого количества белков, простых углеводов приводит к распространению гнилостных явлений и метеоризму. Сюда же относится превышенное потребление консервантов, красителей, пестицидов, нитратов.
Длительное применение антибиотиков.
Химиотерапия, воздействие радиоактивных волн, противовирусные препараты, длительная гормонотерапия.
Воспалительные процессы в кишечнике, изменяющие рН, приводящие к гибели полезных бактерий.
Наличие паразитов, которые выделяют токсины. Это снижает иммунитет.
Хронические и вирусные инфекции, при которых снижается выработка антител (гепатит, герпес, ВИЧ).
Онкология, сахарный диабет, поражения поджелудочной и печени.
Перенесенные операции, сильные стрессы, утомления.
Частые клизмы, очищение кишечника.
Употребление испорченных продуктов, несоблюдение гигиены.
В группу риска входят новорожденные, пожилые люди, а также взрослые, имеющие проблемы с ЖКТ.

Признаки дисбактериоза
Медики выделяют четыре стадии развития дисбактериоза. Симптомы на каждой из них несколько отличаются. Две первые стадии обычно не проявляются клинически. Только внимательные пациенты могут заметить небольшую слабость организма, урчание в кишечнике, быструю утомляемость, тяжесть под ложечкой. При третьей стадии отмечаются следующие признаки:
Диарея — проявляется как следствие усиленной перистальтики кишечника. Функции всасывания воды нарушаются. У пожилых людей может, наоборот, проявляться запор.
Вздутие живота, усиленное газообразование, бродильные процессы. Боль вокруг пупка либо в нижней части живота.
Интоксикация (тошнота, рвота, слабость, повышение температуры).
На четвертой стадии дисбактериоза из-за нарушений обмена веществ наблюдается:
бледность кожных покровов, слизистых;
сухость кожи;
гингивиты, стоматиты, воспаления в ротовой полости.
Для выявления причин заболевания доктор при диагностике порекомендует сдать кал на патогенную микрофлору. Анализ позволит получить полную картину заболевания.

Медикаментозная терапия
Если выявлено заболевание, виной которому патогенная микрофлора, лечение назначается комплексное. Для начала доктор устанавливает причины и стадию заболевания, затем назначает медикаментозную терапию и дает рекомендации по питанию. Используются следующие лекарственные группы:
Пробиотики. Подавляют рост патогенной флоры, содержат бифидо- и лактобактерии.
Пребиотики. Стимулируют размножение полезных для кишечника микроорганизмов.
Симбиотики. Совмещают и ту, и другую функцию.
Ферментные препараты.
Сорбенты. Средства, позволяющие связывать, а затем и выводить из организма продукты гниения, распада, токсины.
Если установлена четвертая стадия дисбактериоза, то назначаются антибиотики. В каждом случае прописывается тот или иной препарат.
Правильное питание

Необходимо выделить продукты, которые способствуют развитию в кишечнике патогенной флоры. К ним можно отнести следующее:
Кондитерские, мучные изделия.
Сладкие продукты с содержанием большого количества сахара.
Квашения.
Копчености.
Цельное молоко.
Бобовые.
Алкогольные напитки, а также газированные.
Жареная пища.
Всем, кто задумывается над тем, как излечиться от дисбактериоза, необходимо отказаться от перечисленных продуктов. В свой рацион нужно включить:
Овощи, не содержащие крахмала.
Зелень.
Каши из овсяных хлопьев, гречихи, пшеницы, бурого риса.
Кисломолочные продукты.
Мясо курицы, перепелки, индейки, кроля, телятины.
Необходимо заметить, что такие фрукты, как бананы, яблоки, вызывают брожение. Если есть проблемы с кишечником, их употребление нужно ограничить. Уточнение: печеные яблоки действуют на кишечник положительно. Они словно губка впитывают токсины, останавливают диарею, обеспечивают кишечник клетчаткой.
«Что такое микрофлора кишечника и для чего она нужна нам? » – Яндекс.Кью
Микрофлора – микробы в кишечнике. Это много отдельных колоний микробов, разных видов.
Они едят нашу еду и что-то выделяют. Если едят бесполезное, а выделяют полезное, то микрофлору называют стмбиотной. Если едят полезное, а выделяют яды, то микрофлора патогенная.
Важнейшая роль микрофлоры состоит в том, что она вырабатывает гормоны в большем количестве, чем наш мозг. Гормоны влияют не только на химические процессы, но и на наш уровень комфорта, стремление к изменениям или к постоянству, бодрость, самооценку, страх, раздражение. С помощью кратковременных ощущений микрофлора навязывает нам привычки.
Из того, что я описал, кажется, что мы наполовину роботы, предназначенные для доставки пищи микрофлоре, но это не совсем так. У нас есть свобода воли. Есть выбор, что класть в рот. Мы можем подчиняться сигналам, но можем есть и неподходящую еду, а можем и голодать. Мы выбираем, какую микрофлору кормить, а она уже формирует наши привычки.
Пользуясь Интернетом можно разгадать, какую еду любит патогенная микрофлора. Можно перестать кормить патогенку, чтобы больше не получать ядов. Умирая, она будет нас бесить, но мы уже понимаем, что это её эмоции, а не наши.
При смене питания микрофлора значительно меняется уже через неделю, но новые виды микрофлоры принимают окончательный объём где-то через год.
Ещё интересный вывод: если микрофлора помогает нам переварить древесину, то она, симбиотная, так как превращает бесполезное в полезное. Но из факта её полезности не следует, что надо есть много древесины. Стебли, листья и корнеплоды – это клетчатка, пища симбиотной микрофлоры. Но я считаю, что лучше же есть то, что мы можем впитать без помощи микрофлоры, а это в первую очередь плоды и соки.
Микрофлора весит около 2 кг, но у пузатых людей может быть любых объёмов. Если микрофлоры (пуза) слишком много, то кишечник будет иметь неравномерную толщину, что очень плохо, так как напряжение пресса при поднятии тяжестей может сместить органы (или комки микрофлоры), передавив (или заткнув) узкий участок кишечника, что приведёт к его непроходимости. А худые люди легко переносят нагрузки на пресс.
Расшифровка анализа кала на дисбактериоз
Таблица 1. Качественный и количественный состав основной микрофлоры толстого кишечника у здоровых людей (Кое/г Фекалий)
(Отраслевой стандарт 91500.11.0004-2003 “Протокол ведения больных. Дисбактериоз кишечника” – УТВЕРЖДЕНО приказом Минздрава России от 09.06.2003 г. N 231)
| Виды микроорганизмов | Возраст, годы | ||
| < 1 | 1-60 | > 60 | |
| Бифидобактерии | 1010 – 1011 | 109 – 1010 | 108 – 109 |
| Лактобактерии | 106 – 107 | 107 – 108 | 106 – 107 |
| Бактероиды | 107 – 108 | 109 – 1010 | 1010 – 1011 |
| Энтерококки | 105 – 107 | 105 – 108 | 106 – 107 |
| Фузобактерии | < 106 | 108 – 109 | 108 – 109 |
| Эубактерии | 106 – 107 | 109 – 1010 | 109 – 1010 |
| Пептострептококки | < 105 | 109 – 1010 | 1010 |
| Клостридии | <= 103 | <= 105 | <= 106 |
| Эшерихии (E.coli): | |||
| E.coli типичные | 107 – 108 | 107 – 108 | 107 – 108 |
| E.coli лактозонегативные | < 105 | < 105 | < 105 |
| E.coli гемолитические | 0 | 0 | 0 |
| Другие условнопатогенные энтеробактерии <*> | < 104 | < 104 | < 104 |
| Стафилококк золотистый | 0 | 0 | 0 |
| Стафилококки (сапрофитный, эпидермальный) | <= 104 | <= 104 | <= 104 |
| Дрожжеподобные грибы рода Candida | <= 103 | <= 104 | <= 104 |
| Неферментирующие бактерии <**> | <= 103 | <= 104 | <= 104 |
<*> – представителиродов Klebsiella, Enterobacter, Hafnia, Serratia, Proteus, Morganella, Providecia,
Citrobacter идр.
<**> – Pseudomonas, Acinetobacter идр.
Микроорганизмы, перечисленные в бланке анализа на дисбактериоз, можно разделить на три группы:
- молочнокислые бактерии нормальной микрофлоры – преимущественно бифидобактерии и лактобактерии,
- патогенные энтеробактерии,
- условно-патогенная флора (УПФ).
Молочнокислые бактерии
Основу нормальной микрофлоры кишечника составляют молочнокислые бактерии – бифидобактерии, лактобактерии и пропионовокислые бактерии с преобладанием бифидобактерий, которые выполняют ключевую роль в поддержании оптимального состава биоценоза и его функций. Падение количества бифидобактерий и лактобактерий ниже нормы говорит о наличии проблем в организме. Как минимум, это воспаление на слизистых оболочках и снижение иммунной защиты.
Патогенные энтеробактерии
Патогенные энтеробактерии – это бактерии, способные вызывать острые кишечные инфекции (возбудители брюшного тифа – сальмонеллы, возбудители дизентерии – шигеллы, возбудители йерсиниоза – йерсинии и др.) Их присутствие в кале – это уже не просто дисбактериоз, а показатель опасного инфекционного заболевания кишечника.
Условно-патогенная флора (УПФ)
К условно-патогенной флоре относятся лактозонегативные энтеробактерии, клостридии, различные кокки и др. Суть этих микробов отражена в названии группы: «условно-патогенные». В норме они не вызывают нарушений. Многие из них даже могут быть в определенной степени полезны организму. Но при превышении нормы и/или неэффективности иммунной защиты они могут стать причиной серьезных заболеваний. Конкурируя с полезными бактериями, условно-патогенная флора может войти в состав микробной пленки кишечника и стать причиной функциональных нарушений, воспалительных и аллергических заболеваний.
Возможно попадание условно-патогенной флоры через кишечную стенку в кровь и распространение ее по организму (транслокация), что особенно опасно для детей раннего возраста и лиц с выраженными иммунодефицитами, у которых эти микроорганизмы могут вызвать различные заболевания, в том числе, опасные для жизни.
Пояснения к таблице
Обычно количество обнаруженных бактерий в бланке анализа обозначается числом 10 в какой-либо степени: 103, 105, 106 и т. д. и аббревиатурой КОЕ/г, что означает количество живых, способных к росту бактерий в 1 г фекалий.
Аббревиатура «abs» напротив названия бактерии означает, что данный микроорганизм не был обнаружен в пределах нормы и выше ее, а значения ниже нормы (субнормальные), как несущественные, не смотрели.
Бифидобактерии
Бифидобактерии – это основа нормальной микрофлоры толстого кишечника. В норме их содержание в кишечнике должно быть у детей до года – 1010 – 1011, у взрослых – 109-1010 КОЕ/г. Заметное снижение количества бифидобактерий – главный признак наличия дисбактериоза и иммунных нарушений.
Дефицит бифидобактерий приводит к росту интоксикации, нарушению процессов углеводного обмена, всасывания и усвоения в кишечнике витаминов, кальция, железа и других микро- и макроэлементов. Без биопленки из бифидобактерий меняется структура и нарушаются функции слизистой оболочки кишечника, уменьшается количество иммунных клеток и их активность, повышается проницаемость кишечника для чужеродных агентов (токсинов, вредоносных микробов и др.). В результате значительно увеличивается токсическая нагрузка на печень и почки, повышается риск развития инфекций и воспалений, авитаминозов и различных микроэлементозов.
Лактобактерии
Лактобактерии, так же как и бифидобактерии, являются одной из главных составляющих нормальной микрофлоры человека. Норма содержания в кишечнике у детей до года – 106 – 107, у взрослых – 107-108 КОЕ/г. Значительное снижение количества лактобактерий говорит не только о дисбиотических нарушениях, но и о том, что организм находится в состоянии хронического стресса, а также о снижении противовирусной и противоаллергической защиты, нарушениях липидного обмена, обмена гистамина и т. д. Дефицит лактобактерий сильно повышает риск развития аллергических реакций, заболевания атеросклерозом, неврологических нарушений, сердечно-сосудистых заболеваний, может также стать причиной запоров, развития лактазной недостаточности.
Бактероиды
Бактероиды – условно-патогенные бактерии. Вторая по численности (после бифидобактерий) группа кишечных микроорганизмов, особенно у взрослых (норма – до 1010 КОЕ/г), у детей до года – 107-108. При содержании в пределах нормы они выполняют много полезных для организма функций. Но при нарушении баланса в кишечном микроценозе или при превышении нормы бактероиды могут приводить к многообразным инфекционно-септическим осложнениям. При избыточном росте бактероиды могут подавлять рост кишечной палочки, конкурируя с ней за кислород. Бесконтрольный рост бактероидов и проявление ими агрессивных свойств ограничивают основные компоненты защитной флоры – бифидобактерии, лактобациллы и пропионовокислые бактерии.
Энтерококки
Энтерококки – наиболее часто встречающиеся в кишечнике здоровых людей условно-патогенные микроорганизмы. Норма содержания для детей до года – 105-107, для взрослых – 105-108 (до 25% от общего количества кокковых форм). Некоторые специалисты считают их безобидными. На деле же многие энтерококки способны вызывать воспалительные заболевания кишечника, почек, мочевого пузыря, репродуктивных органов не только при превышении ими допустимого количества (при содержании более 107), но и в количестве, соответствующем верхней границе нормы (106-107), особенно у людей со сниженным иммунитетом.
Фузобактерии
Фузобактерии – условно-патогенные бактерии, основные места обитания которых в человеческом организме – толстая кишка и респираторный тракт. В полости рта у взрослого человека содержится 102-104 КОЕ/г фузобактерий. Допустимое количество в кишечнике у детей до года < 106, у взрослых – 108 – 109.
Некоторые виды фузобактерий при иммунодефицитах могут вызывать вторичные гангренозные и гнойно-гангренозные процессы. При ангине, герпетическом стоматите, гипотрофии у детей, при иммунодефицитных состояниях возможно развитие фузоспирохетоза – некротического воспалительного процесса на миндалинах, слизистой оболочки полости рта.
Эубактерии (лат. Eubacterium)
Относятся к основной резидентной микрофлоре как тонкой, так и толстой кишки человека и составляют значительную часть от всех населяющих желудочно-кишечный тракт микроорганизмов. Допустимое количество эубактерий в кале здоровых людей: у детей первого года – 106-107 КОЕ/г; у детей старше года и взрослых, включая пожилых – 109-1010 КОЕ/г.
Примерно половина видов эубактерий, обитающих в организме человека, могут участвовать в развитии воспаления ротовой полости, формировании гнойных процессов в плевре и легких, инфекционного эндокардита, артрита, инфекций мочеполовой системы, бактериального вагиноза, сепсиса, абсцессов мозга и прямой кишки, послеоперационных осложнений.
Повышенное содержание эубактерий обнаруживается в фекалиях больных полипозом толстой кишки. Эубактерии редко встречаются у детей, находящихся на грудном вскармливании, но у детей, находящихся на искусственном вскармливании могут выявляться в количестве, соответствующем норме взрослого человека.
Пептострептококки
Пептострептококкиотносятся к нормальной микрофлоре человека. Норма содержания в кале у детей до года < 105, у детей старше года и взрослых – 109 – 1010. В организме здорового человека пептострептококки обитают в кишечнике (в основном, в толстой кишке), ротовой полости, влагалище, дыхательных путях. Обычно пептострептококки являются возбудителями смешанных инфекций, проявляясь в ассоциациях с другими микроорганизмами.
Клостридии
Условно-патогенные бактерии, представители гнилостной и газообразующей флоры, количество которых зависит от состояния местного иммунитета кишечника. Основное место обитания в человеческом организме – толстая кишка. Допустимое количество клостридий у детей до года не более 103, а у взрослых – до 105 КОЕ/мг.
В комплексе с другой условно-патогенной флорой клостридии могут вызывать разжижение стула, понос, повышенное газообразование, которое наряду с тухлым запахом кала (симптомы гнилостной диспепсии) является косвенным признаком повышенной численности и активности этих бактерий. В определенных условиях они могут быть причиной некротического энтерита, вызывать пищевую токсикоинфекцию, сопровождающуюся водянистой диареей, тошнотой, коликами в животе, иногда лихорадкой.
При приеме некоторых антибиотиков клостридии могут вызывать антибиотикоассоциированную диарею или псевдомембранозный колит. Кроме проблем с кишечником, клостридии могут вызывать заболевания мочеполовых органов человека, в частности, острый простатит. Симптомы воспаления, спровоцированного клостридиями во влагалище, имеют сходство с симптомами кандидозного вагинита («молочницы»).
E.coli типичные (эшехирии, кишечная палочка типичные), т. е. с нормальной ферментативной активностью
Условно-патогенные микроорганизмы, которые вместе с бифидо- и лактобактериями относятся к группе защитной микрофлоры кишечника. Эта палочка препятствует заселению кишечной стенки чужеродными микроорганизмами, создает комфортные условия для других важных бактерий кишечника, например, поглощает кислород, являющийся ядом для бифидобактерий. Это главная «фабрика витаминов» в организме.
В норме общее содержание кишечной палочки – 107-108 КОЕ/ мг (что соответствует 300-400 млн/г). Повышенный уровень E. coli в кишечнике может стать причиной воспаления, сопровождающегося нарушениями стула и болями в животе. А ее проникновение из кишечника в другие экониши организма (мочевыводящие пути, носоглотку и т. д.) – причиной цистита, заболеваний почек и др.
Снижение этого показателя является сигналом о высоком уровне интоксикации в организме. Сильное снижение количества кишечной палочки типичной (до 105 КОЕ/ мг и ниже) – косвенный признак присутствия паразитов (например, глистов или паразитических простейших – лямблий, бластоцист, амеб и др.). Кроме паразитов, среди самых вероятных причин снижения уровня кишечной палочки существование в организме очагов хронической инфекции, повышенная аллергизация, дисфункции или заболевания различных органов, в первую очередь печени, почек, поджелудочной и щитовидной желез. Чтобы избежать ошибочного диагноза и, соответственно, неправильного лечения, рекомендуется сначала исключить паразитарное заражение.
Кишечная палочка со сниженной ферментативной активностью (E.coli лактозонегативные).
Норма содержания – не более 105 КОЕ/г. Это неполноценная разновидность кишечной палочки, которая прямой опасности обычно не представляет. Но эта палочка – «тунеядец». Она занимает место полноценной E.coli, не выполняя при этом присущих полноценной E.coli полезных функций. В результате организм недополучает необходимые ему витамины, ферменты и другие полезные вещества, синтезируемые полноценными эшерихиями, что в итоге может привести к серьезным обменным нарушениям и даже воспалительным заболеваниям. Присутствие этой палочки в количестве выше допустимой нормы – всегда признак начинающегося дисбактериоза и, наряду со снижением общего количества кишечной палочки, может быть косвенным показателем присутствия в кишечнике паразитических простейших или глистов.
E.coli гемолитическая (гемолитическая кишечная палочка)
Патогенный вариант кишечной палочки. В норме должна отсутствовать. Ее присутствие требует иммунокоррекции. Может вызывать аллергические реакции и различные кишечные проблемы, особенно у маленьких детей и лиц с ослабленным иммунитетом. Часто образует патогенные ассоциации с золотистым стафилококком, но в отличие от него практически не встречается в составе грудного молока.
Другие условно-патогенные энтеробактерии
(протеи, серрации, энеробактеры, клебсиеллы, хафнии, цитробактеры, морганеллы и др.) Большая группа лактозонегативных энтеробактерий большей или меньшей степени патогенности. Допустимое количество этих микроорганизмов менее 104 КОЕ/г. Большее количество этих бактерий является признаком дисбактериоза. Значительное превышение нормы (более 106) может приводить к воспалительным заболеваниям кишечника (проявляются нарушениями стула, болями), урогенитальной сферы и даже ЛОР-органов, особенно у детей раннего возраста и лиц с пониженным иммунитетом.
Наиболее неприятные бактерии данной группы:
- Протеи – чаще всего с ними связаны запоры, но они также могут вызывать острые кишечные инфекции, заболевания мочевыводящих путей и почек человека, в частности, острый и хронический простатит, цистит, пиелонефрит.
- Клебсиеллы – прямые антагонисты (конкуренты) лактобактерий, приводят к развитию аллергий, запоров, проявлениям лактазной недостаточности. Косвенный признак избыточного присутствия клебсиеллы – зеленый стул со слизью, кислый запах кала (симптомы бродильной диспепсии).
Стафилококк золотистый (S. aureus)
Один из наиболее неприятных представителей условно-патогенной флоры. В норме должен отсутствовать, особенно у детей. Для взрослых допустимо содержание 103 КОЕ/г.
Даже небольшие количества золотистого стафилококка могут вызвать выраженные клинические проявления (аллергические реакции, гнойничковые кожные высыпания, дисфункции кишечника), особенно у детей первых месяцев жизни. Кроме кишечника и кожных покровов, стафилококки в немалых количествах живут на слизистых оболочках носа и могут вызывать воспалительные заболевания носоглотки, отиты.
Главные условия, от которых зависит степень патогенности стафилококков и восприимчивость к ним организма, – это активность иммунной защиты организма, а также количество и активность конкурирующих со стафилококком бифидо- и лактобактерий, которые способны нейтрализовать его вредоносность. Чем больше в организме сильных, активных бифидобактерий и лактобактерий, тем меньше вреда от стафилококка (клинических проявлений может не быть, даже если его количество достигло 105 КОЕ/г). Чем больше дефицит бифидо- и лактобактерий и чем слабее иммунная защита организма, тем активнее стафилококк.
В группе риска сладкоежки и люди, имеющие слабый иммунитет. В первую очередь это дети – недоношенные, рожденные в результате проблемной беременности, кесарева сечения, лишенные естественного грудного скармливания, перенесшие антибиотическую терапию. В организм ребенка стафилококки могут попасть через материнское молоко, со слизистых и кожи мамы (тесный контакт).
Стафилококки сапрофитный, эпидермальный (S. epidermidis, S. saprophyticus)
Относится к условно-патогенной микрофлоре. При превышении нормальных значений (104 КОЕ/г или 25% от общего количества кокков) эти стафилококки способны вызывать определенные нарушения. Как правило, они выступают в роли вторичной инфекции. Кроме кишечника живут в верхних слоях кожи, на слизистых оболочках рта, носа и наружного уха. Патогенность микроорганизма усиливается при значительном снижении защитных сил организма, при длительных хронических заболеваниях, стрессах, переохлаждении, иммунодефицитных состояниях.
Дрожжеподобные грибы рода Candida
Максимально допустимое количество – до 104. Превышение этого уровня говорит о снижении иммунной защиты организма и очень низком рН в зоне обитания кандиды, а также может быть следствием применения антибиотиков и большого количества углеводов в рационе. При повышенном количестве этих грибов на фоне снижения количества нормальной флоры на слизистых оболочках ротовой полости и половых органов могут появится симптомы кандидоза, чаще называемого молочницей. Инфицирование грибами кишечника на фоне дефицита основных групп кишечных бактерий говорит о системном кандидозе, неработающем иммунитете и повышении риска развития диабета.
Неферментирующие бактерии (в некоторых бланках обозначены как «Прочие микроорганизмы»)
Pseudomonas, Acinetobacter и др. редко встречающиеся в кишечнике человека виды бактерий, самым опасным из которых является синегнойная палочка (Pseudomonas aerugenosa). Максимально допустимое количество у взрослых – не более 104. Как правило, их обнаружение в количестве выше нормы требует антибактериальной терапии и иммуннокоррекции.
Наши пробиотики:
Посмотреть все
Условно-патогенная микрофлора, Условно-патогенные микроорганизмы
Назад к списку12.07.2012
Загрузка…В организме существует множество бактерий, которые находятся с человеком в разных взаимоотношениях. Большую часть микрофлоры (микробиоценоза) представляют микроорганизмы, которые сосуществуют с человеком на основе симбиоза. Иными словами, основная масса микробов получает от человека пользу (в виде постоянной температуры и влажности, питательных веществ, защиты от ультрафиолета и так далее). В то же время эти бактерии сами приносят пользу, синтезируя витамины, расщепляя белки, соперничая с болезнетворными микроорганизмами и выживая их со своей территории. И одновременно с такими полезными бактериями у человека есть «сожители», которые в небольших количествах не приносят существенного вреда, но при определенных условях становящиеся болезнетворными. Такую часть микробов называют условно-патогенной микрофлорой.
Условно-патогенные микроорганизмы (УПМ) желудочно-кишечного тракта борются за свое выживание, поэтому их поколения вырабатывают устойчивость к конкурентной нормальной флоре. Лакто– и бифидобактерии в процессе жизнедеятельности производят вещества, сходные с антибиотиками по своему действию. Кроме того, сам организм, благодаря иммунной системе сдерживает размножение болезнетворных бактерий. Прием алкоголя и табакокурение, не говоря уже о наркомании, нервные стрессы, физические перегрузки, возрастные изменения, физиологическое несовершенство лимфатической системы (у маленьких детей), различные заболевания (в первую очередь – вирусного происхождения) – все это нарушает нормальный баланс микрофлоры в желудочно-кишечном тракте, приводит к гибели полезных микроорганизмов. Природа не терпит пустоты, и на смену погибшим полезным бактериям приходят условно-патогенные. С этого момента начинается развитие дисбиоза и дисбактериоза. Если же бывшие условно-патогенными, а теперь ставшие болезнетворными, бактерии покидают свое привычное место жительства, проникая через тканевые барьеры, то развивается оппортунистическая инфекция.
Состав условно-патогенной микрофлоры
Нормофлора у каждого человека индивидуальна по своему составу. То же самое касается и условно-патогенной микрофлоры, как части нормального биоценоза. Да-да! Несмотря на свою пагубную деятельность, условно-патогенные микроорганизмы нужны нормальной микрофлоре. Бактерии живут по принципу: «Что нас не убивает, то делает сильнее». То есть, постоянно соперничая за место, наши полезные бактерии становятся более выносливыми, вырабатывают «навыки» борьбы с УПМ на генном уровне. То же самое происходит и с остальной иммунной системой. Так что, можно сказать, что даже условно-патогенные микробы нужны нашему организму в качестве своеобразного «тренера» иммунитета.
К условно-патогенным микроорганизмам желудочно-кишечного тракта относится практически все семейство Enterobacteriaceae. Сюда входят клебсиелла пневмония, энтеробактеры (аэрогенес и клоацеа), цитробактер фреунди, протеи. Предельно допустимой нормой для семейства энтеробактерий в ЖКТ является показатель в 1000 микробных единиц. Из семейства стафилококков в кишечнике обитают на постоянной основе негемолитические формы стафилококка, количество которого может достигать в норме 10 000 микроорганизмов на 1 гкала. Гемолитических форм, то есть растворяющих эритроциты, в кишечнике в норме быть не должно вообще. Из УПМ очень большое количество бактероидов (фрагилис, например), можно встретить в толстом отделе кишечника. Эти бактерии принимают участие в жировом (липидном) обмене. Но их количество не должно выходить за пределы 109 колониеобразующих единиц, то есть отдельных особей, в1 г кала. В кишечнике можно также встретить небольшое количество стрептококков, которые помимо антагонистических (враждебных) свойств несут также и полезную нагрузку в нашем организме – они стимулируют выработку иммуноглобулинов, а также активно подавляют патогенных бактерий типа сальмонелл, шигелл.
Среди представителей нормофлоры также есть микроорганизмы, способные вызывать дисфункции кишечника. То есть, собственно эти бактерии относят к условно-патогенным, но тем не менее, их полезные свойства преобладают над патогенными. Такими бактериями являются энтерококки фекалис и фециум.
Грибы рода Кандида, которые в больших количествах населяют окружающую нас среду, естественно прижились и в ЖКТ. Здесь допускается до 1000 КОЕ в 1 г кала (колониеобразующих единиц). К сожалению, поскольку эти грибы приспособлены не только к нашей внутренней, но и к внешней среде, они обладают большим заражающим потенциалом, и наряду со стафилококками способны нанести существенный вред детскому организму.
Из представителей условно-патогенной микрофлоры желудочно-кишечного тракта есть и такие, которые весьма редко, но все же могут вызывать заболевания. К таким можно отнести вейлонелл и фузобактерий. Их локализация, преимущественно, ограничена ротовой полостью. Но при попадании в кишечник, по данным некоторых ученых, они могут вызывать разного рода воспаления. Сведения о роли этих микробов в возникновении заболеваний ЖКТ весьма разрозненные и поэтому врачи, в лабораторных исследованиях причин дисбактериозов, особого внимания на них не обращают.
В отличие от вейлонелл и фузобактерий, хеликобактер пилори изучен довольно неплохо. Ему было отведено большое внимание в последнее время в связи с тем, что средой обитания он избрал желудок. Гастриты, язвенная болезнь желудка инфекционной природы в первую очередь связывается именно с хеликобактером. Лечение и приведение концентрации этого микроба к норме – довольно сложный процесс. Основная сложность терапии – высокая устойчивость хеликобактера к антимикробным препаратам. Еще бы – ведь он обитает в среде с повышенной кислотностью и через него проходят все лекарственные препараты. Какие должны быть защитные механизмы у бактерии, чтобы не только выживать, но и прекрасно себя чувствовать в подобных условиях!
Для того чтобы сдерживать патогенные свойства УПМ организму необходима помощь. Человек должен понимать, что его здоровье – в его же руках. Какими бы замечательными антагонистическими свойствами ни обладали наши эшерихии, бифидобактерии и лактобактерии, им нужна наша помощь, которая заключается в разумном подходе к образу жизни, и в первую очередь – к питанию.
Назад к спискуВосстановить микрофлору кишечника и устранить запоры
Если вы видите тридцатипятилетнего мужчину с седыми волосами, или сорокалетнюю женщину с лысеющей головой, или пятидесятилетнюю жертву инсульта в гробу, или шестидесятипятилетнего дедушку с трясущимися руками, или семидесятилетнего старика бабушка с деменцией – загляните внутрь их скомпрометированной кишки.
Видите ли, помимо прохождения стула, кишечные бактерии также синтезируют витамины B-7 (биотин), B-12 и K. Дефицит этих незаменимых витаминов способствует развитию диабета, ожирения, выпадения волос, седины, экземы, себореи и т. Д. анемия, внутренние кровотечения, язвы, инсульты, рак, дегенеративные расстройства, такие как болезнь Паркинсона и Альцгеймера, а также общие желудочно-кишечные, респираторные и аутоиммунные расстройства.
Здоровая кишечная флора также жизненно важна для предотвращения запоров, для поддержания вашего первичного иммунитета (фагоцитоза), для защиты толстой кишки от рака толстой кишки и для предотвращения инфекции дрожжей во рту или влагалище.
После того, как бактерии в кишечнике уничтожаются антибиотиками, слабительными, тяжелыми металлами, хирургическими операциями и колоноскопией, широко рекомендуется использовать клетчатку для замены бактерий и образования стула, в противном случае они превращаются в сероватые твердые камешки и превращаются в обычное посещение туалета. в пытку.Это состояние называется дисбактериозом или дисбактериозом.
В отличие от живых бактерий, мертвые клетки растений – а именно клетчатка – не могут выполнять жизненно важные для человека бактериальные функции. Утрата этих функций способствует нарушению иммунитета, диабету, ожирению, выпадению волос, экземе, себорее, анемии, внутренним кровотечениям, язвам, инсультам, раку и общим желудочно-кишечным, респираторным и аутоиммунным расстройствам.
Несмотря на все эти хорошо известные и тщательно изученные факты, американский медицинский истеблишмент категорически отказывается признать роль кишечной флоры в здоровье и долголетии и делает все возможное, чтобы уничтожить бактерии, начиная с рождения.Затем он получает огромную прибыль от лечения возникающих болезней.
Отзыв читателяЯ нашла ваш сайт 3 года назад из-за постоянного запора, даже когда я ел овощи, фрукты и т. Д., И мне была назначена вторая колоноскопия. Прочитав всю вашу информацию, я принимал пробиотики с каждым приемом пищи и был поражен легкостью прохождения дефекации … и КАЖДЫЙ ДЕНЬ! Спасибо за сайт! ” E.-J., Канада (по электронной почте)
Я не могу вообразить наполовину геноцидное, наполовину суицидное и стопроцентно халатное отношение, потому что для медицинских работников не секрет, что дисбактериоз вредит пациентам, особенно детям и пожилым людям, которые являются наиболее уязвимыми.Дети – из-за диареи, связанной с дисбактериозом, и слаборазвитого иммунитета. Пожилые люди – из-за практически всех возрастных заболеваний, нарушения иммунитета, устойчивости к антибиотикам. Это геноцидный аспект этой пародии.
И, да, дисбактериоз так же безжалостно вредит врачам, диетологам, диетологам, фармацевтам и микробиологам. Фактически, это вредит большему количеству медицинских работников и членов их семей, чем широкой публике, потому что они с большей вероятностью будут использовать клетчатку и антибиотики для себя и своих семей без разбора.Это суицидальный аспект этого непостижимого «фиаско суждения» и, наоборот, поэтической справедливости.
Опасности дисбактериоза хорошо известны каждому, кто когда-либо видел рекламу Activia, посещал магазин здоровой пищи, просматривал сайты о здоровье в Интернете или посещал медицинский институт. Игнорирование роли дисбактериоза для здоровья и / или смерти – это аспект небрежности в этой истории: основные американские врачи его не ищут, не диагностируют и не лечат.
Например, в «Руководстве по диагностике и терапии Merck» нет ни одной ссылки ни на «дисбактериоз», ни на «дисбактериоз».И есть только одно упоминание о термине «микробиота» – медицинском термине, обозначающем кишечные бактерии. Он используется только один раз в связи со статьей «Диарея, вызванная Clostridium difficile» [1]
Это неудивительно – халатное отношение к этому заболеванию способствует неизбирательному использованию антибиотиков и клетчатки от колыбели до могилы.
Клетчатка, по сути, была принята и продвинута Big Pharma как дешевое и целесообразное противоядие от дорогих и прописанных слишком далеко антибиотиков.Поскольку Merck и ее собратья не могут продавать «жучков» с огромной прибылью, зарезервированной для запатентованных лекарств, зачем беспокоиться о разорении чрезвычайно прибыльной франшизы по антибиотикам?
Пренебрежение дисбактериозом в течение некоторого времени также подпитывало эпидемию колоректальных расстройств огромной степени, включая колоректальный рак. Это также является причиной распространения смертоносных устойчивых к антибиотикам бактерий (супербактерий) и связанных с дисбактериозом осложнений, которые резко увеличивают расходы на здравоохранение, увеличивая смертность и снижая продолжительность жизни.
Все время те, кто наделен полномочиями принуждать к изменениям – от Главного хирурга Соединенных Штатов до Национальных институтов здравоохранения, от Центров по контролю и профилактике заболеваний до Американской гастроэнтерологической ассоциации – хранят молчание, даже если кишечная флора, так же, как кровь, считается полноценным органом, и этому многому учат в медицинских школах повсюду: [2]
Как это может быть – кишечные бактерии являются неотъемлемой частью биологии человека, а дисбактериоз не распознается? Это очень похоже на утверждение, что в Соединенных Штатах нет беззубых людей, потому что все люди без зубов носят зубные протезы.
Этот трагический фарс напоминает мне о недавней практике кровопускания (флеботомии) для облегчения высокой температуры. Бесчисленные миллионы людей, в том числе Джордж Вашингтон, умерли от этого варварского «лечения», потому что среди врачей было всеобщее убеждение, что тело может легко заменить потерянную кровь. В 21 веке они по-прежнему верят, что клетчатка мертвых растений может заменить 400 видов некогда живых бактерий.
Каковы причины дисбактериоза?
Что ж, все, что убивает плохих бактерий, также убивает хороших бактерий, которые являются идентичными одноклеточными живыми организмами, хотя и лучше ведут себя.Вот лишь краткий список самых вопиющих злодеев. Вы не найдете здесь каких-либо конкретных рекомендаций, потому что они очевидны: не используйте клетчатку, избегайте антибиотиков, удаляйте пломбы из амальгамы, используйте натуральное мыло, и т. Д. Итак:
Белковая недостаточность . Флора кишечника получает энергию и питательные вещества из пластических масс не из пищи, а из муцина, который выделяется здоровыми слизистыми оболочками. Муцин – это гликопротеин – молекула, связывающая глюкозу с аминокислотами.Слизь желудка и кишечника образуется при смешивании муцина и воды. Слизь защищает слизистую оболочку желудка и кишечника от механических повреждений, ферментов, желудочного сока, вяжущей желчи и патогенов пищевого происхождения. Дефицит незаменимой аминокислоты треонина, например, ограничивает способность организма вырабатывать муцин и, соответственно, способность бактерий функционировать и размножаться.
Справочная информация по питательным веществам
Найдите содержание питательных веществ:
- Волокно
- Белок
- Жир
- Холестерин
- Углеводы
- Сахар
- Волокно
- Вода
- калорий
- Ясень
Внутри пищевой группы:
- Все группы продуктов
- Все группы продуктов
- Продукты питания американских индейцев и коренных жителей Аляски
- Детское питание
- Выпечка
- Продукты из говядины
- Напитки
- Сухие завтраки
- Зерновые и макаронные изделия
- Молочные и яичные продукты
- Фастфуд
- Жиры и масла
- Продукты из рыбы и моллюсков
- Фрукты и фруктовые соки
- Баранина, телятина и продукты из дичи
- Бобовые и бобовые продукты
- Блюда, закуски и гарниры
- Орехи и семена
- Продукты из свинины
- Продукция птицеводства
- Ресторанное дело
- Колбасы и мясные закуски
- Закуски
- Супы, соусы и подливы
- Специи и травы
- Сладости
- Овощи и овощные продукты
Показать заказ:
- От самого высокого до самого низкого
- от самого высокого до самого низкого
- от наименьшего к наибольшему
Перейти к расширенному поиску
Избыток пищевых волокон . (Да, вы правильно читаете.) Побочные продукты бактериальной ферментации клетчатки (короткоцепочечные жирные кислоты, этанол и молочная кислота) уничтожают бактерии по той же причине, по которой кислоты и спирты обычно используются для стерилизации хирургических инструментов. – при контакте они разрывают бактериальные мембраны. Так развивается зависимость от клетчатки: по мере того, как ферментация уничтожает бактерии, вам нужно все больше и больше клетчатки для образования стула. Если вы внезапно выбросите всю клетчатку и бактерий больше не останется, запор наступит, как только толстая кишка очистится от оставшейся массы.
По какой-то причине этот момент вызывает сильное недоумение и споры среди «экспертов» по всем волокнам. Если вы тоже один из них и считаете, что я растягиваю факты, чтобы соответствовать своей точке зрения, обратите внимание на следующее:
(1) Действующий феномен здесь не в том, что « клетчатка вызывает дисбактериоз, » – а ‘ избыток волокна’ – как в « ферментация избытка пищевых волокон ».
(2) Напомню, что вино в чане, оставленном слишком долго, превращается в уксус, все бактерии погибают, и брожение прекращается.Бактериальное брожение в винном чане, дорогие оппоненты, и в куче фекалий происходит точно так же.
(3) Наконец, рассмотрим эту подтверждающую цитату: « Бактерии толстой кишки сбраживают неабсорбированные углеводы с образованием CO2, метана, h3 и короткоцепочечных жирных кислот (бутирата, пропионата, ацетата и лактата). Эти жирные кислоты вызывают диарею. Газы вызывают вздутие живота и вздутие живота ». (Синдромы мальабсорбции; Руководство по диагностике и терапии Merck.) Пусть диарея протекает слишком долго на день, и вскоре последует дисбактериоз.(Боже, я люблю те редкие моменты, когда мы с Мерк поем одну и ту же мелодию.)
- Волокно
Кислотность кишечника . Помимо ферментации, избыточная кислотность может возникать, когда поджелудочная железа не может нейтрализовать содержимое желудка из-за заболеваний поджелудочной железы или непроходимости. В этом случае кислые пищеварительные соки попадают в толстую кишку и уничтожают бактерии. Достаточно интересно, что наиболее вероятной причиной обструкции у здорового человека является закупорка протоков поджелудочной железы, как вы уже догадались, слишком большим количеством неперевариваемой клетчатки в двенадцатиперстной кишке.Нормальная кислотность стула (т.е. безопасная для бактерий) находится в пределах от 6 до 7,2 pH.
Диарея . Острая кишечная инфекция, пищевое отравление, слабительные, медицинское вмешательство и другие состояния могут вызвать длительную диарею, которая буквально вымывает все бактерии из кишечника. Аппендэктомия (удаление аппендикса) также увеличивает риск дисбактериоза, потому что аппендикс сохраняет «закваску» при диарее.
Антибиотики и антибактериальные препараты (такие как сульфаниламид, производные сульфата, динапен, урекс, нидразид, макродантин, рифадин и многие другие). Антибиотики и антибактериальные препараты во многих случаях играют важную жизненно важную роль. Однако эти препараты широко и без разбора назначают детям и взрослым без разбора. Одного такого рецепта часто бывает достаточно, чтобы уничтожить всю бактериальную популяцию вашего кишечника.
Остатки антибиотиков у птицы, рыбы, домашнего скота и молока .
Дисбаланс кишечной флоры
Последнее обновление
Исследования показывают, что увеличение веса как-то связано с дисбалансом кишечной флоры. Узнайте, как увеличить количество полезных бактерий и в процессе изменить многие состояния здоровья.
Что в тебе живет?
Обычно мы не думаем об этом, но в наших телах около 1000 триллионов микробов (из которых около 500 известных видов) живут в наших телах, которые состоят из примерно 100 триллионов клеток.Большинство из них живут в нашем кишечном тракте, а наибольшее их количество – в толстой кишке, и вместе они могут весить до четырех фунтов!
Хотя мы часто ассоциируем слово «бактерии» с чем-то «грязным», на самом деле в нашем организме существует три типа бактерий: хорошие, плохие (патогенные – инфекционные агенты), и нейтральные .
Достаточное количество хороших бактерий в нашем кишечном тракте помогает пищеварению, улучшает иммунную функцию, предотвращает инфекции, защищает и стабилизирует кишечную среду и выполняет множество других функций.Нейтральные бактерии и бесполезны и бесполезны. Когда количество плохих / патогенных бактерий превышает количество хороших, они не только раздражают слизистую оболочку кишечника, но и создают множество серьезных проблем со здоровьем (см. Список ниже).
Дисбаланс кишечной флоры
 Мы должны стараться достичь / поддерживать соотношение хороших и плохих бактерий как минимум 80:20 . Большинство людей из-за неправильного выбора пищи и безрассудного образа жизни изменили соотношение до 20:80 или хуже.Когда весы наклонены неправильно, полезные бактерии больше не могут выполнять свою работу должным образом, чтобы контролировать вредные бактерии. В этом состоянии может произойти ряд заболеваний:
Мы должны стараться достичь / поддерживать соотношение хороших и плохих бактерий как минимум 80:20 . Большинство людей из-за неправильного выбора пищи и безрассудного образа жизни изменили соотношение до 20:80 или хуже.Когда весы наклонены неправильно, полезные бактерии больше не могут выполнять свою работу должным образом, чтобы контролировать вредные бактерии. В этом состоянии может произойти ряд заболеваний:
|
|
Это лишь небольшой список.По сути, когда нашему телу не хватает полезных бактерий, это позволяет другим вредным микроорганизмам подавлять и доминировать над телом и содержать все виды вредных бактерий, вирусов, паразитов, грибов, дрожжей и т. Д. И они размножаются за счет миллионов в день, так что представьте, какой ущерб они могут нанести, если их не остановить !!
Следующее видео представляет собой тяжелый случай с парнем с серьезной проблемой кишечной флоры, которая повлияла на всю его систему организма.
Факторы, вызывающие проблемы со здоровьем кишечной флоры
Факторы образа жизни и окружающей среды могут легко сократить количество полезных кишечных бактерий в большом количестве, создав идеальную питательную среду для вредных микробов.
Эти факторы могут нарушить хрупкое равновесие кишечной среды:
- старение
- спирт
- молочные продукты
- болезни / операции
- напряжение
- использование антибиотиков и медикаментов
- Плохое питание из обработанных пищевых продуктов, рафинированного сахара и продуктов / жиров животного происхождения
Опасности антибиотиков и лекарств
Я полагаю, что каждый из нас был у врача когда-то или даже недавно; и прописали антибиотик от некоторых инфекций.Антибиотики могут быть значительным медицинским открытием, но в настоящее время кажется, что антибиотики «беспрепятственно» назначаются практически для любой проблемы, не сообщая пациентам о побочных эффектах этого синтетического соединения.
Антибиотики могут убивать бактерии, но они не действуют на вирусы, как при простуде или гриппе. Итак, прием антибиотиков при простуде / гриппе на самом деле приносит больше вреда вашему здоровью, чем помогает вообще. Некоторые другие лекарства, такие как антигистамины, противозачаточные таблетки, стероиды и «развлекательные» препараты, могут нарушить хрупкий баланс флоры, что может привести к другим серьезным проблемам со здоровьем.
После курса этих лекарств / антибиотиков полезные бактерии в кишечнике уничтожаются вместе с вредными. Антибиотики также могут попасть в наш организм при употреблении в пищу мясных продуктов животных, которым вводили антибиотики. Если полезные бактерии не заменить правильными продуктами, это вызовет дисбаланс кишечной флоры.
Ссылки по теме: 7 опасных долгосрочных последствий использования антибиотиков.
Натуральное средство для увеличения количества полезных бактерий
Чтобы исправить ситуацию с дисбалансом кишечной флоры, в первую очередь следует исключить из своего рациона вредные продукты: полуфабрикаты, рафинированный сахар и продукты / жиры животного происхождения.Ведите общий здоровый образ жизни вместе со здоровой пищей из свежих растений, диетическими и пищевыми добавками, чтобы снова пополнить запасы флоры. Помните, что все триллионы бактерий могут весить до четырех фунтов, поэтому, если это серьезный случай дисбаланса, вы можете представить, сколько очистки вам нужно будет сделать:
- Пробиотики – см. Некоторые рекомендуемые добавки с пробиотиками ниже
- Молозиво
- Свежие растительные продукты, лучше всего сырые, где это возможно (например, фрукты, овощи, злаки)
- Ферментированные продукты (например,грамм. яблочный уксус, мисо, темпе, кефир, чайный гриб, квашеная капуста, кимчи)
- Корневые растения (например, чеснок, лук и имбирь. Они убивают вредные микробы, но сохраняют полезные)
- Зеленый чай или чай мака
- Женьшень
КУПИТЬ ДОБАВКУ ДЛЯ ПРОБИОТИКОВ:
Важно: В серьезных случаях чрезмерного роста грибков, дрожжей или паразитов, скорее всего, печень работает вяло и больше не может выполнять свою фильтрующую работу должным образом.В этих случаях выполнение серии кофейных клизм (для детоксикации печени) вместе с упомянутыми выше здоровыми практиками и диетой является одним из лучших и быстрых способов полной очистки или «капитального ремонта» системы.
Читайте также: Зачем нужна детоксикация.
Некоторые ссылки, которые я публикую на этом сайте, являются партнерскими. Если вы пройдете через них, чтобы совершить покупку, я получу небольшую комиссию (без дополнительных затрат для вас). Однако обратите внимание, что я рекомендую эти продукты из-за их качества и того, что у меня есть хороший опыт их использования, а не из-за комиссионных.
О Саре Дин
Сара Динг – основательница Juicing-for-Health.com. Она является сертифицированным тренером по здоровью, консультантом по питанию и специалистом по детоксикации. Она помогает занятым мужчинам и женщинам определить первопричину их проблем со здоровьем, чтобы устранить проблемы для оптимального физического / психического здоровья и благополучия.
Подробнее
.