Родильный дом №7, Новосибирск – Что такое плацента?
Анна Валентиновна Якимова, акушер-гинеколог, доктор медицинских наук рассказывает о плаценте и плацентарной недостаточности.
Рисунок с сайта http://s7ya7.zdorovo-zivi.ru
Плацента. Название органа происходит от лат. placenta — пирог, лепешка, оладья. Это внезародышевый орган, состоящий из ворсин, благодаря которому осуществляется питание, дыхание плода, отведение из его крови продуктов жизнедеятельности. Различают свободные и закрепляющие (якорные) ворсины. Плацента образуется в том месте, где имплантировался зародыш, возникает в результате соединения хориона – внезародышевой ткани с утолщенной слизистой оболочкой матки (децидуальной тканью). Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Кроме того, плацента вырабатывает гормоны, которые обеспечивают сохранение беременности.
Основной структурной единицей плаценты является котелидон. Котиледон плаценты условно сравним с деревом. Каждый котиледон образован стволовой ворсиной, от которой, как ветви дерева, отходят ворсины второго и третьего порядка, содержащие сосуды. Центральная часть котиледона образует полость, которая окружена множеством ворсин. Между котиледонами есть пространство – меджворсинчатое, которое с материнской стороны ограничено отходящими от слизистой оболочки матки перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство (свободные ворсины) и омываются материнской кровью. Спиральные артерии, которые являются мелкими ветвями артерий, кровоснабжающих матку, открываются в межворсинчатое пространство и обеспечиваяют приток крови, богатой кислородом, в межворсинчатое пространство.
В конце беременности плацента представляет собой мягкий диск диаметром 15-18 см, толщиной в центральной части 2-4 см, массой около 500-600 г. Общая поверхность хориальных ворсинок достигает 16 м2, что значительно больше поверхности всех легочных альвеол, а площадь их капилляров — 12 м2.
В норме плацента прикрепляется в полости матки на ее передней или задней поверхности, иногда в области дна. Если плацента прикреплена в нижней части полости матки, близко к внутреннему отверстию шейки матки – внутреннему зеву, то ее кровоснабжение нередко оказывается недостаточным и плод может страдать от недостатки кислорода и питательных веществ – возникает явление, называемое плацентарной недостаточностью.
Плацентарная недостаточность – нарушение всех или некоторых функций плаценты, приводящее в конечном итоге к кислородному голоданию (гипоксии), задержке развития плода или его гибели и/или к досрочному прерыванию беременности.
Плацентарная недостаточность может возникать на ранних сроках развития беременности вледствие нарушения формирования плаценты, например, если спиральные артерии, снабжающие кровью ворсины, не утратят способности суживать свой просвет в ответ на воздействие сосудосуживающих веществ. Возможно нарушение развития сосудов внутри ворсин, сосуды могут сформироваться в центральной части ворсины, а не близко к ее стенке, тогда будет затруднен перенос питательных веществ из крови матери в кровь плода и поступление продуктов обмена веществ обратно. Процесс развития плацены (в частности, сосудообразование) идет в большей степени первом и втором триместрах беременности, заканчиваясь примерно в 30-32 недели. После этого срока преобладают инволютивные процессы («старение», замуровывание ворсин фибриноидом). Наряду с процессами инволюции в плаценте на протяжении беременности развиваются молодые ворсины, чаще бессосудистые, которые, однако, лишь частично компенсируют функцию зрелых ворсин, сожержащих сосуды, которые были «выпали» из циркуляции.
Возможно нарушение развития сосудов внутри ворсин, сосуды могут сформироваться в центральной части ворсины, а не близко к ее стенке, тогда будет затруднен перенос питательных веществ из крови матери в кровь плода и поступление продуктов обмена веществ обратно. Процесс развития плацены (в частности, сосудообразование) идет в большей степени первом и втором триместрах беременности, заканчиваясь примерно в 30-32 недели. После этого срока преобладают инволютивные процессы («старение», замуровывание ворсин фибриноидом). Наряду с процессами инволюции в плаценте на протяжении беременности развиваются молодые ворсины, чаще бессосудистые, которые, однако, лишь частично компенсируют функцию зрелых ворсин, сожержащих сосуды, которые были «выпали» из циркуляции.
В другом варианте развития событий плацентарная недостаточность возникает в более поздние сроки, как следствие повреждения плаценты при воспалительных процессах, диабете у беременной женщины или же при высоком артериальном давлении, когда нарушается приток крови к матке, что может возникать и при повышенной свертываемости крови матери. Считается, что именно нарушение маточно-плацентарной циркуляции играет основную роль в формировании синдрома задержки внутриутробного развития плода. До появления в акушерской практике допплерографических методов исследования не существовало неинвазивных методов исследования кровотока у в системе мать-плацента-плод. На сегодняшний день допплерометрия является наиболее предпочтительным инструментальным методом, который обеспечивает получение полезной информации в отношении выявления нарушения кровотока и определения тактики ведения беременности при плацентарной недостаочности. При наличии симптомов плацентарной недостаточности – несоответсвие высоты стояния дна матки, признаки угрозы досрочного прерывания беременности, учащенное или замедленное сердцебиение плода (норма: 120-160 ударов в минуту), измененное количество околоплодных вод – необходимо провести ультразвуковое исследование, допплерометрию кровотока в сосудах матки, пуповины и плода, а в третьем триместре – кардиотокографию. Наиболее ранним признаком нарушений функций плаценты является снижение выработки ею гормонов и белков, поэтому в беременных женщин с известным риском нарушений функций плаценты (например, если у нее есть хронический воспалительный процесс или часто/постоянно повышено артериальное давление и т.
Считается, что именно нарушение маточно-плацентарной циркуляции играет основную роль в формировании синдрома задержки внутриутробного развития плода. До появления в акушерской практике допплерографических методов исследования не существовало неинвазивных методов исследования кровотока у в системе мать-плацента-плод. На сегодняшний день допплерометрия является наиболее предпочтительным инструментальным методом, который обеспечивает получение полезной информации в отношении выявления нарушения кровотока и определения тактики ведения беременности при плацентарной недостаочности. При наличии симптомов плацентарной недостаточности – несоответсвие высоты стояния дна матки, признаки угрозы досрочного прерывания беременности, учащенное или замедленное сердцебиение плода (норма: 120-160 ударов в минуту), измененное количество околоплодных вод – необходимо провести ультразвуковое исследование, допплерометрию кровотока в сосудах матки, пуповины и плода, а в третьем триместре – кардиотокографию. Наиболее ранним признаком нарушений функций плаценты является снижение выработки ею гормонов и белков, поэтому в беременных женщин с известным риском нарушений функций плаценты (например, если у нее есть хронический воспалительный процесс или часто/постоянно повышено артериальное давление и т.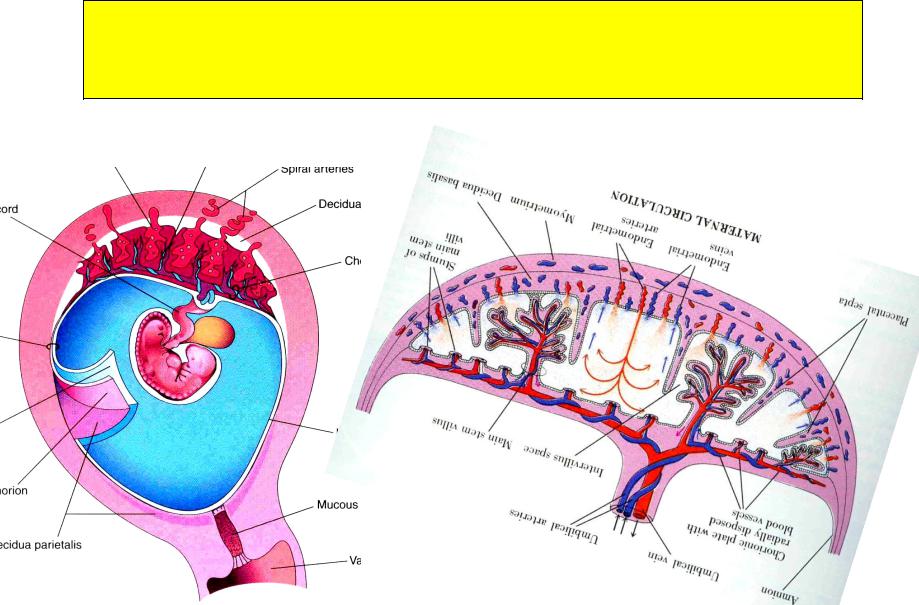
Можно ли лечить плацентаную недостаточность? Ответ на этот вопрос неоднозначен. Можно повлиять на развитие плаценты, когда оно незавершено, улучшая условия развития – ликвидировав, например, воспалительный процесс, нормализовав артериальное давление, снизив тонус матки, нормализовав свертываемость крови. Можно повлиять на обмен веществ в клетках плаценты – сделав это, например, путем введения в организм беременной женщины препаратов, которые способствуют улучшению утилизации клетками глюкозы. Можно повлиять на тонус сосудов, уменьшить проницаемость стенки и, таки образом, уменьшается отек тканей и улучшается проникновение в них кислорода. Но надо понимать, что плацентарную недостаочность мы не излечиваем, только пытаемся повлиять на компенсаторные механизмы, существующие в плаценте, если это удается, проявления плацентарной недостаточности исчезают.
Но если признаки плацентарной недостаточности нарастают, а срок беременности более 32 недель, когда даже в нормальная плацента подвергается инволюции, плацента изначально развивалась неправильно, а теперь всё хуже выполняет свои функции, плод страдает, то лечить плацентарную недостаточность бесполезно, лучше провести досрочное родоразрешение и выхаживать новорожденного без риска его внутриутробной гибели, которая возможна, если плацента истощит свои резервы. Иногда приходится принимать решение о досрочном родоразрешении и в более ранние сроки, когда лечение плацентарной недостаточности оказывается невозможным и промедление угрожает жизни плода.
MEDISON.RU – Плацента и ее роль в развитии беременности
Журнал “SonoAce Ultrasound”
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
С самого начала беременности и вплоть до ее окончания формируется и функционирует система мать-плацента-плод. Важнейшим компонентом этой системы является плацента, которая представляет собой комплексный орган, в формировании которого принимают участие производные трофобласта и эмбриобласта, а также децидуальная ткань. Функция плаценты, в первую очередь, направлена на обеспечение достаточных условий для физиологического течения беременности и нормального развития плода. К этим функциям относятся: дыхательная, питательная, выделительная, защитная, эндокринная. Все метаболические, гормональные, иммунные процессы во время беременности обеспечиваются через сосудистую систему матери и плода. Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Основным структурным компонентом плаценты является ворсинчатое дерево.
Основным структурным компонентом плаценты является ворсинчатое дерево.
При нормальном развитии беременности имеется зависимость между ростом плода, его массой тела и размерами, толщиной, массой плаценты. До 16 недель беременности развитие плаценты опережает темпы роста плода. В случае смерти
Схема структуры плаценты и маточно плацентарного кровообращения
1 – артерии пуповины
2 – стволовая ворсина
3 – децидуальная перегородка
4 – децидуальный слой
5 – миометрий
6 – вены
7 – спиральные артерии
8 – хорион
9 – амнион
10 – межворсинчатое пространство
11 – вена пуповины
12 – котиледон
Зрелая плацента представляет собой дискообразную структуру диаметром 15-20 см и толщиной 2,5 – 3,5 см. Ее масса достигает 500-600 гр. Материнская поверхность плаценты, которая обращена в сторону стенки матки, имеет шероховатую поверхность, образованную структурами базальной части децидуальной оболочки. Плодовая поверхность плаценты, которая обращена в сторону плода, покрыта амниотической оболочкой. Под ней видны сосуды, которые идут от места прикрепления пуповины к краю плаценты. Строение плодовой части плаценты представлено многочисленными ворсинами хориона, которые объединяются в структурные образования – котиледоны. Каждый котиледон образован стволовой ворсиной с разветвлениями, содержащими сосуды плода. Центральная часть котиледона образует полость, которая окружена множеством ворсин. В зрелой плаценте насчитывается от 30 до 50 котиледонов. Котиледон плаценты условно сравним с деревом, в котором опорная ворсина I порядка является его стволом, ворсины II и III порядка – крупными и мелкими ветвями, промежуточные ворсины – маленькими ветками, а терминальные ворсины – листьями.
Ее масса достигает 500-600 гр. Материнская поверхность плаценты, которая обращена в сторону стенки матки, имеет шероховатую поверхность, образованную структурами базальной части децидуальной оболочки. Плодовая поверхность плаценты, которая обращена в сторону плода, покрыта амниотической оболочкой. Под ней видны сосуды, которые идут от места прикрепления пуповины к краю плаценты. Строение плодовой части плаценты представлено многочисленными ворсинами хориона, которые объединяются в структурные образования – котиледоны. Каждый котиледон образован стволовой ворсиной с разветвлениями, содержащими сосуды плода. Центральная часть котиледона образует полость, которая окружена множеством ворсин. В зрелой плаценте насчитывается от 30 до 50 котиледонов. Котиледон плаценты условно сравним с деревом, в котором опорная ворсина I порядка является его стволом, ворсины II и III порядка – крупными и мелкими ветвями, промежуточные ворсины – маленькими ветками, а терминальные ворсины – листьями. Котиледоны отделены друг от друга перегородками (септами), исходящими из базальной пластины.
Котиледоны отделены друг от друга перегородками (септами), исходящими из базальной пластины.
Межворсинчатое пространство с плодовой стороны образовано хориальной пластиной и прикрепленными к ней ворсинами, а с материнской стороны оно ограничено базальной пластиной, децидуальной оболочкой и отходящими от неё перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство и омываются материнской кровью. Различают также и якорные ворсины, которые фиксируются к базальной децидуальной оболочке и обеспечивают прикрепление плаценты к стенке матки.
Схема циркуляции крови в организме плода
1 – верхняя полая вена2 – овальное отверстие
3 – нижняя полая вена
4 – венозный проток
5 – портальный синус
6 – воротная вена
7 – вена пуповины
8 – артерии пуповины
9 – плацента
10 – надчревные артерии
11 – артериальный проток
Спиральные артерии, которые являются конечными ветвями маточной и яичниковой артерий, питающих беременную матку, открываются в межворсинчатое пространство 120-150 устьями, обеспечивая постоянный приток материнской крови, богатой кислородом, в межворсинчатое пространство. За счет разницы давления, которое выше в материнском артериальном русле по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой.
За счет разницы давления, которое выше в материнском артериальном русле по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой.
Переход газов крови, питательных веществ, продуктов метаболизма и других субстанций из материнской крови в плодовую и обратно осуществляется в момент контакта ворсин с кровью матери через плацентарный барьер. Он образован наружным эпителиальным слоем ворсины, стромой ворсины и стенкой кровеносного капилляра, расположенного внутри каждой ворсины. По этому капилляру течет кровь плода. Насыщаясь таким образом кислородом, кровь плода из капилляров ворсин собирается в более крупные сосуды, которые в конечном итоге объединяются в вену пуповины, по которой насыщенная кислородом кровь оттекает к плоду. Отдав кислород и питательные вещества в организме плода, кровь, обедненная кислородом и богатая углекислым газом, оттекает от плода по двум артериям пуповины к плаценте, где эти сосуды делятся радиально в соответствии с количеством котиледонов. В результате дальнейшего ветвления сосудов внутри котиледонов кровь плода вновь попадает в капилляры ворсин и вновь насыщается кислородом, и цикл повторяется. За счет перехода через плацентарный барьер газов крови и питательных веществ реализуется дыхательная, питательная и выделительная функция плаценты. При этом в кровоток плода попадает кислород и выводится углекислый газ и другие продукты метаболизма плода. Одновременно в сторону плода осуществляется транспорт белков, липидов, углеводов, микроэлементов, витаминов, ферментов и многого другого.
Отдав кислород и питательные вещества в организме плода, кровь, обедненная кислородом и богатая углекислым газом, оттекает от плода по двум артериям пуповины к плаценте, где эти сосуды делятся радиально в соответствии с количеством котиледонов. В результате дальнейшего ветвления сосудов внутри котиледонов кровь плода вновь попадает в капилляры ворсин и вновь насыщается кислородом, и цикл повторяется. За счет перехода через плацентарный барьер газов крови и питательных веществ реализуется дыхательная, питательная и выделительная функция плаценты. При этом в кровоток плода попадает кислород и выводится углекислый газ и другие продукты метаболизма плода. Одновременно в сторону плода осуществляется транспорт белков, липидов, углеводов, микроэлементов, витаминов, ферментов и многого другого.
Схема строения плацентарного барьера
1 – эндотелий капилляров терминальных ворсин
2 – капилляр ворсины
3 – строма ворсины
4 – эпителиальный покров ворсин
Плацента осуществляет важную защитную (барьерную функцию) посредством плацентарного барьера, который обладает избирательной проницаемостью в двух направлениях.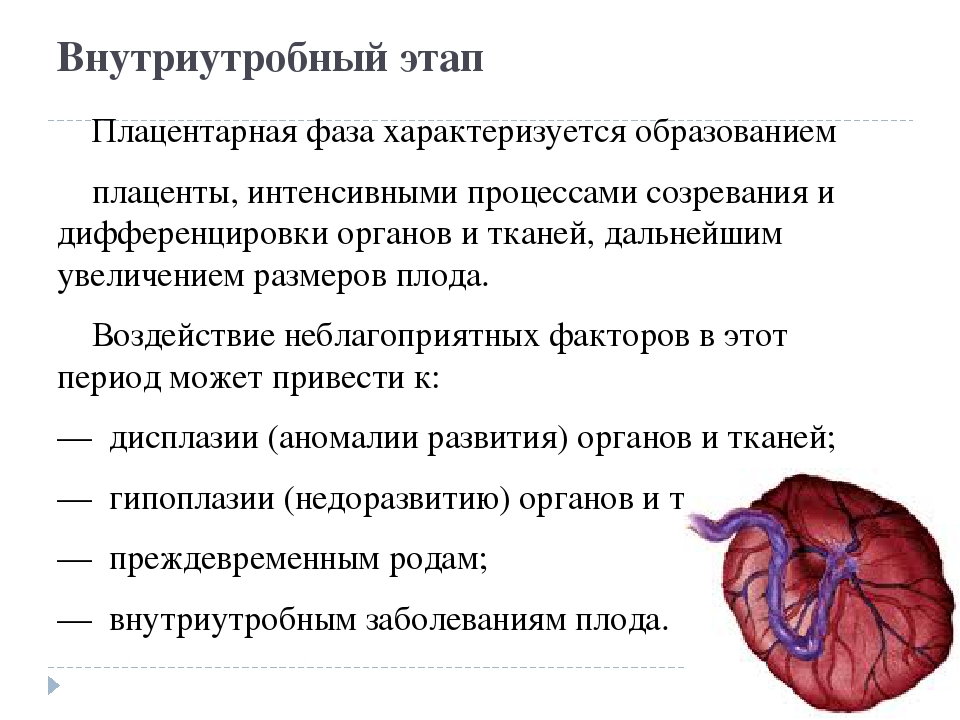 При нормальном течении беременности проницаемость плацентарного барьера увеличивается до 32 -34 недель беременности, после чего определенным образом снижается. Однако, к сожалению, через плацентарный барьер сравнительно легко проникают в плодовый кровоток достаточно большое количество лекарственных препаратов, никотин, алкоголь, наркотические вещества, пестициды, другие токсические химические вещества, а также целый ряд возбудителей инфекционных заболеваний, что оказывает неблагоприятное воздействие на плод. Кроме того, под воздействием патогенных факторов барьерная функция плаценты нарушается еще в большей степени.
При нормальном течении беременности проницаемость плацентарного барьера увеличивается до 32 -34 недель беременности, после чего определенным образом снижается. Однако, к сожалению, через плацентарный барьер сравнительно легко проникают в плодовый кровоток достаточно большое количество лекарственных препаратов, никотин, алкоголь, наркотические вещества, пестициды, другие токсические химические вещества, а также целый ряд возбудителей инфекционных заболеваний, что оказывает неблагоприятное воздействие на плод. Кроме того, под воздействием патогенных факторов барьерная функция плаценты нарушается еще в большей степени.
Плацента анатомически и функционально связана с амнионом (водная оболочка), который окружает плод. Амнион представляет собой тонкую мембрану, которая выстилает поверхность плаценты, обращенной к плоду, переходит на пуповину и сливается с кожей плода в области пупочного кольца. Амнион активно участвует в обмене околоплодных вод, в ряде обменных процессов, а также выполняет и защитную функцию.
Плаценту и плод соединяет пуповина, которая представляет собой шнуровидное образование. Пуповина содержит две артерии и одну вену. По двум артериям пуповины течет обедненная кислородом кровь от плода к плаценте. По вене пуповины к плоду течет кровь, обогащенная кислородом. Сосуды пуповины окружены студенистым веществом, которое получило название “вартонов студень”. Эта субстанция обеспечивает упругость пуповины, защищает сосуды и обеспечивает питание сосудистой стенки. Пуповина может прикрепляться (чаще всего) в центре плаценты и реже сбоку пуповины или к оболочкам. Длина пуповины при доношенной беременности в среднем составляет около 50 см.
Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.
Журнал “SonoAce Ultrasound”
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Что такое плацента и для чего она нужна: 10 интересных фактов
1
Плацента работает как железа – она производит гормоны, важные для вынашивания ребенка и для налаживания лактации. Этот орган производит среди прочих следующие вещества: хорионический гонадотропин человека (ХГЧ), гормон, отвечающий за успешное начало беременности; плацентарный лактоген, который в том числе помогает подготовить грудь к лактации; прогестерон и эстроген.
2
Плацента начинает формироваться одновременно с ребенком, она питает и защищает его. Кровь из материнского организма несет к плаценте кислород и питательные вещества, которые попадают к плоду через пуповину. То есть она выполняет функции сразу нескольких органов, которые необходимы для развития ребенка. Плацента не позволяет смешиваться крови матери и будущего ребенка, притом что в ней циркулируют обе эти крови.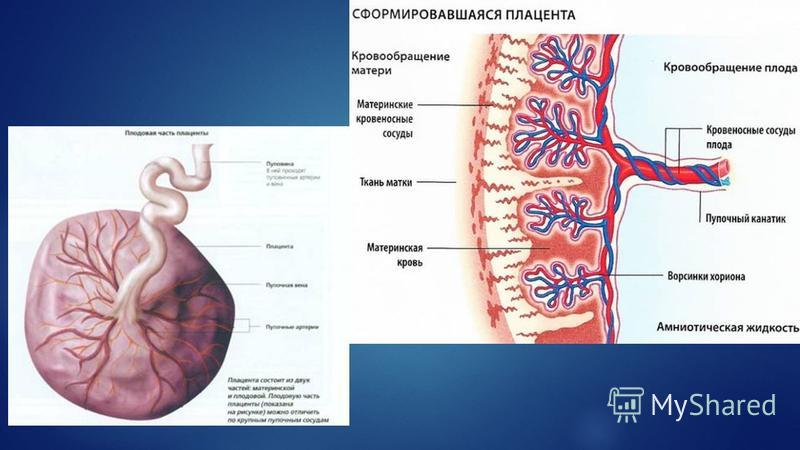
3
Каждую минуту к плаценте направляется около 500 миллилитров крови. Это происходит даже тогда, когда женщина спит.
4
Плацента — женский орган. Но в его формировании принимают участие как женские, так и мужские клетки. Что неудивительно, ведь без них невозможно оплодотворение яйцеклетки, а значит, и процесс формирования плаценты.
5
Плацента выполняет свои функции без связи с нервной системой женщины. Она не содержит в себе нервных клеток, поэтому не подчиняется ни спинному, ни головному мозгу. При этом она работает! Чудеса!
6
Плацента – единственный одноразовый орган, который может развиться в человеческом организме. Да, мы можем жить без некоторых органов после хирургического вмешательства, но плацента задумана так, чтобы быть использованной только один раз для одной беременности. Как только ребенок рождается, необходимость в ней отпадает.
7
Как только плацента покидает тело матери, в нем запускается процесс производства грудного молока. Во время беременности пролактин, необходимый для налаживания лактации, тоже производится, однако большое количество прогестерона и эстрогена, вырабатываемое плацентой, подавляют гормон грудного вскармливания. Рождение последа позволяет резко снизить количество прогестерона и эстрогена и запустить в дело пролактин.
Во время беременности пролактин, необходимый для налаживания лактации, тоже производится, однако большое количество прогестерона и эстрогена, вырабатываемое плацентой, подавляют гормон грудного вскармливания. Рождение последа позволяет резко снизить количество прогестерона и эстрогена и запустить в дело пролактин.
8
Средний вес плаценты на сроке 36-40 недель беременности составляет 519 граммов.
9
Есть такое явление, которое называется плацентофагия, то есть поедание плаценты (и распространено это не только среди зверей, но и среди людей). Некоторые утверждают, что она помогает снизить риск послеродовой депрессии, улучшить процесс лактации, однако научного подтверждения эти тезисы пока не нашли и советуют воздержаться от добавления ее в пищу. Специалисты считают, что все прекрасные свойства плаценты можно списать на эффект плацебо. Что касается питательного состава плаценты, то известно, что она содержит белки и жиры, но их также содержит обычная еда.
10
Как правило, плацента располагается по задней стенке матки — так она надежнее защищена от возможных травм. Существует патологическое состояние, которое называется предлежанием плаценты. Это такое положение органа в нижних отделах матки, когда частично или полностью перекрыта область внутреннего зева. Это может приводить к кровотечениям и угрозе прерывания беременности, поэтому требует внимательного наблюдения специалистами. Полное предлежание плаценты — абсолютное показание к кесареву сечению. При частичном предлежании и при отсутствии сопутствующих осложнений естественные роды возможны, но риски экстренного кесарева в таком случае весьма высоки.
Что такое плацента – причины, диагностика и лечение
Она связывает между собой два организма — матери и плода, обеспечивая его необходимыми питательными веществами.
Где находится и как выглядит плацента?
При нормально протекающей беременности плацента располагается в теле матки по ее задней (чаще) или передней стенке. Она полностью формируется к 15 16-й неделе беременности, после 20-й неделиначинается активный обмен через плацентарные сосуды. С 22 по 36 неделюбеременности происходит увеличение массы плаценты, и к 36 неделе она достигает полной функциональной зрелости.
По внешнему виду плацента похожа на круглый плоский диск. К моменту родов масса плаценты составляет 500-600 г, диаметр — 15-18 см и толщину — 2-3 см. В плаценте различают две поверхности: материнскую, прилегающую к стенке матки, и противоположную — плодовую.
Функции плаценты
- Во-первых, через плаценту осуществляется газообмен: кислород проникает из материнской крови к плоду, а углекислый газ транспортируется в обратном направлении.
- Во-вторых, плод получает через плаценту питательные вещества, необходимые для его роста и развития.
 Необходимо помнить, что многие вещества (алкоголь, никотин, наркотические средства, многие лекарственные препараты, вирусы) легко проникают через нее и могут оказывать повреждающее действие на плод. Кроме того, с ее помощью плод избавляется от продуктов своей жизнедеятельности.
Необходимо помнить, что многие вещества (алкоголь, никотин, наркотические средства, многие лекарственные препараты, вирусы) легко проникают через нее и могут оказывать повреждающее действие на плод. Кроме того, с ее помощью плод избавляется от продуктов своей жизнедеятельности. - В-третьих, плацента обеспечивает иммунологическую защиту плода, задерживая клетки иммунной системы матери, которые, проникнув к плоду и распознав в нем чужеродный объект, могли бы запустить реакции его отторжения. В тоже время плацента пропускает материнские антитела, защищающие плод от инфекций.
- В-четвертых, плацента играет роль железы внутренней секреции и синтезирует гормоны (хорионический гонадотропин человека (ХГЧ), плацентарный лактоген, пролактин и т.д.), необходимые для сохранения беременности, роста и развития плода.
В норме плацента вместе с оболочками (послед) рождается через 10-15 минут после рождения плода. Ее внимательно осматривают и отправляют на морфологическое исследование. Во-первых, очень важно убедиться в том, что плацента родилась целиком (то есть на ее поверхности отсутствуют повреждения и нет оснований считать, что кусочки плаценты остались в полости матки). Во-вторых, по состоянию плаценты можно судить о течении беременности (не было ли отслойки, инфекционных процессов и т.п.).
Во-первых, очень важно убедиться в том, что плацента родилась целиком (то есть на ее поверхности отсутствуют повреждения и нет оснований считать, что кусочки плаценты остались в полости матки). Во-вторых, по состоянию плаценты можно судить о течении беременности (не было ли отслойки, инфекционных процессов и т.п.).
Что хотят знать о плаценте врачи?
Во время беременности важно выявить признаки нарушения функции плаценты — плацентарной недостаточности. Для этого во время ультразвукового исследования изучают структуру плаценты, ее расположение в полости матки, толщину, соответствие размеров плода сроку беременности. Кроме того, изучается кровоток в плацентарных сосудах.
Степень зрелости
Этот параметр, как говорят врачи, «ультразвуковой», то есть он зависит от плотности определяемых при ультразвуковом исследовании структур плаценты.
Различают четыре степени зрелости плаценты:
- В норме до 30 недель беременности должна определяться нулевая степень зрелости плаценты.

- Первая степень считается допустимой с 27 по 34 неделю.
- Вторая — с 34 по 39.
- Начиная с 37 недели может определяться третья степень зрелости плаценты.
В конце беременности наступает так называемое физиологическое старение плаценты, сопровождающееся уменьшением площади ее обменной поверхности, появлением участков отложения солей.
Место прикрепления
Определяется с помощью УЗИ. Как было сказано выше, при нормальной беременности плацента располагается в теле матки. Иногда при ультразвуковом исследовании в первой половине беременности обнаруживается, что плацента располагается в нижних отделах матки, доходя или даже перекрывая область внутреннего зева шейки матки. В дальнейшем, по мере прогрессирования беременности, плацента чаще всего смещается из нижних отделов матки верх. Однако, если после срока 32 недели плацента по-прежнему перекрывает область внутреннего зева, такое состояние называется * предлежанием плаценты**, что является серьезным осложнением беременности.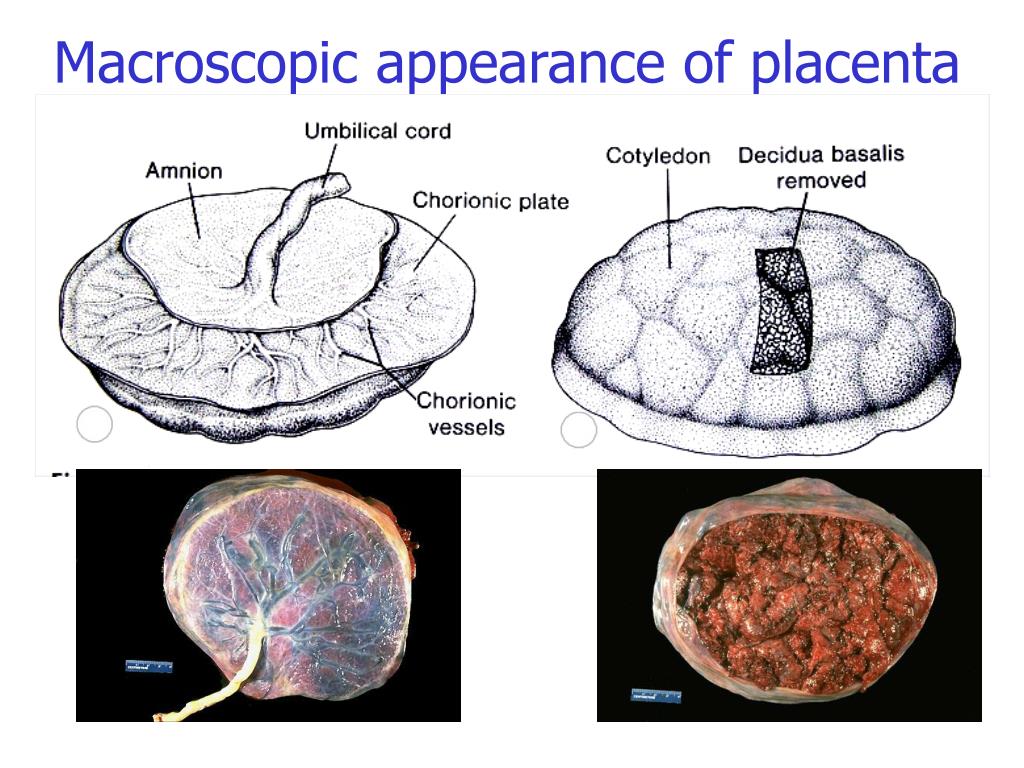
Предлежание плаценты может привести к развитию кровотечения, которое может возникать во II-III триместре беременности или во время родов.
Толщина
Тоже определяется посредством ультразвукового исследования— плацентометрии: после установления места прикрепления плаценты отыскивается участок, где она имеет наибольший размер, который и определяется. Толщина плаценты, как уже было сказано, непрерывно увеличивается до 36-37 недель беременности (к этому сроку она составляет от 20 до 40 мм). Затем ее рост прекращается, и в дальнейшем толщина плаценты либо уменьшается, либо остается на том же уровне.
Отклонение от нормы хотя бы одного из этих показателей может свидетельствовать о неблагополучии в течение беременности.
Источники
- Tiwari D., Das CR., Sultana R., Kashyap N., Islam M., Bose PD., Saikia AK., Bose S. Increased homocysteine mediated oxidative stress as key determinant of hepatitis E virus (HEV) infected pregnancy complication and outcome: A study from Northeast India.
 // Infect Genet Evol – 2021 – Vol – NNULL – p.104882; PMID:33905889
// Infect Genet Evol – 2021 – Vol – NNULL – p.104882; PMID:33905889 - Salmanian B., Belfort MA., Shamshirsaz AA. The risk of placenta accreta spectrum in women with in vitro fertilization in different populations. // Am J Obstet Gynecol – 2021 – Vol – NNULL – p.; PMID:33905744
- Olmos-Ortiz A., Olivares-Huerta A., García-Quiroz J., Zariñán T., Chavira R., Zaga-Clavellina V., Avila E., Halhali A., Durand M., Larrea F., Díaz L. Placentas associated with female neonates from pregnancies complicated by urinary-tract infections have higher cAMP content and cytokines expression than males. // Am J Reprod Immunol – 2021 – Vol – NNULL – p.e13434; PMID:33905581
- Tandl V., Hoch D., Bandres-Meriz J., Nikodijevic S., Desoye G., Majali-Martinez A. Different regulation of IRE1α and eIF2α pathways by oxygen and insulin in ACH-3P trophoblast model. // Reproduction – 2021 – Vol – NNULL – p.; PMID:33904834
- Ji S., Gumina D., McPeak K., Moldovan R., Post MD., Su EJ. Human placental villous stromal extracellular matrix regulates fetoplacental angiogenesis in severe fetal growth restriction.
 // Clin Sci (Lond) – 2021 – Vol – NNULL – p.; PMID:33904582
// Clin Sci (Lond) – 2021 – Vol – NNULL – p.; PMID:33904582 - Shmeleva EV., Colucci F. Maternal natural killer cells at the intersection between reproduction and mucosal immunity. // Mucosal Immunol – 2021 – Vol – NNULL – p.; PMID:33903735
- Moreno-Sepulveda J., Espinós JJ., Checa MA. Lower risk of adverse perinatal outcomes in natural versus artificial frozen-thawed embryo transfer cycles: a systematic review and meta-analysis. // Reprod Biomed Online – 2021 – Vol – NNULL – p.; PMID:33903031
- Owen MD., Cassidy AL., Weeks AD. Why are women still dying from obstetric hemorrhage? A narrative review of perspectives from high and low resource settings. // Int J Obstet Anesth – 2021 – Vol – NNULL – p.102982; PMID:33903002
- Liu CN., Yu FB., Xu YZ., Li JS., Guan ZH., Sun MN., Liu CA., He F., Chen DJ. Prevalence and risk factors of severe postpartum hemorrhage: a retrospective cohort study. // BMC Pregnancy Childbirth – 2021 – Vol21 – N1 – p.332; PMID:33902475
- Munoz JL.
 , Kimura AM., Xenakis E., Jenkins DH., Braverman MA., Ramsey PS., Ireland KE. Whole blood transfusion reduces overall component transfusion in cases of placenta accreta spectrum: a pilot program. // J Matern Fetal Neonatal Med – 2021 – Vol – NNULL – p.1-6; PMID:33902384
, Kimura AM., Xenakis E., Jenkins DH., Braverman MA., Ramsey PS., Ireland KE. Whole blood transfusion reduces overall component transfusion in cases of placenta accreta spectrum: a pilot program. // J Matern Fetal Neonatal Med – 2021 – Vol – NNULL – p.1-6; PMID:33902384
Особенности внутриутробного развития малыша — Материнство в Хабаровске
Особенности внутриутробного развития малыша, 2-5 неделя
Ваш будущий малыш состоит примерно из 200 клеток. Эмбрион имплантируется в эндометрий — обычно сверху в передней части матки. Внутренняя часть эмбриона превратится в вашего ребенка, а из внешней получатся две оболочки: внутренняя, амнион, и внешняя, хорион. Сначала вокруг эмбриона формируется амнион. Эта прозрачная оболочка вырабатывает и удерживает теплые околоплодные воды, которые будут защищать вашего ребенка и окутывать его мягкой пеленкой. Затем образуется хорион. Эта оболочка окружает амнион и превращается в плаценту, особый орган, соединенный с эмбрионом пуповиной. Плацента станет связующим звеном между вами и вашим ребенком и будет поддерживать и питать ребенка всю беременность.
Эмбрион имплантируется в эндометрий — обычно сверху в передней части матки. Внутренняя часть эмбриона превратится в вашего ребенка, а из внешней получатся две оболочки: внутренняя, амнион, и внешняя, хорион. Сначала вокруг эмбриона формируется амнион. Эта прозрачная оболочка вырабатывает и удерживает теплые околоплодные воды, которые будут защищать вашего ребенка и окутывать его мягкой пеленкой. Затем образуется хорион. Эта оболочка окружает амнион и превращается в плаценту, особый орган, соединенный с эмбрионом пуповиной. Плацента станет связующим звеном между вами и вашим ребенком и будет поддерживать и питать ребенка всю беременность.
Вместе эти оболочки составляют двойной амниотический мешок, в котором находятся ваш малыш и околоплодные воды. Амниотический мешок формируется примерно через 12 дней после зачатия и немедленно начинает наполняться околоплодными водами. До этого времени эмбрион может расщепиться на двойню или тройню, но потом это уже невозможно.
Через 3 недели после зачатия образуется желточный мешок. Он производит кровяные клетки, пока эмбрион не научился делать это сам.
Он производит кровяные клетки, пока эмбрион не научился делать это сам.
Как только эмбрион внедряется в стенку матки, он выпускает из основания будущей плаценты ворсинки, чтобы крепче прирасти. Эти ворсинки собирают из вашей крови и питательные вещества. На этой стадии эмбрион еще крошечный — всего 1 миллиметр в длину. Образуются три слоя клеток: из эктодерма получается мозг, нервная система, кожа и волосы, из эндодерма — органы пищеварения, а из мезодерма — кости, мышцы, кровь и соединительные ткани.
Ваши яичники начинают вырабатывать больше гормона прогестерона, который не дает эндометрию стать тоньше. Уровень эстрогена тоже повышается и эти гормональные изменения в сочетании заставляют некоторых женщин заподозрить, что что-то происходит.
Синцитиотрофобласт ворсин плаценты в норме и при преэклампсии » Библиотека врача
ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии
имени академика В. И. Кулакова» Минздрава России, Москва, Россия
И. Кулакова» Минздрава России, Москва, Россия
Проведен анализ данных литературы о роли синцитиотрофобласта в процессах нормального развития плаценты и изменениях его при преэклампсии. Отмечены особенности интерстициальной, эндоартериальной, эндовенозной и эндолимфатической инвазии трофобласта в стенку матки, а также этапы дифференцировки клеток цитотрофобласта в синцитиотрофобласт. Указано, что основным структурным элементом и регулятором функций сформированной плаценты является синцитиотрофобласт, выстилающий ворсины плаценты и непосредственно контактирующий с материнской кровью. Подчеркнуто, что наиболее признанными причинами развития преэклампсии считаются поверхностная инвазия трофобласта в стенку матку и неполноценное ремоделирование спиральных артерий, приводящие к ишемии плаценты. Представлены литературные данные об основных изменениях синцитиотрофобласта ворсин плаценты при преэклампсии, включающих нарушения ультраструктур, пролиферации и апоптоза, формирования синцитиальных узелков и синцитиокапиллярных мембран.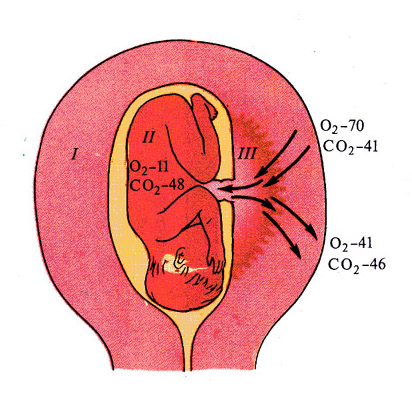 Отражена роль синцитина-1 как регулятора развития и функционирования синцитиотрофобласта в норме и при преэклампсии. Подчеркнуто, что любые нарушения функционирования цитотрофобласта и синцитиотрофобласта, начиная с процессов инвазии, могут явиться причиной последующих осложнений развития беременности, роста плода и заболеваний новорожденного.
Отражена роль синцитина-1 как регулятора развития и функционирования синцитиотрофобласта в норме и при преэклампсии. Подчеркнуто, что любые нарушения функционирования цитотрофобласта и синцитиотрофобласта, начиная с процессов инвазии, могут явиться причиной последующих осложнений развития беременности, роста плода и заболеваний новорожденного.
Плацента является провизорным органом, который развивается и существует только во время беременности. Соединяясь со стенкой и сосудами матки, она обеспечивает обмен питательных веществ и газов, защиту от ксенобиотиков и синтез ряда белков, направленных на рост и развитие плода. В этой связи поражения плаценты закономерно могут приводить к различным нарушениям как плода, так и самой беременной [1]. Это касается как нарушений развития, так и гибели плода и новорожденного.
Действительно, согласно данным Росстата за 2010 г., поражения плаценты обусловили мертворождение и раннюю неонатальную смерть соответственно в 45,3% [2] и в 17,2% случаев [3]. При этом наиболее часто поражения плаценты и пуповины регистрируются в качестве причин развития антенатальной и интранатальной гипоксии [4, 5].
При этом наиболее часто поражения плаценты и пуповины регистрируются в качестве причин развития антенатальной и интранатальной гипоксии [4, 5].
Ведущую роль в обеспечении обменных процессов между матерью и плодом отводят клеткам трофобласта, выстилающим поверхность ворсин плаценты и контактирующим с материнской кровью [6]. По мнению Aplin J.D. [7], следует выделять четыре типа клеток трофобласта, отличающихся фенотипически и функционально: цитотрофобласт, синцитиотрофобласт, вневорсинковый трофобласт и гигантские клетки трофобласта.
Примечательно, что уже во время имплантации бластоцисты (через 6–8 дней после оплодотворения) отмечается разрастание трофобласта в виде тяжей клеток, контактирующих со слизистой оболочкой матки, с дифференцировкой его на цитотрофобласт и синцитиотрофобласт [8]. Последний образуется в результате процессов синцитиализации, то есть путем дифференцировки и сплавления (объединения) клеток поверхностного трофобласта. В результате синцитиотрофобласт состоит из многоядерных или гигантских клеток различной величины и формы и формирует непрерывной наружный слой ворсин плаценты.
Вневорсинковый трофобласт характеризуется инвазивным потенциалом, то есть внедрением клеток интерстициального трофобласта в децидуальную оболочку и внутреннюю треть миометрия. Помимо этого, клетки интерстициального трофобласта дифференцируются в эндоваскулярный трофобласт и эндожелезистый (внутрижелезистый) трофобласт, которые внедряются соответственно в спиральные артерии и железы матки [9].
Следует отметить, что одним из механизмов, определяющих развитие трофобластной инвазии, считается наличие градиента напряжения кислорода [10]. Так, на момент имплантации внутриматочное напряжение кислорода составляет 3% [11], а в децидуальной ткани и миометрии – 8–12% [12]. Подобный градиент напряжения кислорода приводит к прямой инвазии клеток трофобласта в децидуальную ткань и миометрий [13]. В результате эндожелезистой инвазии вневорсинкового трофобласта происходит замещение эпителия маточных желез, обеспечивающее гистиотрофное питание эмбриона до формирования маточно-плацентарного кровотока [14].
Важно, что процессы внедрения вневорсинкового трофобласта сопровождаются ремоделированием тканей и кровеносных сосудов матки в виде замещения эндотелия клетками трофобласта и увеличения просвета спиральных артерий, что приводит к уменьшению сопротивления тока крови и, соответственно, к повышению маточно-плодового обмена. При этом ремоделирование сосудов проявляется не только замещением эндотелия клетками трофобласта, но и образованием специфического волокнистого внеклеточного матрикса, замещающего эластические волокна и гладкомышечные клетки сосудов. Более того, клетки трофобласта, выстилающие артерии матки, приобретают своеобразный псевдоэндотелиальный фенотип, способствующий повышению целостности стенки сосудов, а также препятствующий свертыванию крови и иммунной реактивности [15]. Результатом вышеописанных процессов является формирование эффективного маточно-плодового кровотока к концу I триместра.
Необходимо добавить, что, помимо интерстициальной и эндоартериальной (внутриартериальной), наблюдаются эндовенозная (внутривенозная) и эндолимфатическая (внутрилимфатическая) инвазии трофобласта.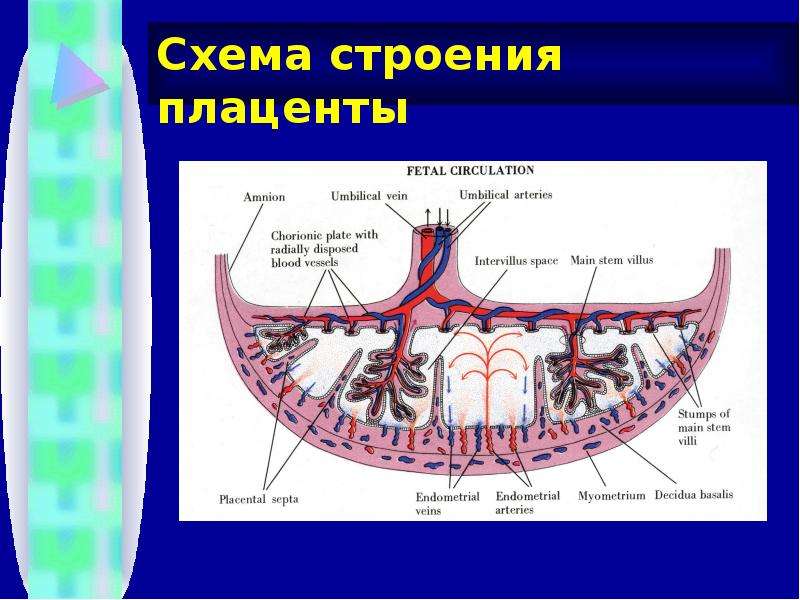 Так, по данным N. He et al. [16], уже на 5-й неделе гестации примерно в 10% всех маточных вен плацентарного ложа наблюдаются признаки эндовенозной инвазии трофобласта. В результате эндовенозной и эндолимфатической инвазии клетки трофобласта, несомненно, попадают в общий кровоток беременной и, соответственно, могут лежать в основе выявления фетальной ДНК и клеток в материнской крови, начиная с 6-й недели [17]. Биологический смысл подобного явления, видимо, связан с формированием материнской иммунологической толерантности и иммунитета к развивающемуся эмбриону.
Так, по данным N. He et al. [16], уже на 5-й неделе гестации примерно в 10% всех маточных вен плацентарного ложа наблюдаются признаки эндовенозной инвазии трофобласта. В результате эндовенозной и эндолимфатической инвазии клетки трофобласта, несомненно, попадают в общий кровоток беременной и, соответственно, могут лежать в основе выявления фетальной ДНК и клеток в материнской крови, начиная с 6-й недели [17]. Биологический смысл подобного явления, видимо, связан с формированием материнской иммунологической толерантности и иммунитета к развивающемуся эмбриону.
Примечательно, что в результате агрегации и слияния клеток интерстициального вневорсинкового трофобласта образуются многоядерные гигантские клетки трофобласта, ограничивающие, тем самым, процессы инвазии последнего [18].
Основным структурным элементом и регулятором функций плаценты считается синцитиотрофобласт, выстилающий ворсины плаценты [15]. Именно синцитиотрофобласт образует своеобразный эпителиальный барьер, разделяющий кровь матери и плода и непосредственно контактирующий с материнской кровью.
При…
Щеголев А.И., Туманова У.Н., Ляпин В.М., Серов В.Н.
ЭМБРИОЛОГИЯ – ПЛАЦЕНТА
ЭМБРИОЛОГИЯ – ПЛАЦЕНТА ГИСТОЛОГИЯ В ТАБЛИЦАХ И СХЕМАХ ОСНОВЫ ЭМБРИОЛОГИИ ЧЕЛОВЕКА
ПЛАЦЕНТА
ПЛАЦЕНТА состоит из плодной и материнской частей
ПЛОДНУЮ (ДЕТСКУЮ) ЧАСТЬ ПЛАЦЕНТЫ ОБРАЗУЮТ:
МАТЕРИНСКАЯ ЧАСТЬ ПЛАЦЕНТЫ состоит из decidua basalis (основная отпадающая оболочка) — это участок слизистой
оболочки матки под хорионом, к которому прикрепляется хорион.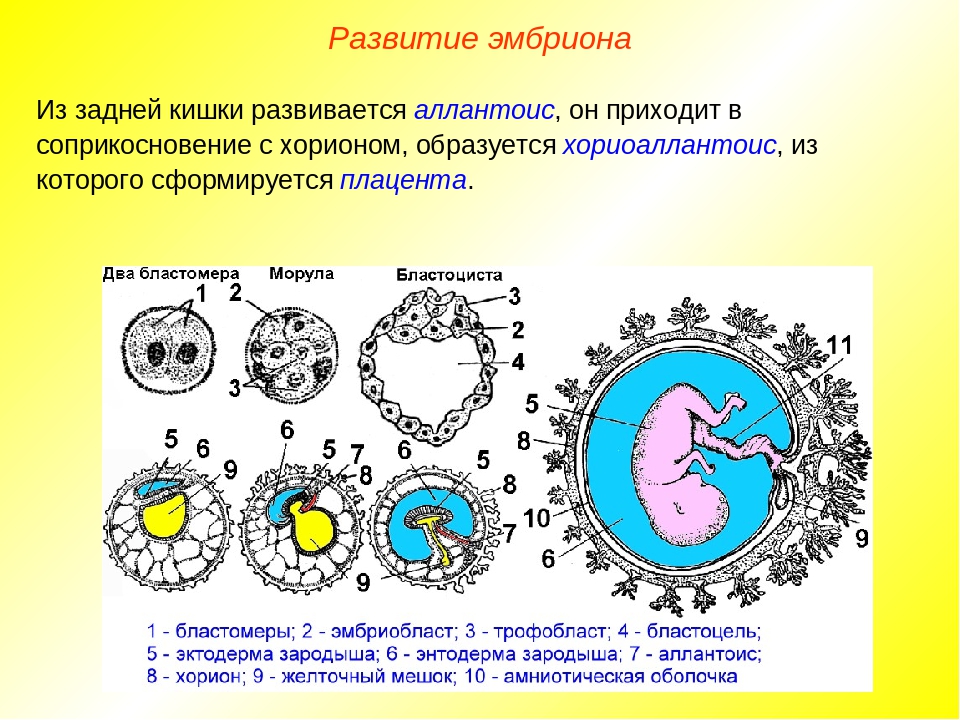 Сосуды decidua basalis разрушает врастающий хорион,
и они открываются в пространства (лакуны) между самой decidua basalis и ворсинками хориона. Поэтому ворсинки
непосредственно омываются кровью матери.
Сосуды decidua basalis разрушает врастающий хорион,
и они открываются в пространства (лакуны) между самой decidua basalis и ворсинками хориона. Поэтому ворсинки
непосредственно омываются кровью матери.
СТРОЕНИЕ ВОРСИНКИ ПЛАЦЕНТЫ
(левая часть — в первой половине беременности,
правая часть —
во второй половине беременности).
1 — кровь матери
2 — синцитиотрофобласт
3 — цитотрофобласт (cо 2-й половины беременности количество клеток цитотрофобласта уменьшается)
4 — базальная мембрана трофобласта
5 — соединительная ткань ворсинки
6 — базальная мембрана капилляра сосуда плода (могут быть перициты)
7 — эндотелий капилляра
8 — кровь плода
ТИПЫ ПЛАЦЕНТ У МЛЕКОПИТАЮЩИХ
- эпителиохориальная – хорион контактирует с эпителием маточных желез
- десмохориальная – хорион контактирует с соединительной тканью decidua basalis
- вазохориальная – хорион контактирует с сосудами decidua basalis
- гемохориальная – хорион контактирует с кровью матери (У ЧЕЛОВЕКА)
© A Gunin; histol@mail. ru
ru
Плацента и развитие плаценты – клиническая значимость
Плацента – жизненно важный соединительный орган между маткой матери и плодом.
Он поддерживает развивающийся плод внутриутробно, снабжая его питательными веществами, устраняя продукты жизнедеятельности плода и обеспечивая газообмен через материнское кровоснабжение.
В этой статье мы рассмотрим развитие плаценты.
Рис. 1. Плацента поддерживает развивающийся внутриутробный плод.[/подпись] Предварительная имплантацияРазвитие плаценты начинается при имплантации бластоцисты .
Бластоциста из 32-64 клеток содержит два различных типа дифференцированных эмбриональных клеток: клеток внешнего трофобласта и внутреннюю клеточную массу. Клетки трофобласта образуют плаценту. Внутренняя клеточная масса образует плод и плодные оболочки.
Имплантация На 6 -й день , когда блестящая оболочка распадается, бластоциста «вылупляется», позволяя осуществить имплантацию. Клетки трофобласта взаимодействуют с децидуальным эпителием эндометрия, обеспечивая инвазию в материнские клетки матки.
Клетки трофобласта взаимодействуют с децидуальным эпителием эндометрия, обеспечивая инвазию в материнские клетки матки.
Затем эмбрион секретирует протеазы, чтобы обеспечить глубокую инвазию в строму матки . Имплантация интерстициальная. Нормальная имплантация происходит на передней или задней стенке тела матки. Наиболее частое место внематочной имплантации находится в ампуле фаллопиевой трубы.
На 8 -й и день развития клетки трофобласта дифференцируются во внешний многоядерный синцитиотрофобласт , , который разрушает материнские ткани, посылая выступы, и внутренний мононуклеарный цитотрофобласт, который активно пролиферирует.
Синцитиотрофобласт отвечает за выработку таких гормонов, как Человеческий хорионический гонадотропин (ХГЧ) ко второй неделе, который используется при тестировании на беременность.
Постимплантационный На 9-й день внутри синцитиотрофобласта образуются лакуны или пространства. Синцитиотрофобласт также разрушает материнские ткани, позволяя материнской крови из спиральных артерий матки проникать в лакунарную сеть. Таким образом, к концу 2-й недели устанавливается раннее маточно-плацентарное кровообращение.
Синцитиотрофобласт также разрушает материнские ткани, позволяя материнской крови из спиральных артерий матки проникать в лакунарную сеть. Таким образом, к концу 2-й недели устанавливается раннее маточно-плацентарное кровообращение.
Тем временем цитотрофобласт начинает формировать первичных ворсинок хориона (пальцевидные выступы), которые проникают и расширяются в окружающий синцитиотрофобласт. На 3 -й неделе внеэмбриональная мезодерма врастает в эти ворсинки, образуя ядро из рыхлой соединительной ткани, после чего эти структуры называются вторичными ворсинками хориона.
К концу третьей недели эмбриональные сосуды начинают формироваться в эмбриональной мезодерме вторичных ворсинок хориона, превращаясь в третичные ворсинки хориона.
Клетки цитотрофобласта из третичных ворсинок растут по направлению к decidua basalis материнской матки и распространяются по ней, образуя цитотрофобластную оболочку.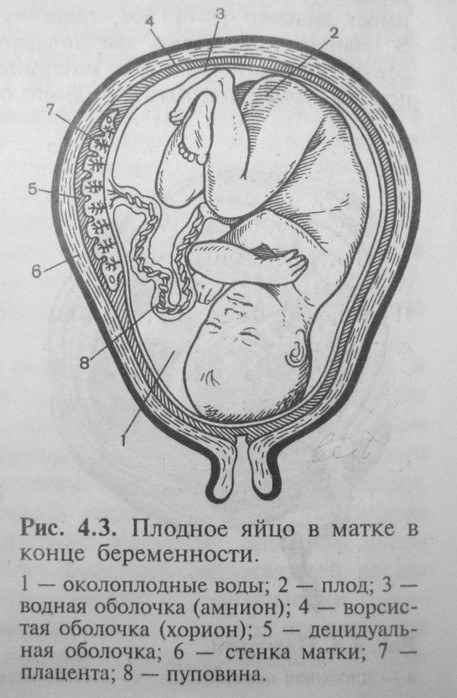 Ворсинки, которые связаны с базальной децидуальной оболочкой через цитотрофобластическую оболочку, известны как , закрепляющие ворсинки .
Ворсинки, которые связаны с базальной децидуальной оболочкой через цитотрофобластическую оболочку, известны как , закрепляющие ворсинки .
Ворсинки, растущие наружу в межворсинчатом пространстве от стволовых (закрепляющих) ворсинок, называются ветвистыми ворсинками и обеспечивают площадь поверхности для обмена метаболитов между матерью и плодом.Представление ворсинок в виде древовидных выступов может помочь визуализировать их структуру.
Создание обращенияМатеринские спиральные артерии подвергаются ремоделированию для создания условий с низким сопротивлением и высоким кровотоком для удовлетворения потребностей плода. Клетки цитотрофобласта проникают в спиральные артерии матери и замещают эндотелий матери. Они подвергаются дифференцировке от эпителия к эндотелию, что увеличивает диаметр и снижает сопротивление сосудов.
Преэклампсия – это трофобластическое заболевание, связанное с недостаточной или неполной дифференцировкой цитотрофобластических клеток во время трансформации эпителия в эндотел.
Первый триместр
В первом триместре (0-13 недель) поверхность ворсин хориона образована синцитиотрофобластом. Эти клетки покоятся на слое цитотрофобластических клеток, которые, в свою очередь, покрывают сердцевину сосудистой мезодермы.Следовательно, плацентарный барьер относительно толстый.
Площадь поверхности для обмена резко увеличивается к доношенному сроку (27-40 недель). Плацентарный барьер намного тоньше, и слой цитотрофобласта под синцитиотрофобластом утрачен.
Плацентарный барьер не является настоящим барьером, поскольку он позволяет многим веществам проходить между кровообращением матери и плода. К сожалению, это означает, что в кровообращение плода могут попадать различные наркотики (например, героин, кокаин) и вирусы (например, ЦМВ, краснуха, корь).Поскольку материнская кровь в межворсинчатых промежутках отделяется от крови плода производными хориона, человеческая плацента известна как гемохориальный тип .
Второй и третий триместры
По мере того, как беременность прогрессирует, frondosum хориона («густой» хорион) формируется по мере того, как на эмбриональном полюсе развивается больше ворсинок. На поверхности плода плацента покрыта хорионической пластиной ; со стороны матери она граничит с decidua basalis, децидуальная пластинка которой наиболее тесно связана с плацентой.
В течение четвертого и пятого месяцев децидуальная оболочка формирует децидуальных перегородок , которые выступают в межворсинчатое пространство, но не соединяются с хорионической пластинкой. Эти перегородки имеют сердцевину из материнской ткани, но покрыты слоем синцитиальных клеток. Всегда существует синцитиальный слой, отделяющий материнскую кровь в межворсинчатых озерах от ткани ворсинок плода. Перегородки разделяют плаценту на части, называемые семядолями. Кровоснабжение семядолей осуществляется через 80–100 спиральных артерий, пронизывающих децидуальную пластинку.
При доношенных сроках плацента имеет дискообразную форму , диаметр 15-25 см, толщину примерно 3 см и вес примерно 500-600 г. При рождении он отрывается от стенки матки и примерно через 30 минут после рождения ребенка выходит из полости матки.
На материнской стороне будет 15-20 выпуклостей, которые представляют собой семядоли, покрытые тонким слоем decidua basalis.Полностью выросшая плацента содержит межворостные озера. Эти структуры вмещают примерно 150 мл материнской крови. Это обновляется 3-4 раза в минуту.
Хорионическая пластинка покрывает поверхность плода. Сосуды хориона сходятся к пуповине . Это ряд крупных артерий и вен. Амнион покрывает слой хориона. Пуповина обычно прикрепляется к середине плаценты перпендикулярно ей. Пуповина может произойти, если пуповина выходит за пределы плаценты, но это бывает редко.
Конец беременности
Целью изменений, происходящих с плацентой в конце беременности, является уменьшение обмена между кровообращением матери и плода. Эти изменения заключаются в следующем:
- Увеличение фиброзной ткани в ядре ворсинки
- Утолщение базальных мембран капилляров плода
- Облитерирующие изменения мелких капилляров ворсинок
- Отложение фибриноида на поверхности ворсинок в зоне соединения и в хорионической пластинке.
Отложение фибриноидов приводит к инфаркту межворсинчатого озера или иногда всей семядоли, которая впоследствии становится беловатой.
[старт-клиническая]
Клиническая значимость – отслойка плаценты
Отслойка плаценты – это когда часть или вся плацента преждевременно отделяется от стенки матки и является важной причиной дородового кровотечения. Возникает после разрыва материнских сосудов в базальном слое эндометрия. Кровь накапливается и вызывает отделение плаценты от базального слоя. Отделенная часть не может функционировать, что может привести к быстрому повреждению плода.
Кровь накапливается и вызывает отделение плаценты от базального слоя. Отделенная часть не может функционировать, что может привести к быстрому повреждению плода.
Важными факторами риска для этого являются предшествующей отслойки плаценты, преэклампсии, аномальная ложь плода, многоводие, курение, многоплодная беременность, лежащая в основе тромбофилия и травмы живота. Наиболее вероятным прогностическим фактором является отслойка плаценты при предыдущей беременности.
У женщин обычно болезненных вагинальных кровотечения во время беременности.При осмотре матка может быть деревянистой (напряженной) и болезненной при пальпации.
Тактика при отслойке плаценты должна состоять из:
- Реанимация матери с использованием подхода ABCDE
- CTG для оценки / мониторинга состояния плода, если срок беременности превышает 26 недель
- Дайте anti-D в течение 72 часов после начала кровотечения, если у женщины резус-D отрицательный
- Экстренные роды / Индукция родов / Консервативное ведение и наблюдение за плодом в зависимости от степени дистресса плода и состояния здоровья матери
Дополнительную информацию об отслойке плаценты можно найти здесь.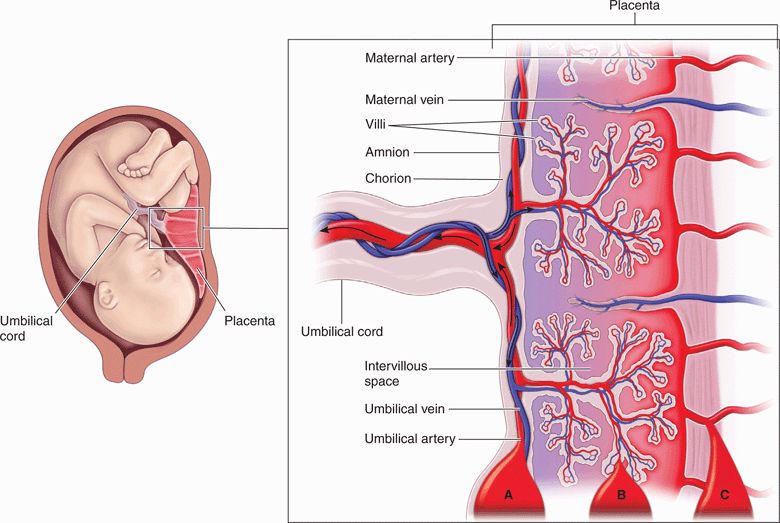
[окончание клинической]
Развитие плаценты – обзор
Имплантация и лакунарный период
Развитие плаценты начинается с первого контакта внешней оболочки развивающейся бластоцисты со слизистой оболочкой матки. Эта недавно установленная зона контакта двух организмов быстро и непрерывно развивается во время беременности и контролирует обмен между плодами и матерями. Функциональное назначение плода – материнский обмен питательных веществ, газов и отходов жизнедеятельности является общим для всех плацент.Структура, тип интердигитации и степень слияния материнских слоев плода, составляющих различные плаценты, значительно различаются у разных видов млекопитающих.
Согласно этому определению, развитие плаценты у человека начинается с прикрепления бластоцисты к поверхностному эпителию матки во время имплантации примерно через 6-7 дней после зачатия и быстро прогрессирует во время инвазии эндометрия. На этой стадии бластоциста состоит из внешнего однослойного эпителиального покрова, называемого трофобластом, и внутренней клеточной массы, называемой эмбриобластом (рис. 10-1, A ).Трофобласт является прямым предшественником эпителиальных частей фето-материнского барьера плаценты, тогда как эмбриобласт вносит вклад в мезенхиму плаценты и сосудистую систему плода. 1,2
10-1, A ).Трофобласт является прямым предшественником эпителиальных частей фето-материнского барьера плаценты, тогда как эмбриобласт вносит вклад в мезенхиму плаценты и сосудистую систему плода. 1,2
Перед прилипанием к слизистой оболочке матки трофобласт состоит из одного слоя клеток трофобласта (цитотрофобласта). Клетки трофобласта на полюсе бластоцисты, прикрепленные к слизистой оболочке матки, пролиферируют и образуют локально двухслойный трофобласт. Клетки внешнего из двух слоев сливаются друг с другом, а их боковые межклеточные мембраны распадаются.Это межклеточное слияние является первичным процессом синцитиального слияния (см. Рис. 10-1, A ) и создает первый синцитиотрофобласт развивающейся плаценты. Первичное синцитиальное слияние формально отличается от происходящего позже процесса вторичного цитозинцитиального слияния между лежащим в основе цитотрофобластом и покрывающим синцитиотрофобластом. Вторичное цито-синцитиальное слияние – это процесс, ответственный за поддержание синцитиальной целостности и синцитиального роста на всех более поздних стадиях плацентации. Непрерывное разрастание внутреннего клеточного трофобластического слоя вместе с последующим синцитиальным слиянием некоторых дочерних клеток с покрывающим синцитием, является причиной быстрого и огромного увеличения объема синцитиотрофобластной массы (предлакунарный период; см. Рис. 10-1, ). B ). Синцитиотрофобластическая масса сначала формируется на полюсе проникновения бластоцисты и обеспечивает инвазивное проникновение бластоцисты в строму эндометрия. По мере увеличения глубины проникновения имплантируемой бластоцисты и в течение нескольких часов синцитиотрофобластическая масса распространяется по всей наружной стенке бластоцисты, которая в конечном итоге полностью исчезает в строме эндометрия (см. Рисунок 10-1, C ) ниже поверхности матки. эпителий. 3
Непрерывное разрастание внутреннего клеточного трофобластического слоя вместе с последующим синцитиальным слиянием некоторых дочерних клеток с покрывающим синцитием, является причиной быстрого и огромного увеличения объема синцитиотрофобластной массы (предлакунарный период; см. Рис. 10-1, ). B ). Синцитиотрофобластическая масса сначала формируется на полюсе проникновения бластоцисты и обеспечивает инвазивное проникновение бластоцисты в строму эндометрия. По мере увеличения глубины проникновения имплантируемой бластоцисты и в течение нескольких часов синцитиотрофобластическая масса распространяется по всей наружной стенке бластоцисты, которая в конечном итоге полностью исчезает в строме эндометрия (см. Рисунок 10-1, C ) ниже поверхности матки. эпителий. 3
На 8-й день после зачатия и начиная с полюса имплантации в синцитиотрофобластической массе появляется система сливных вакуолей. Их появление знаменует начало лакунарного периода, который длится с 8 по 13 день после зачатия. Эти лакуны появляются только в более центральных частях синцитиотрофобластической массы, а не в краевых зонах, непосредственно обращенных к эндометрию или бластоцистозной полости. Пластинки и столбы синцитиотрофобласта, окружающие лакуны, называются трабекулами (см. Рис. 10-1, C ).Эта система трабекул и лакун покрыта двумя синцитиальными слоями, свободными от лакун: базальный слой, обращенный к эндометрию, называется трофобластической оболочкой ; поверхностный слой, обращенный к бластоцистозной полости, называется первичной хорионической пластиной . 3
Эти лакуны появляются только в более центральных частях синцитиотрофобластической массы, а не в краевых зонах, непосредственно обращенных к эндометрию или бластоцистозной полости. Пластинки и столбы синцитиотрофобласта, окружающие лакуны, называются трабекулами (см. Рис. 10-1, C ).Эта система трабекул и лакун покрыта двумя синцитиальными слоями, свободными от лакун: базальный слой, обращенный к эндометрию, называется трофобластической оболочкой ; поверхностный слой, обращенный к бластоцистозной полости, называется первичной хорионической пластиной . 3
Начиная с первичной хорионической пластинки на 12 день после зачатия, пролиферирующий цитотрофобласт прорастает в синцитиальные трабекулы и, наконец, достигает трофобластической оболочки (см. Рисунок 10-1, D ).Пролиферация цитотрофобластов внутри трабекул ответственна за значительный продольный рост и за разветвление трабекул. Ветви, которые слепо заканчиваются и выступают в лакуны, являются первичными ворсинками (см.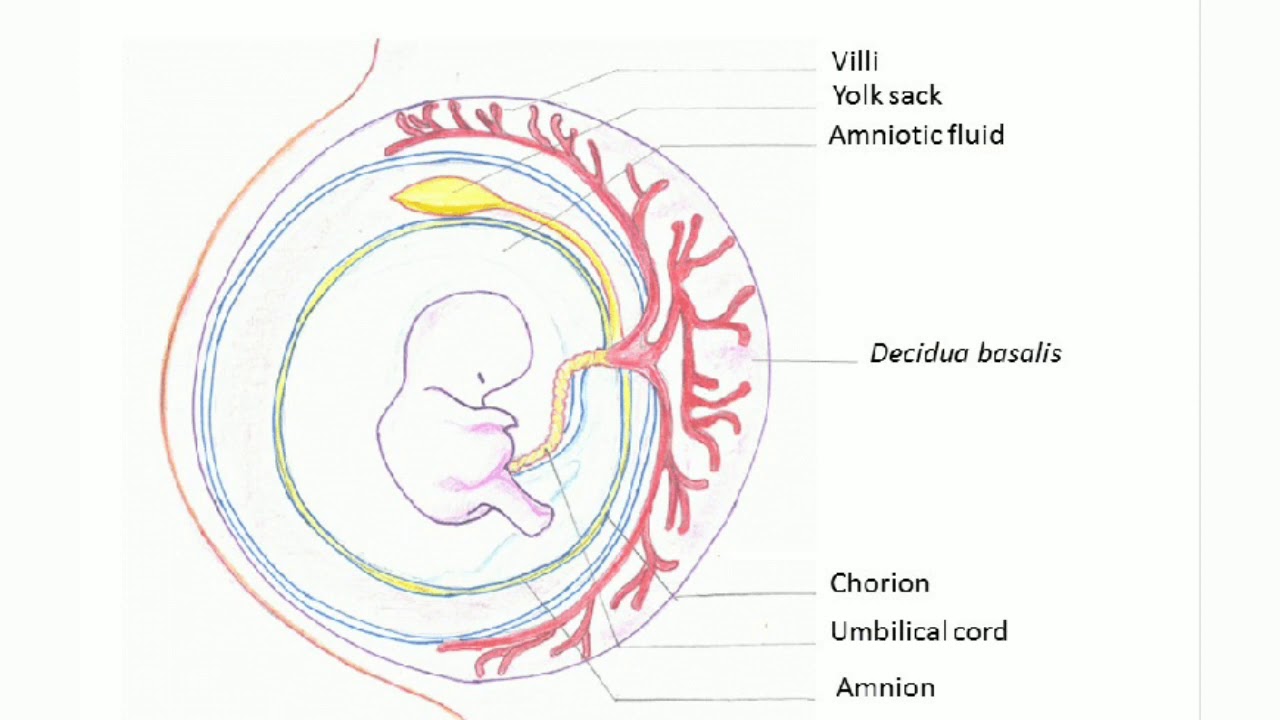 Рис. 10-1, D ). Трабекулы, от которых они произошли, называются якорными ворсинками , потому что они соединяют ворсинчатую систему с трофобластической оболочкой. С появлением первых первичных ворсинок все еще расширяющаяся лакунарная система получила название межворсинчатого пространства .Внеэмбриональные мезодермальные клетки образуют рыхлый слой соединительной ткани над первичной хорионической пластинкой. 2
Рис. 10-1, D ). Трабекулы, от которых они произошли, называются якорными ворсинками , потому что они соединяют ворсинчатую систему с трофобластической оболочкой. С появлением первых первичных ворсинок все еще расширяющаяся лакунарная система получила название межворсинчатого пространства .Внеэмбриональные мезодермальные клетки образуют рыхлый слой соединительной ткани над первичной хорионической пластинкой. 2
Параллельно с этими событиями трофобласт трофобластической оболочки разрушает маточные железы и сосуды эндометрия матери уже на 12-й день после зачатия (см. Рис. 10-1, D и E ). Хотя стенки артерий плацентарного ложа эродированы, первоначальное питание имплантируемого эмбриона, по-видимому, в основном основано на гистиотрофном питании железистой секрецией в сочетании с – в их количественном измерении – неизвестным вкладом бесклеточных компонентов крови.Инвазия клеточных трофобластов (см. Ниже) быстро прогрессирует на этой стадии, и в спиральных артериях развивающегося плацентарного ложа можно наблюдать трофобластные пробки, которые принципиально способны исключить попадание клеток крови, особенно эритроцитов, в маточно-плацентарный кровоток. на этих ранних сроках беременности. 4 Как правило, этот тип перфузии без эритроцитов, по-видимому, обеспечивает низкое давление и низкую перфузию кислорода лакунами и межворсинчатым пространством в течение большей части первого триместра.
на этих ранних сроках беременности. 4 Как правило, этот тип перфузии без эритроцитов, по-видимому, обеспечивает низкое давление и низкую перфузию кислорода лакунами и межворсинчатым пространством в течение большей части первого триместра.
Между тем бластоциста полностью встроена в эндометрий и со всех сторон окружена стромой эндометрия. Части поверхности бластоцисты, которые имплантируются позже, проходят те же этапы развития, что и полюс имплантации. Данные, представленные в этом обзоре, в первую очередь относятся к процессам на полюсе имплантации. Как правило, остальные участки бластоцисты следуют с небольшой задержкой.
Плацента вашего ребенка
Пока ваш ребенок растет и созревает на протяжении девяти месяцев беременности, в вашей матке также растет что-то еще – и оно отвечает за сохранение жизни вашего ребенка.Вы, наверное, уже слышали о плаценте, но для чего она нужна? И что нужно знать об этом, чтобы иметь здоровую беременность?
Так что же такое плацента?
Плацента – это спасательный круг между вашим ребенком и вашим собственным кровоснабжением. На всех этапах беременности он позволяет вашему ребенку есть и дышать – разумеется, с вашей помощью. Связь также с тем, почему употребление таких веществ, как алкоголь и кофеин, может повлиять на вашего ребенка.
На всех этапах беременности он позволяет вашему ребенку есть и дышать – разумеется, с вашей помощью. Связь также с тем, почему употребление таких веществ, как алкоголь и кофеин, может повлиять на вашего ребенка.
Для роста вашему ребенку необходимы питательные вещества, вода, кислород, антитела против болезней и способ избавиться от ненужных отходов, таких как углекислый газ.Все это обеспечивает плацента. Когда ваша собственная кровь течет через матку, плацента впитывает питательные вещества, иммунные молекулы и молекулы кислорода, циркулирующие по вашей системе. Он перемещает их через амниотический мешок – через пуповину, соединяющую плаценту с ребенком – в кровеносные сосуды вашего ребенка. Точно так же, когда ваш ребенок накапливает углекислый газ или другие вещества, которые ему не нужны, плацента передает их обратно в вашу кровь.
Плацента также действует как барьер, поскольку жизненно важно, чтобы микробы в вашем теле не вызывали болезни у ребенка, а также чтобы ваше тело не отвергало вашего ребенка как инородный материал.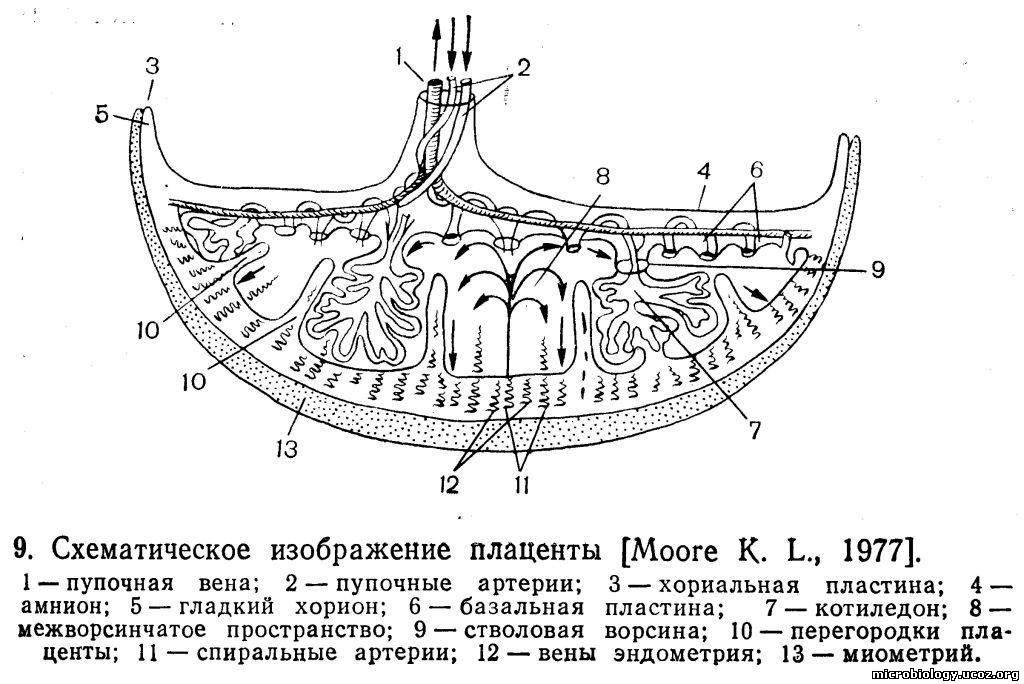 Таким образом, в то же время, плацента пропускает клетки крови и питательные вещества, она не позволяет большинству (но не всем) бактериям и вирусам проникнуть в матку. Это также предотвращает попадание многих клеток вашего ребенка в кровоток, где они могут вызвать срабатывание сигнализации.
Таким образом, в то же время, плацента пропускает клетки крови и питательные вещества, она не позволяет большинству (но не всем) бактериям и вирусам проникнуть в матку. Это также предотвращает попадание многих клеток вашего ребенка в кровоток, где они могут вызвать срабатывание сигнализации.
В последние годы врачи и ученые обнаружили, что ваша плацента выполняет даже больше функций, чем они знали в прошлом. Вместо того, чтобы быть пассивным мостом между вами и вашим ребенком, плацента также производит гормоны и сигнальные молекулы, такие как плацентарный лактоген человека (HPL), релаксин, окситоцин, прогестерон и эстроген, которые необходимы вам обоим во время беременности.
Некоторые из этих молекул стимулируют образование новых кровеносных сосудов – как между вашим телом и плацентой, так и между плацентой и вашим ребенком – чтобы переносить кислород к плоду. Некоторые помогают организму подготовиться к выработке молока (но также препятствуют лактации до родов). Некоторые из них ускоряют метаболизм, чтобы обеспечить энергией и вас, и вашего растущего ребенка.
Откуда происходит плацента
После выхода яйцеклетки для оплодотворения примерно на 3 неделе беременности фолликул в яичнике, из которого она возникла, называемый желтым телом, разрушается, начинает вырабатывать гормон прогестерон и обеспечивает питание и поддержка эмбриона на протяжении первого триместра беременности.
Между тем, через семь или восемь дней после того, как сперматозоид оплодотворяет яйцеклетку на 4 неделе беременности, масса клеток – самая ранняя форма эмбриона – имплантируется в стенку матки. Некоторые клетки из этой массы откололись, проникая глубже в стенку матки. Вместо того, чтобы готовиться к формированию пальцев рук и ног и мозга, как и остальные клетки эмбриона, эти клетки предназначены для формирования плаценты, органа в форме диска, заполненного кровеносными сосудами и заменяющего желтое тело в второй триместр.
Если у вас есть двойняшки, у каждого ребенка будет своя плацента. У однояйцевых близнецов, будет ли у вас одна или две плаценты, зависит от того, когда оплодотворенная яйцеклетка разделится – если плацента уже сформировалась, когда эмбрион разделился на две части, одна плацента будет поддерживать обоих близнецов – у каждого из них будет пуповина, соединяющая их с общая плацента.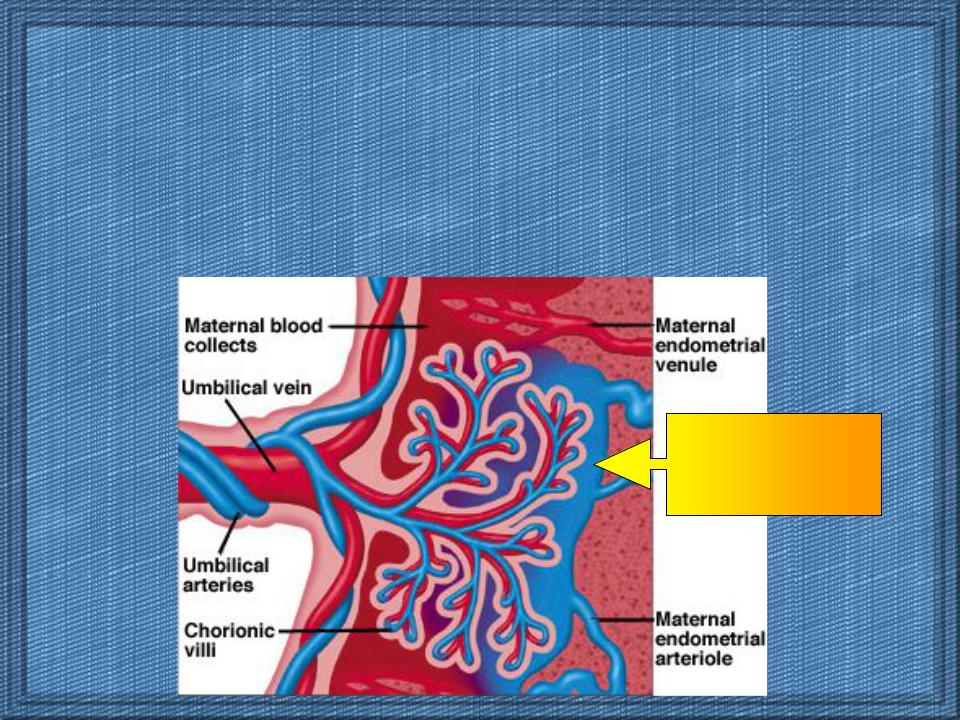 Если же расщепление произошло раньше, у вас может быть две плаценты – по одной для каждого ребенка.
Если же расщепление произошло раньше, у вас может быть две плаценты – по одной для каждого ребенка.
В течение следующих двух месяцев развивается плацента.Маленькие капилляры превращаются в сосуды большего размера, обеспечивая вашего растущего ребенка кислородом и питательными веществами. К 12 неделе беременности в вашей плаценте есть все структуры, необходимые для того, чтобы действовать для желтого тела и поддерживать вашего ребенка до конца беременности, хотя она будет продолжать расти по мере роста вашего ребенка. К доношенному сроку на 40 неделе беременности ваша плацента в среднем будет весить около фунта.
Возможные проблемы и наблюдение за плацентой
Для того, чтобы продолжать полноценно функционировать и расти в правильном темпе, плацента требует такого же здорового образа жизни, как и ваш ребенок.Это означает, что курение и употребление запрещенных наркотиков запрещено.
Даже если вы будете следовать всем правилам для здоровой беременности, с плацентой все может пойти не так из-за генетики – или просто случайно. Другие факторы, которые могут повлиять на здоровье плаценты, включают возраст матери, артериальное давление, предыдущее кесарево сечение и многоплодную беременность.
Другие факторы, которые могут повлиять на здоровье плаценты, включают возраст матери, артериальное давление, предыдущее кесарево сечение и многоплодную беременность.
Потенциальные проблемы с плацентой включают:
Если вы испытываете вагинальное кровотечение, сильную боль в животе или спине или быстрые сокращения матки (когда вы не доношены), поговорите со своим врачом, так как это могут быть признаки плацентарного проблемы.В противном случае ваш лечащий врач будет следить за любыми отклонениями в положении и размере плаценты во время ультразвукового исследования. В большинстве случаев состояния плаценты просто означают, что ваш врач будет пристально следить за вашей беременностью, поскольку плацента может иметь самые разные размеры и положения и при этом выполнять свою работу.
Ученые также обнаружили, что, поскольку плацента имеет общие гены с вашим ребенком, ее внешний вид или молекулярные свойства могут указывать на ранние признаки других состояний, включая преэклампсию, преждевременные роды, генетические заболевания и даже аутизм. Когда они начнут лучше понимать эти связи, тесты, связанные со здоровьем плаценты, могут стать более распространенными.
Когда они начнут лучше понимать эти связи, тесты, связанные со здоровьем плаценты, могут стать более распространенными.
Рождение плаценты
Когда вы, наконец, родите ребенка, последнее, о чем вы думаете, – это плацента, которая остается внутри вашей матки. Но как только ваш ребенок выйдет наружу и пуповина перерезана, плацента становится бесполезной (новая будет развиваться с каждой будущей беременностью). Это означает, что после родов вам также необходимо родить плаценту (это называется третьей стадией родов).
У вас будут продолжаться схватки, и ваш врач может ускорить вывод плаценты, осторожно потянув за пуповину или массируя вашу матку. Сохраните ли вы плаценту на память, съедите ее или позволите своему практикующему врачу забрать ее, зависит от вас и политики вашего родильного дома.
Что мамы хотели бы знать до родов
Что бы я хотел знать до родов
Плацента – это материнский орган плода. Фетальная часть плаценты известна как ворсинок. Хорион . Материнская часть известен как decidua basalis . В две части удерживаются вместе с помощью анкерного крепления ворсинки , которые прикреплены к базальной децидуальной оболочке цитотрофобластом. оболочка. ДецидуаЭндометрий (слизистая оболочка матки) матери известный как decidua (литой off), состоящий из трех регионов, названных по местоположению. Таблица 7 – Регионы Децидуа
По мере увеличения эмбриона децидуальная капсула становится растянутым и гладким.В конце концов decidua capsularis сливается с decidua parietalis, стирая полость матки. Функцияплацентарный мембрана отделяет материнскую кровь от крови плода. Фетальная часть плаценты известна как хорион . Материнская компонент плаценты известен как децидуальная оболочка Базалис . Кислород и питательные вещества дюйм материнская кровь в межворсинчатых промежутках диффундирует через стенки ворсинки и попадают в капилляры плода. Двуокись углерода и отходы продукты диффундируют с кровью в капилляры плода через стенки ворсинки к материнской крови в межворсинчатых промежутках. ПлацентаХотя плацентарную мембрану часто называют как плацентарный барьер , многие вещества, как полезные, так и вредные, могут пересекать его и влиять на развивающиеся эмбрион. СтруктураПервичные ворсинки хориона твердые выростов цитотрофобласта, которые выступают в синцитиотрофобласт. Вторичные ворсинки хориона имеют сердцевину из рыхлой соединительной ткани , который прорастает в первичные ворсинки примерно на третьей неделе развития. Третичные ворсинки хориона содержат эмбриональные кровеносные сосуды , которые развиваются из мезенхимальных клеток в рыхлом ядре соединительной ткани. Эти кровеносные сосуды соединяются с сосудами, которые развиваются в хорионе. и соединяет стебель и начинает циркулировать эмбриональная кровь около трети неделя развития. Рисунок 4 – Строение плаценты и ворсинок хориона Таблица 8 – Вещества, проникающие через плаценту Мембрана
Амниотическая жидкостьАмниотическая жидкость выполняет три основные функции: защищает плода физически, это дает пространство для движений плода и помогает регулировать температура тела плода.Амниотический жидкость производится путем диализа материнских и кровь плода через кровеносные сосуды плаценты. Позже, выработка фетальной мочи способствует увеличению объема околоплодных вод и плодной мочи. глотание уменьшает его. В содержание воды в околоплодных водах обновляется каждые три часа. Пуповина представляет собой композитную конструкцию, образованную взносы от: Соединительный (тело) стебель плода Желточный мешок Амнион Пуповина содержит правый и левая пупочная артерии , левая пупочная вена и слизистая соединительная ткань. Наличие только одной пупочной артерии может указывать на наличие сердечно-сосудистые аномалии. Кровообращение плода включает три кровеносных шунта: проток . venosus , который позволяет крови от плаценты до шунтировать печень и артериальный проток и овальное отверстие , которые вместе позволить крови обходить развивающиеся легкие . См. Раздел о изменения при рождении для получения дополнительной информации о судьбе этих структур. Многоплодная беременностьДизиготные близнецы происходят от двух зигот, которые были оплодотворены независимо (т. е. двух ооциты и два сперматозоида). Вследствие этого, они связаны с двумя амнионами, двумя хорионами и двумя плацентами, которые могут (65%) или не могут (35%) плавиться. Дизиготный близнецы имеют такое же генетическое родство, как любые двое братьев и сестер. Монозиготные близнецы (30%) происходят от одной зиготы, которая разделяется на две части. У этого типа близнецов обычно два амниона, один хорион и один плацента. Если эмбрион расщепляется в начале второй недели после образования амниотической полости близнецы будут иметь один амнион, один хорион и одну плаценту. Монозиготные близнецы генетически идентичны, но могут иметь физические различия из-за разной среды развития (например, неравное разделение плацентарного кровообращения). Превышение плацентыПлод имплантируется таким образом, что плацента или плод кровеносные сосуды разрастаются, блокируя внутренний зев матки. См. Имплантацию . Эритробластоз плодаНекоторые эритроциты, образующиеся у плода, обычно улетучиваются. в системный кровоток матери. Когда эритроциты плода резус-положительны, но мать резус-отрицательна, матери организм может образовывать антитела к Rh-антигену, которые проникают через плацентарный барьер и уничтожить плод. В иммунологическая память иммунной системы матери означает, что эта проблема больше при второй и последующих беременностях. ОлигогидрамнионНедостаток околоплодных вод (менее 400 мл в поздних беременность). Это может быть результатом почечных агенез , потому что плод не может вносить мочу в амниотические объем жидкости. |
Первый триместр беременности – от 0 до 8 недель
От 1 до 2 недель – подготовка к овуляции
Ваши недели беременности отсчитываются от первого дня последней менструации. Это означает, что в первые две недели вы фактически не беременны.Ваше тело будет готовиться к овуляции как обычно.
Вы овулируете (выпускаете яйцеклетку) примерно через две недели после первого дня менструации. Это будет зависеть от продолжительности вашего менструального цикла.
Неделя 3 – оплодотворение
Как только вы выпускаете яйцеклетку, она начинает перемещаться по маточной трубе. Это трубка, по которой яйцеклетка транспортируется из яичника в матку. После секса в маточной трубе может быть сперма. В момент зачатия один из сперматозоидов входит в яйцеклетку и оплодотворяет ее.
После оплодотворения оплодотворенная яйцеклетка продолжает двигаться к матке. Он начинается с единой клетки, которая снова и снова делится.
К тому времени, когда оплодотворенная яйцеклетка достигает матки, она становится полым шаром клеток, известным как бластоциста. Как только бластоциста достигнет матки, она превратится в эмбрион. Это называется имплантацией.
Неделя 4 – имплантация
На 4–5 неделях ранней беременности бластоциста растет и развивается в слизистой оболочке матки.Внешние клетки тянутся, образуя связь с кровоснабжением матери. Через некоторое время в них образуется плацента (послед). Внутренняя группа клеток разовьется в эмбрион. Эти внутренние клетки сначала образуют три слоя.
Каждый из этих слоев превратится в разные части тела:
- внутренний слой – он становится дыхательной и пищеварительной системами и включает легкие, желудок, кишечник и мочевой пузырь
- средний слой – это сердце, кровь сосуды, мышцы и кости
- внешний слой – это мозг и нервная система, линзы глаза, зубная эмаль, кожа и ногти
В эти первые недели эмбрион прикрепляется к крошечному желточному мешку.Этот мешок обеспечивает питание эмбриона. Через несколько недель плацента полностью сформируется и возьмет на себя передачу питательных веществ эмбриону.
Клетки плаценты прорастают глубоко в стенку матки. Здесь они налаживают обильное кровоснабжение. Это гарантирует, что эмбрион получает весь необходимый ему кислород и питательные вещества.
5 неделя беременности
Это время первой задержки менструации. Это когда большинство женщин только начинают думать, что они беременны.
Эмбрион производит больше гормона беременности (ХГЧ) – из-за этого яичники перестают выделять яйцеклетки. Ваши яичники также будут производить больше эстрогена и прогестерона – эти гормоны останавливают менструальный цикл и помогают плаценте (последу) расти.
Гормон беременности, ХГЧ, также присутствует в вашей моче (моча). На этом этапе у вас может быть достаточно гормона в моче, чтобы домашний тест на беременность оказался положительным.
На этом этапе нервная система уже развивается.Основы для основных органов также на месте. Эмбрион составляет около 2 мм в длину и размером с кунжутное семя.
Внешний слой клеток эмбриона образует бороздку и складки, образуя полую трубку, называемую нервной трубкой. Это станет головным и спинным мозгом.
В то же время сердце формируется как простая трубчатая структура. У эмбриона уже есть собственные кровеносные сосуды, и кровь начинает циркулировать. Нить этих кровеносных сосудов соединит вас с эмбрионом и станет пуповиной.
6 неделя беременности
На 6–7 неделе у эмбриона появляется большая выпуклость в области сердца и шишка на головном конце нервной трубки. Эта шишка станет мозгом и головой. Эмбрион изогнут и имеет хвост – немного похож на маленького головастика.
Иногда на этой стадии можно увидеть сердцебиение на УЗИ влагалища.
Развивающиеся руки и ноги становятся видимыми в виде небольших вздутий (зачатков конечностей). Маленькие ямочки на голове станут ушами, а там, где будут глаза, будут утолщения.У эмбриона тонкий слой прозрачной кожи. К концу 6 недели эмбрион размером с чечевицу.
7 неделя беременности
К 7 неделям эмбрион от головы до низа вырастает примерно до 10 мм в длину. Это измерение называется длиной от макушки до крестца.
Мозг быстро растет, и в результате голова растет быстрее, чем остальное тело. У эмбриона большой лоб, а глаза и уши продолжают развиваться.
Внутреннее ухо начинает развиваться, но внешнее ухо сбоку головы не появляется еще пару недель.
Зачатки конечностей начинают формировать хрящи, которые переходят в кости ног и рук. Зачатки рук становятся длиннее, а концы сглаживаются – они станут руками.
Нервные клетки продолжают размножаться и развиваться. Головной и спинной мозг (нервная система) начинает формироваться. К концу 7-й недели эмбрион становится примерно такого же размера, как горошина.
8-я неделя беременности
К 8-й неделе беременности эмбрион называется «плодом».
На этом этапе ноги становятся длиннее и немного напоминают лопасти.Различные части ноги еще не различимы. Пройдет немного больше времени, прежде чем разовьются колени, лодыжки, бедра и пальцы ног.
Плод все еще находится в околоплодных водах. Плацента продолжает развиваться и образует структуры, которые помогают прикрепить плаценту к стенке матки.
Плод все еще получает питание из желточного мешка. К концу 8 недели зародыш примерно такой же длины, как малина.
Связанная тема
9-12 неделя беременности
Чего ожидать в первом триместре
Вакцины, необходимые во время беременности
Последняя проверка страницы: 14.11.2018
Срок следующей проверки: 14.11.2021
Плацента | BioNinja
Понимание:
• Плацента способствует обмену веществами между матерью и плодом
• Эстроген и прогестерон секретируются плацентой, как только она сформировалась
Плацента функционирует как система жизнеобеспечения плода, выполняя две ключевые функции:
- Она способствует обмену материалами между матерью и плодом
- Она выделяет гормоны для поддержания беременности после дегенерации желтого тела
Структура плаценты
- Плацента представляет собой дискообразную структуру, которая питает развивающийся плод
- Она образуется в результате развития трофобласта при имплантации и в конечном итоге проникает в стенку матки
- Пулы материнской крови через открытые концы артериол в межворсинчатые пространства внутри плаценты, называемые лакунами
- Хорионические ворсинки простираются в эти лужи крови и опосредуют обмен материалами между плодом и матерью
- Обменный материал транспортируется от ворсинок к плоду через пуповину, которая соединяет от плода к плаценте
- При рождении плацента выводится из матки вместе с младенцем – затем она отделяется от младенца путем перерезания пуповины (точкой отделения становится пупок)
Обзор строения плаценты
Обмен материала
- Ворсинки хориона простираются в межворсинчатое пространство (лакуна) и обмениваются материалами между матерью и плодом
- Ворсинки хориона выстланы микроворсинками, чтобы увеличить доступную площадь поверхности для обмена материала
- Капилляры плода внутри ворсинки хориона лежат близко к поверхности, чтобы минимизировать расстояние диффузии от крови в лакунах
- Такие материалы, как кислород, питательные вещества, витамины, антитела и вода будут диффундировать из лакун в капилляры плода
- Отходы плода (такие как углекислый газ, мочевина и др.). гормоны) будет диффундировать из лакун в кровеносные сосуды матери
Обмен веществ между кровью плода и материнской кровью
Гормональная роль
- Плацента берет на себя гормональную роль яичников (примерно через 12 недель) и начинает вырабатывать эстроген и прогестерон
- Эстроген стимулирует рост мышц матки (миометрия) и развитие молочных желез
- Прогестерон поддерживает эндометрий, а также уменьшает сокращения матки и потенциальные иммунные ответы матери
- Уровни эстрогена и прогестерона падают ближе к моменту рождения
Роль плаценты в гормональном контроле беременности
Вы и ваши гормоны от Общества эндокринологов
Где плацента?
Кровеносные сосуды плаценты доставляют к плоду кислород и питательные вещества, а также выводят продукты жизнедеятельности.Пупочная вена (красная) доставляет насыщенную кислородом кровь к плоду из плаценты, в то время как парные пупочные артерии (красные) возвращают деоксигенированную кровь плода обратно к плаценте.
Плацента соединяет развивающийся плод со стенкой матки матери во время беременности. Он растет в стенке матки и прикрепляется к плоду в полости матки с помощью пуповины. Плацента образована клетками, происходящими от плода, и поэтому она является первым развивающимся органом плода.
Что делает плацента?
Плацента содержит сложную сеть кровеносных сосудов, которые обеспечивают обмен питательными веществами и газами между матерью и развивающимся плодом. Кровоснабжение матери фактически не смешивается с кровоснабжением плода; этот обмен происходит за счет диффузии газов и переноса питательных веществ между двумя источниками крови (см. рисунок). Передача питательных веществ и кислорода от матери к плоду, а также продуктов жизнедеятельности и углекислого газа обратно от плода к матери обеспечивает рост и развитие плода на протяжении всей беременности.Антитела также могут передаваться от матери к плоду, обеспечивая защиту от некоторых заболеваний. Это пособие может длиться несколько месяцев после рождения.
Помимо переноса веществ, плацента выполняет еще две основные функции. Он может действовать как барьер между матерью и плодом, предотвращая повреждение плода некоторыми вредными веществами в крови матери. Однако он не может исключить передачу всех вредных веществ плоду.Например, алкоголь может проникать через плацентарный барьер. Плацента также действует как эндокринный орган, вырабатывая несколько важных гормонов во время беременности. Эти гормоны работают вместе, чтобы контролировать рост и развитие плаценты и плода, и действуют на мать, поддерживая беременность и готовясь к родам.
Какие гормоны вырабатывает плацента?
Плацента вырабатывает два стероидных гормона – эстроген и прогестерон.Прогестерон поддерживает беременность, поддерживая слизистую оболочку матки (матки), которая обеспечивает среду для роста плода и плаценты. Прогестерон предотвращает отшелушивание слизистой оболочки (аналогично тому, что происходит в конце менструального цикла), поскольку это может привести к потере беременности. Прогестерон также подавляет способность мышечного слоя стенки матки сокращаться, что важно для предотвращения родов до окончания беременности. Уровень эстрогена повышается к концу беременности.Эстроген стимулирует рост матки, чтобы приспособиться к растущему плоду, и позволяет матке сокращаться, противодействуя эффекту прогестерона. Таким образом она подготавливает матку к родам. Эстроген также стимулирует рост и развитие молочных желез во время беременности, при подготовке к грудному вскармливанию.
Плацента также выделяет несколько белковых гормонов, в том числе хорионический гонадотропин человека, хорионический гонадотропин человека, плацентарный лактоген человека, гормон роста плаценты, релаксин и кисспептин.Хорионический гонадотропин человека – это первый гормон, который выделяется из развивающейся плаценты, и это гормон, который измеряется в тесте на беременность. Он действует как сигнал для организма матери о наступлении беременности, поддерживая выработку прогестерона желтым телом, временной эндокринной железой, находящейся в яичнике. Функция плацентарного лактогена человека до конца не изучена, хотя считается, что он способствует росту молочных желез при подготовке к лактации.Также считается, что он помогает регулировать метаболизм матери за счет повышения уровня питательных веществ в крови матери для использования плодом. Аналогичную роль играет гормон роста плаценты, который преобладает во время беременности из-за подавления гормона роста, вырабатываемого материнским гипофизом. Релаксин вызывает расслабление связок таза и размягчение шейки матки в конце беременности, что способствует процессу родов. Кисспептин – это недавно идентифицированный гормон, который важен для многих аспектов фертильности человека.В плаценте кисспептин, по-видимому, регулирует рост плаценты в слизистой оболочке матки (эндометрий). Недавно был идентифицирован ряд других пептидных гормонов, которые регулируют образование кровеносных сосудов внутри плаценты, что имеет решающее значение для того, чтобы плацента могла обмениваться питательными веществами от матери к ребенку; эти пептидные гормоны включают растворимый эндоглин (sEng), растворимую fms-подобную тирозинкиназу 1 (sFlt-1) и фактор роста плаценты (PlGF).
Что могло пойти не так с плацентой?
Цветная магнитно-резонансная томография (МРТ) таза беременной с предлежанием плаценты.Плацента (нижний центр) блокирует шейку матки, выход в матку. Плод находится в положении «голова опущена» (виден мозг, внизу слева).
Иногда плацента растет неправильно или растет не в том месте стенки матки матери. Плацента может прикрепляться очень низко к матке и закрывать шейное отверстие в родовом канале. Это называется предлежанием плаценты и может вызвать кровотечение на поздних сроках беременности и проблемы с родами во время родов.Когда плацента врастает слишком глубоко в стенку матки, проникая через слизистую оболочку в мышечный слой, это называется приросшей плацентой. В этой ситуации плацента не может нормально отделиться от стенки матки после родов, что может вызвать сильное кровотечение у матери. Отслойка плаценты возникает в результате преждевременного отделения плаценты от матки до начала родов. Это может нарушить снабжение плода кровью питательных веществ и кислорода и вызвать кровотечение у матери.Аномальное формирование плаценты также было связано с двумя наиболее распространенными расстройствами беременности – преэклампсией, которая вызывает ряд симптомов, включая высокое кровяное давление у матери, и ограничение роста плода, при котором ребенок не может достичь своего генетически детерминированного состояния. Потенциал роста; оба могут привести к мертворождению и связаны с ухудшением здоровья в более позднем возрасте. Могут возникнуть инфекции, связанные с плацентой, и они могут нанести вред плоду, если они передаются через плацентарный барьер.Недавние исследования показали, что измерение плацентарных гормонов, таких как sEng, sFlt-1 и PlGF, может помочь выявить женщин с повышенным риском задержки роста плода и преэклампсии. См. Статью «Гормоны и рост плода» для получения дополнительной информации.
Последняя проверка: фев 2018
.

 Необходимо помнить, что многие вещества (алкоголь, никотин, наркотические средства, многие лекарственные препараты, вирусы) легко проникают через нее и могут оказывать повреждающее действие на плод. Кроме того, с ее помощью плод избавляется от продуктов своей жизнедеятельности.
Необходимо помнить, что многие вещества (алкоголь, никотин, наркотические средства, многие лекарственные препараты, вирусы) легко проникают через нее и могут оказывать повреждающее действие на плод. Кроме того, с ее помощью плод избавляется от продуктов своей жизнедеятельности.
 // Infect Genet Evol – 2021 – Vol – NNULL – p.104882; PMID:33905889
// Infect Genet Evol – 2021 – Vol – NNULL – p.104882; PMID:33905889 // Clin Sci (Lond) – 2021 – Vol – NNULL – p.; PMID:33904582
// Clin Sci (Lond) – 2021 – Vol – NNULL – p.; PMID:33904582 , Kimura AM., Xenakis E., Jenkins DH., Braverman MA., Ramsey PS., Ireland KE. Whole blood transfusion reduces overall component transfusion in cases of placenta accreta spectrum: a pilot program. // J Matern Fetal Neonatal Med – 2021 – Vol – NNULL – p.1-6; PMID:33902384
, Kimura AM., Xenakis E., Jenkins DH., Braverman MA., Ramsey PS., Ireland KE. Whole blood transfusion reduces overall component transfusion in cases of placenta accreta spectrum: a pilot program. // J Matern Fetal Neonatal Med – 2021 – Vol – NNULL – p.1-6; PMID:33902384