Преждевременное старение плаценты – в 32, 33, 34 недели, чем опасно, последствия
Что нужно знать о преждевременном старении плаценты
Преждевременное старение плаценты — этим термином пугают российские врачи многих будущих мам. Чем же так опасен этот диагноз, на каком основании он ставится и как лечится патология?
Плацента, а в народе — «детское место», это орган, который образуется у беременной женщины и функционирует до момента рождения ребенка. Именно благодаря плаценте возможна доставка к ребенку питательных веществ и кислорода. И от состояния плаценты зависит развитие малыша. Если ему не будет хватать питания — велика вероятность задержки его развития, а в тяжелых случаях — даже гибели.
Как и почему стареет плацента
В течение беременности плацента видоизменяется и потихоньку вырабатывает свой ресурс. Врачам известны 4 степени зрелости плаценты: 0,1,2,3. 0 — плацента в полном порядке. 3 степень обычно бывает на сроке 38 недель и более. Эти степени определяются врачом УЗ-диагностики. Во внимание принимается строение плаценты, ее структура, толщина. Преждевременное созревание плаценты ставят при малейшем отклонении от нормы.
3 степень обычно бывает на сроке 38 недель и более. Эти степени определяются врачом УЗ-диагностики. Во внимание принимается строение плаценты, ее структура, толщина. Преждевременное созревание плаценты ставят при малейшем отклонении от нормы.
Почему же «детское место» у некоторых женщин быстро «стареет»? Обычно в этом виноват целый комплекс проблем. Это бесконтрольный прием различных лекарственных средств (в том числе биологически активных добавок, витаминов), вирусные заболевания (грипп, ОРЗ, ОРВИ и пр.), курение, прием алкоголя и наркотиков и пр. Но чаще причины преждевременного старения плаценты так и остаются не выясненными.
Чем опасна патология и каковы ее последствия
Пожалуй, нужно начать с того, как правильно ставится этот диагноз. Многие врачи его пишут безосновательно. А созревание «детского места» считается ускоренным, если степень зрелости на сроке до 32 недель превышает вторую, либо врач ставит третью степень при сроке менее 36 недель. И то, данный «диагноз» вовсе не диагноз, а момент, на который следует обратить внимание врачу, и, вероятнее всего, провести дополнительное обследование.
Чем лечить?
К сожалению, вернуть первоначальное состояние «детского места» не получится. Многие мамы, начитавшись о том, чем опасно преждевременное старение плаценты, просят своего врача назначить лекарства, которые помогут ребенку получить недостающие ему питательные вещества и кислород. Но пытаться что-то предпринимать нужно только в том случае, если есть признаки страдания плода.
Как же эта патология лечится? Как мы уже писали ранее, плаценту не «вылечить». Но малышу можно немного помочь. Для этого женщине вводятся препараты глюкозы, некоторые лекарства, которые назначаются при дыхательной недостаточности, а также снижающие тонус матки.
Степень зрелости плаценты в зависимости от срока беременности
Фото: UGCМногие женщины осведомлены о том, что во время беременности кроху в утробе защищает плацента. Однако детально о ее функциях знают не многие. Недоумение вызывает и термин «степень зрелости плаценты». Попробуем детально рассмотреть вопросы и ответить на них обывательским языком.
Попробуем детально рассмотреть вопросы и ответить на них обывательским языком.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Что такое плацента
Прежде чем приступать к обсуждению вопроса зрелости, узнаем, что такое плацента. Возможно, вам о чем-то скажет название «послед». Также можете встретить термин «детское место».
Практика показывает, что, несмотря на обилие источников информации, не все женщины осведомлены о плаценте и ее функциях. Я лично не раз наблюдала, как удивляются будущие мамочки, узнав о том, что такое на самом деле послед.
Читайте также
Как повысить гемоглобин у беременных женщин
Плацента — это орган, который находится непосредственно в матке. Это связующее звено между организмами матери и ребенка. Плацента есть не только у людей, но и также у некоторых животных.
Внешне плацента похожа на большую лепешку, пронизанную кровеносными сосудами. От нее отходит небольшой хвостик — пуповина. Циркуляция крови между матерью и ребенком проходит исключительно через этот отросток. Благодаря барьеру кровь малыша и матери никогда не соединяется.
От нее отходит небольшой хвостик — пуповина. Циркуляция крови между матерью и ребенком проходит исключительно через этот отросток. Благодаря барьеру кровь малыша и матери никогда не соединяется.
Детское место формируется из ворсинок, которые потом превращаются в клетки и оболочки. Со стороны ребенка плацента гладкая, а со стороны женщины — бугристая. Изначально толщина органа составляет всего около 10 мм, а затем в процессе беременности он утолщается до 33 мм.
Читайте также
14 неделя беременности: что происходит с малышом и будущей мамой (фото, УЗИ)
Фото: Цузмер А.М., Петришина О.Л. Биология. Человек и его здоровье. 9 класс. — 19-е изд., перераб. — М.: Просвещение, 1990. — 239 с.: UGCПлацента, фото которой выглядит не очень эстетично, выполняет сразу несколько функций. Среди них:
- Газообменная. Кислород, который получает мама, через орган доставляется к малышу. Обратно выходит углекислый газ.
- Трофическая. С помощью детского места ребенок получает воду, питательные вещества, витамины.

- Выделительная. Мочевина и другие продукты жизнедеятельности распадаются вследствие работы плаценты.
- Гормональная. Детское место также вырабатывает важные гормоны, необходимые для матери и ребенка.
- Защитная. Плацента выполняет роль иммунной системы. Однако этот орган не может защитить организм малыша от никотина, спирта, лекарств.
Женщины, которые уже рожали, знают, что плацента выходит из организма после малыша. Иногда процедура доставляет не слишком приятные ощущения.
Меня часто спрашивают: зачем врачи обязательно детально рассматривают плаценту? Доктора анализируют структуру, цвет последа. Это позволяет узнать, не страдал ли ребенок в матке, не было ли у него гипоксии и других отклонений в развитии. Также врачи проверяют, не остались ли кусочки последа в матке.
Читайте также
Пубертатный период у девочек: когда начинается и заканчивается, психология, признаки
Фото: Матяш Н.Ю. Биология. 8 класс. — К.: Наука, 2016. — 288 с.: UGCТаким образом, понятно, что один из самых важных органов, которые формируются во время беременности, — это плацента. Строение органа позволяет ему выполнять все необходимые функции. Отклонение в деятельности, размере или структуре детского места могут привести к серьезным последствиям.
Строение органа позволяет ему выполнять все необходимые функции. Отклонение в деятельности, размере или структуре детского места могут привести к серьезным последствиям.
Степень зрелости плаценты: что это такое
Плацента формируется, меняется и растет вместе с крохой. Однако она защищает малыша далеко не сразу и не возникает при зачатии. Когда образуется плацента? Это происходит приблизительно на двенадцатой неделе беременности.
Созревание плаценты происходит в несколько этапов. Всего их четыре. Обозначаются степени цифрами, однако отсчет начинается не с единицы, а с ноля. Чем выше цифра, тем больше зрелость плаценты. Толщина плаценты по неделям также увеличивается в прогрессии. Определить степень зрелости плаценты по неделям можно с помощью ультразвукового исследования.
Читайте также
Через сколько дней наступает беременность после зачатия
Рассмотрим каждую стадию подробнее, основываясь на статье моей коллеги Татьяны Смирновой:
Нулевая
Период зрелости плаценты с 12 по 30 неделю оценивается цифрой ноль. В степени зрелости эта цифра означает, что структура органа однородная, гладкая. В этот период еще пока тонкая плацента выполняет все свои функции.
В степени зрелости эта цифра означает, что структура органа однородная, гладкая. В этот период еще пока тонкая плацента выполняет все свои функции.
Первая
С тридцатой недели развитие плаценты переходит в первую стадию. Структура последа начинает немного видоизменяться. На плаценте можно увидеть небольшие образования кальция, она приобретает волнистые очертания. Первая степень длится примерно до 34-й недели развития плода.
Читайте также: Желтые выделения при беременности: есть ли повод для волнения
Вторая
На УЗИ можно увидеть, что структура плаценты стала еще более волнистой и плотной. На последе проявляются углубления, становятся заметнее кальциевые отложения и извилистые мембраны. Степень зрелости плаценты 2 может длиться до 37–39-й недели вынашивания малыша.
Читайте также
Первые симптомы беременности, о которых знают не все
Фото: Зенкина В.Г., Сахоненко В.А., Зенкин И.С. Патоморфологические особенности плаценты на разных этапах гестации / Современные проблемы науки и образования. – 2019. – №6.: UGC
– 2019. – №6.: UGCТретья
Приблизительно с 38-й недели начинается старение плаценты. Это естественный процесс. Период 3 степень зрелости плаценты продолжается до самых родов. В этот момент можно наблюдать крупную волнистость структуры последа, множество отложений, углублений. Толщина плаценты достигает максимума.
Такие сроки и структура плаценты по степеням считается нормой. В этом случае никакой опасности для женщины и малыша нет. Однако если плацента стареет раньше, чем положено, это несет серьезную угрозу здоровью крохи.
Чем опасно преждевременное старение плаценты
В моей практике бывало немало случаев, когда во время ультразвукового исследования врачи диагностировали у будущей мамы преждевременное старение плаценты. Обычно эта формулировка очень пугает женщину.
Действительно, ничего хорошего в таком диагнозе нет. Однако современная медицина умеет бороться и с такими случаями. Поэтому, если столкнулись с тем, что планета постарела раньше, не паникуйте.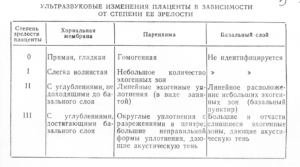
Читайте также
40 неделя беременности: полное описание, когда рожать, советы
Чем опасно преждевременное старение плаценты? Вы уже знаете, какие функции выполняет детское место. Поэтому при преждевременном старении плацента уже не может должным образом защищать ребенка, вырабатывает меньше гормонов.
Также в организм крохи поступает мало витаминов и питательных веществ. Однако главная опасность, которую несет в себе преждевременное старение, — это гипоксия плода. Если малышу не будет хватать воздуха, его развитие может быть нарушено.
Фото: Зенкина В.Г., Сахоненко В.А., Зенкин И.С. Патоморфологические особенности плаценты на разных этапах гестации /Современные проблемы науки и образования. – 2019. – №6.: UGCВажно вовремя заметить старение плаценты и начать действовать. В противном случае в самых тяжелых случаях малыш может даже погибнуть. Поэтому не пускайте ситуацию на самотек.
Почему наблюдается раннее старение плаценты? Исследуя данную тему, ученые Э. Айламазян, Е.Лапина и И.Кветной говорят о том, что наиболее важный аспект — это образ жизни будущей мамы. Если у женщины:
Айламазян, Е.Лапина и И.Кветной говорят о том, что наиболее важный аспект — это образ жизни будущей мамы. Если у женщины:
Читайте также
32 неделя беременности: особенности, что происходит с малышом и будущей мамой
- недостаток или избыток веса;
- много стрессовых ситуаций в жизни;
- мало активности;
- недостаток прогулок на свежем воздухе;
- есть вредные привычки, — то факторы риска старения последа повышаются.
Провоцируют развитие отклонений предыдущие аборты, вирусные инфекции, различные заболевания, диабет и поздний токсикоз беременных.
Не волнуйтесь, если отклонения от нормы составляют период около двух недель. Например, вторая степень зрелости на сроке в 32 недели считается не такой страшной. Обязательно стоит пройти доплерометрию, чтобы убедиться в нормальном функционировании кровеносной системы матери и малыша.
Научный опыт моих коллег показывает, что наиболее опасным становится раннее старение плаценты третьей степени. В таком случае будущей маме стоит обязательно наблюдаться в стационаре. Часто последняя стадия развития плаценты на 36-й неделе беременности и позже вынуждает врачей идти на кесарево сечение.
В таком случае будущей маме стоит обязательно наблюдаться в стационаре. Часто последняя стадия развития плаценты на 36-й неделе беременности и позже вынуждает врачей идти на кесарево сечение.
Читайте также
34 неделя беременности: развитие плода, что происходит с будущей мамой
Я настоятельно рекомендую будущим мамам не пропускать процедуры обязательного ультразвукового исследования. Это никоим образом не вредит будущему малышу. Напротив, с помощью УЗИ можно выявить ряд проблем, в том числе и преждевременное старение плаценты.
Вы узнали, когда формируется плацента, какие важные функции выполняет орган и чем опасно его раннее старение. Внимательно следите за своим состоянием и регулярно посещайте врача. Будьте здоровы!
Читайте также: Беременность: ранние признаки, этапы, правила и запреты
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам без предварительной консультации с врачом.
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Читайте также
Кальций при беременности: зачем нужен и как принимать
Оригинал статьи: https://www.nur.kz/family/beauty/1841581-stepen-zrelosti-placenty-v-zavisimosti-ot-sroka-beremennosti/
Преждевременное старение плаценты: возможные причины, терапия, последствия
Преждевременное старение плаценты – термин, который пугает многих беременных.
Плацента – это важный временный орган, который снабжает малыша питательными веществами и защищает его от вредных факторов. От ее состояния зависит здоровье ребенка.
Формирование ее начинается примерно на третьей неделе беременности, затем активно растет ткань и сосудистое русло, а в конце беременности начинается обратный процесс, закупорка сосудов и деформация, отмирание тканей – именно его и называют «старение плаценты».
Если это происходит раньше срока, то врачи ставят диагноз «преждевременное старение плаценты». Чем опасно это состояние, какие причины его возникновения и как оно лечится?
О плаценте
Плацента на протяжении беременности проходит несколько этапов развития. Так, в начале беременности она растет и развивается, окончательно же формируется примерно к 10-12 неделе и с этого момента начинает полноценно выполнять свои функции.
Ослабление токсикоза в конце первого триместра связано именно с деятельностью плаценты.
В конце беременности клетки и сосуды постепенно начинают отмирать и деформироваться. Это обычно происходит к 38 неделе, когда все органы и системы ребенка окончательно сформированы.
Но бывают случаи, когда плацента отмирает на более раннем сроке. Это повод для срочной госпитализации, так как беременность надо сохранять, а это можно сделать только медикаментозно.
Степень зрелости плаценты
Самым достоверным способом диагностики зрелости этого временного органа является УЗИ и измерение кровотока.
Степень зрелости классифицируется:
- 0 степень – в норме она характерна до 30 недели беременности. Это период ее активной работы, ткани плаценты надежно защищают от вредных токсинов малыша, фильтруют продукты обмена. Сосуды хорошо наполняются кровью, ребенок в необходимом количестве получает кислород и питательные вещества.
- 1 степень – наблюдается примерно с 28 по 34 неделю беременности. Это период продолжения роста плаценты, она достигает своих окончательных размеров.
- 2 степень – наблюдается примерно с 35 по 38 неделю, это нормальная работа уже зрелого органа. К концу 38 недели начинаются сосудистые изменения, которые не оказывают влияние на ток крови. Поверхность плаценты становится бугристой, неровной, плотной.
- 3 стадия – этап, когда орган достигает максимальной степени зрелости, примерно 38-40 неделя. Этап связан с естественным износом сосудов и тканей. Есть признаки изменения тока крови и отложения солей.
Если УЗИ показывает, что у малыша нормальная частота сокращений сердца, он активен, а рост его соответствует сроку беременности, то волноваться не имеет смысла.
Но если изменения в структуре плаценты обнаружены на более ранних сроках, говорят о преждевременном старении плаценты. В таком случае необходимы сосудистые препараты и витаминотерапия, они позволят восстановить кровоснабжение и обеспечат плод необходимыми веществами.
Значение плаценты
Плацента – это элемент, который сохраняет беременность и поддерживает развитие организма ребенка. Она выполняет следующие важные функции:
- Дыхательную – малыш не дышит самостоятельно, газообмен происходит за счет сосудов плаценты. Благодаря ей в кровь ребенка поступает кислород и удаляется углекислый газ.
- Питательную – через плаценту кровь малыша обогащается необходимыми веществами: жирами, витаминами, белками, углеводами.
- Иммунную – через плаценту проникают материнские антитела, которые защищают малыша от микробов.
- Эндокринную – синтезирует гормоны (прогестерон и ХГЧ), которые поддерживают беременность и стимулируют роды.
- Защитную – плацента способна разрушать опасные для плода вещества.

- Барьерную – препятствует попаданию микроорганизмов к малышу.
Последствия преждевременного старения плаценты – это ухудшение газообмена и питания малыша. Раннее созревание во время беременности плаценты приводит к снижению качества выполнения всех функций.
Причины старения
Причины преждевременного старения плаценты могут быть связаны со здоровьем женщины или с ее вредными привычками. Основные из них:
- Курение – никотин оказывает негативное влияние на сосуды, вызывая спазмы. Но пассивное курение так же вредно, как и активное. Если женщина регулярно вдыхает табачный дым, у малыша повышается потребность в кислороде, а, следовательно, сосуды плаценты начинают работать в усиленном режиме.
- Хронические заболевания матери (холестерин в крови, сахарный диабет) приводят к закупорке сосудов.
- Почечная или сердечная недостаточность – при этих патологиях нарушено кровообращение у мамы, и это сказывается на работе плаценты. В таких случаях маме назначают терапию, улучшающую кровоток.

- Инфекции – такие как герпес, токсоплазмоз – токсичны для тканей и вызывают преждевременное старение плаценты. Некоторые из них могут находиться в «спящем» режиме и активизироваться при снижении иммунитета в период беременности.
- Аборты и другие операции на матке в анамнезе приводят к уменьшению эндометрия, поэтому плацента с самого начала развивается слабо, не достигает нужной толщины и быстро стареет.
- Резус-конфликт ребенка и матери ведет к образованию в крови антител, которые усложняют работу плаценты и вызывают ее старение.
- Затянувшийся токсикоз, особенно если многоплодная беременность.
Также причинами преждевременного старения плаценты являются:
- Нарушение диеты.
- Несоблюдение режима сна и бодрствования.
- Отеки.
- Избыточный вес.
- Многоводие.
- Неблагоприятная экология.
Чтобы не допустить развития этого неблагоприятного явления, необходимо профилактическое лечение, которое замедлит процесс и поддержит нормальное функционирование временного органа.
Признаки старения
Симптомов и признаков развития данной патологии не существует. Диагностировать явление может только специалист с помощью УЗИ. Но наблюдая за шевелениями малыша и подсчитывая их количество, беременная женщина сама может заподозрить преждевременное старение плаценты.
Снижение или учащение активности малыша может быть симптомом гипоксии – кислородной недостаточности. Эта патология развивается при преждевременном старении плаценты на 32 неделе – 2-3 стадии. Если женщина заметила чрезмерную активность малыша, нужно обратиться к специалистам и пройти УЗИ.
Последствия
Чем опасно преждевременное старение плаценты? При таком явлении нарушается снабжение ребенка питательными веществами и кислородом, сильно ухудшается фильтрационная функция, плацента уже не является надежным барьером. Малыш подвергается влиянию токсинов и вирусов, которые могут привести к порокам развития.
Преждевременное старение плаценты на 32 неделе беременности и ранее очень опасно, так как это может привести к остановке развития плода и даже его смерти.
Эта патология на более поздних сроках может привести к гипотрофии плода и нарушению развития определенных систем организма.
Если же появляются некротические участки, то в результате старения ткани может произойти отслойка плаценты – это чрезвычайно опасное состояние для ребенка и матери.
3 степень преждевременного старения плаценты может привести к развитию серьезных патологий. Это отслойка плаценты, излитие околоплодных вод, преждевременные роды и самое страшное – гибель ребенка.
Диагностика
На УЗИ врач может обнаружить, что ткань стала более плотной, произошло изменение тока крови (допплер-УЗИ). При старении плаценты хорошо заметна четкая граница между стенкой матки и телом плаценты.
Если у малыша сердцебиение в норме и нет признаков гипоксии, то не стоит волноваться. Но нужно все время контролировать рост плода.
Дополнительным методом диагностики является допплер-УЗИ, с его помощью можно оценить плацентарный кровоток и степень снабжения ребенка кислородом.
Также врачи часто применяют кардиотокографию – с ее помощью можно понаблюдать за жизнедеятельностью малыша, метод показывает шевеления ребенка и его сердцебиение, и их взаимосвязь. На основании результатов этого метода можно оценить степень гипоксии малыша.
Лечение
Преждевременное старение плаценты несет угрозу здоровью и жизни плода, поэтому необходима поддерживающая терапия. Прежде всего следует устранить причины, которые вызвали такое состояние. Иначе медикаментозное лечение не будет эффективно. Лечение преждевременного старения плаценты проводится в стационаре, где есть возможность врачебного контроля.
Необходимо:
- Будущей матери бросить курить, избегать пассивного курения.
- Если причина в заболевании матери (холестерин в крови, диабет), то скорректировать дозы лекарственных препаратов, это снизит скорость старения плаценты.
- Если причина в инфекции – пройти курс лечения.
- Если причина в позднем токсикозе – начать принимать препараты, которые уменьшат токсическое поражение тканей.

Лечение начать нужно как можно раньше. Комплекс мер по восстановлению кровотока в плаценте и по сохранению беременности включает:
- Сосудистые препараты и лекарства, которые улучшают ток крови.
- Витамины С, А, Е.
- Препараты для минимизации тонуса матки.
Кроме того, беременной женщине нужно больше проводить время на свежем воздухе, избегать стрессовых ситуаций, перенапряжения. Будущей матери следует пересмотреть свой рацион, не употреблять жирное, копченое, соленое, полуфабрикаты. Употреблять как можно больше фруктов и овощей, рыбы, молочных продуктов, злаков.
Если медикаментозное лечение дало эффективные результаты, то женщина может родить самостоятельно, но если диагностируется прогрессивное старение плаценты, врачи рекомендуют провести кесарево сечение.
Профилактика
Чтобы избежать такой патологии, необходимо заблаговременно готовиться к зачатию, пройти обследования, вовремя лечить инфекции, делать необходимые прививки.
Во время беременности обязательно нужно принимать поливитаминные препараты, отказаться от вредных привычек, выполнять все рекомендации врача, своевременно проходить УЗИ, вовремя лечить все осложнения (анемия, гестоз, гипертония), больше отдыхать, заниматься гимнастикой и йогой. И самое главное – это позитивно относиться к жизни и пребывать в хорошем настроении!
Степени зрелости плаценты в зависимости от срока беременности | Женское здоровье
Плацента – женский орган, который образуется в матке и существует только в процессе беременности. Она выполняет множество функций, но важнейшая из них – это обеспечение и поддержание жизни ребенка, его развития и созревания. Образование плаценты происходит примерно на 12 неделе вынашивания, она созревает вместе с плодом. Существуют периоды времени, в которых оценивается состояние органа – степень зрелости плаценты. По мере формирования плода развивается и имеет соответствующую стадию: 0, 1, 2, 3.
Чем выше этот уровень, тем менее функциональным становится этот орган.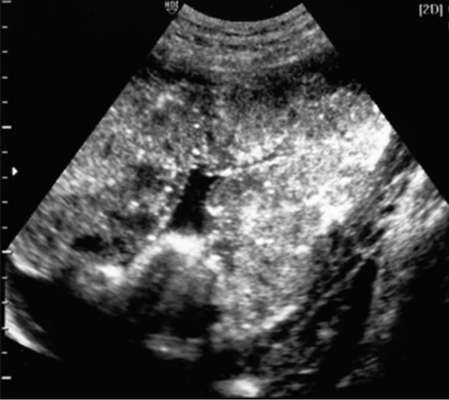 Состояние плаценты оценивается только при УЗИ. Если при исследовании ультразвуком было выявлена 0 степени созревания, это означает, что орган довольно молодой и будет удовлетворять всем требованиям эмбриона длительное время. На третьей стадии зрелости послед имеет гораздо меньшие резервы. Такой период характерен последней стадии беременности (около 36 недель).
Состояние плаценты оценивается только при УЗИ. Если при исследовании ультразвуком было выявлена 0 степени созревания, это означает, что орган довольно молодой и будет удовлетворять всем требованиям эмбриона длительное время. На третьей стадии зрелости послед имеет гораздо меньшие резервы. Такой период характерен последней стадии беременности (около 36 недель).
Состояния плаценты в зависимости от срока
На момент вынашивания ребенка, послед становится толще, вырастает общее число сосудов. В определённый момент, орган перестаёт развиваться и начинает стареть. По причине отложений солей кальция послед меняет свою структуру, становясь плотнее предыдущего состояния.
Нулевая стадия зрелости
Степени зрелости 0 обычно соответствует срок до 30 недель. В данный период плацента имеет однородную структуру, гладкие ткани и она полностью осуществляет все свои функции. Если же наступила 3 степень зрелости, то орган ограничен в собственных резервах, но это наступает на заключительной стадии вынашивания плода. Проверять степень зрелости плаценты по неделям необходимо, так как это чревато непоправимыми последствиями.
Проверять степень зрелости плаценты по неделям необходимо, так как это чревато непоправимыми последствиями.
Первая стадия зрелости
Для 31 недели характерна 1 степень зрелости. В этот период орган подвергается изменениям: появляются вкрапления, волны и другие признаки развития плаценты. Если 1 степень наступает раньше обычного времени, то наступило ускоренное созревание. Часто требуется контроль медиков, в этом случае проходится профилактическое лечение. Нормальной ситуацией считается 1 стадия зрелости до 34 недель. Если это так, то за ребёнка можно быть совершенно спокойной. Но довольно часто на этом периоде беременности результате УЗИ диагностируется 2 или даже 3 степень. Не всегда такой диагноз говорит о наличии патологий, но потребуется комплексное характерное обследование.
Вторая стадия зрелости
Для хорошей беременности 2 степень зрелости наступает с 34 недели, но даже если УЗИ установит этот уровень на 33 неделе, то опасаться нечего. В настоящем периоде «детское место» имеет более высокую волнистость, также выражены извилины мембраны и увеличивается количество вкраплений на поверхности. В случае установления данной степени формирования назначается обследование, включающее в себя в себя мазок флоры матки, общий анализ крови и исследование ее на наличие инфекций и кардиотокография малыша.
В случае установления данной степени формирования назначается обследование, включающее в себя в себя мазок флоры матки, общий анализ крови и исследование ее на наличие инфекций и кардиотокография малыша.
В результате обследования можно делать вывод о том, существует ли опасность для ребёнка. Иногда раннее созревание не несёт в себе никаких угроз для ребенка, в этом случае поддерживается текущий статус последа. Значительную роль в профилактике этого органа имеет правильное сбалансированное питание и ежедневные 2-часовые уличные прогулки на открытом воздухе, особенно в парках.
Если же плацента недостаточно снабжает малыша кислородом и всеми питательными веществами для развития, то требуется врачебный уход непосредственно под присмотром врача. В стационаре будет пройден назначенный курс лечения, каждодневный контроль КТГ и всевозможные процедуры, дабы сохранить здоровье и матери и ребёнка. При выявлении серьёзных патологий, пагубно влияющих на состояние плода в результате обследования, и стационарное лечение не принесёт особой пользы, то в таком случае вызываются преждевременные роды.
Третья стадия зрелости
Плацента, имеющая 3 степень зрелости, – норма для заключительной стадии вынашивания плода (после 38 недели). Её функциональность ещё сильнее снижается, и на этом этапе наступает её уже не развитие, а старение и подготовка к завершению беременности.
На этом периоде зрелости характерны крупные волны, большое количество кальциевых солей. Плод на таком сроке считается выношенным и при наличии каких-либо угроз или рисков, вызываются роды. При кислородном голодании плода проблема решается срочным кесаревым сечением. Не всегда такая степень созревания соответствует положенному сроку беременности. При этом появляется опасность острой гипоксии (кислородного голодания эмбриона), преждевременных родов и отсталое развитие плода.
При обнаружении такого состояния срочно назначается допплерометрия, определяющая кровоток сосудов последа. Эта стадия развития органа может быть даже на 32 неделе, что сопровождается тяжёлыми заболеваниями или маточными кровотечениями. Такая ситуация не лечится, а решается только вызовом родов. Очень редко продлевается нахождение эмбриона внутри утроба на некоторое время (не более месяца).
Такая ситуация не лечится, а решается только вызовом родов. Очень редко продлевается нахождение эмбриона внутри утроба на некоторое время (не более месяца).
Нарушения при созревании плаценты
За своё время нахождения в организме женщины плацента проходит несколько стадий жизненного развития: формирования, роста, зрелости, старения. При возникновении отклонений в формировании органа смена степени зрелости плаценты может идти быстрее или медленнее. Наиболее распространённый случай – это преждевременное старение или ускоренное созревание. Ранняя потеря функций органа в зависимости от влияющих факторов, её вызывающих, может проходить равномерно или неравномерно.
У женщин, имеющих маленький вес, чаще всего наблюдается равномерное ускоренное созревание плаценты. Вывод: никаких похудений, строгих диет и тому подобного во время беременности.
Нарушение кровообращения разных областей «детского места» связано с неравномерным преждевременным старением. Такая патология часто замечается у беременных с достаточным лишним весом, при позднем токсикозе.
Опасность быстрого созревания плаценты
Ускоренное развитие органа влечёт за собой такие угрозы, как: гипоксия плода, недостаточное снабжение ребёнка микроэлементами и витаминами, кровоток матки или плода и т. д.
Раннее созревание плаценты вызывается рядом причин:
- Неправильное питание;
- Табачные изделия, алкогольные напитки и наркотические вещества;
- Вирусные заболевания;
- Диабет и другие гормональные заболевания;
- Поздний токсикоз;
- Аборты, сделанные перед текущей беременностью;
- Низкая физическая активность, отсутствие прогулок на свежем воздухе;
- Специфичность организма женщины.
Несмотря на эти данные, если у будущей матери определяют 2 степень зрелости плаценты на сроке менее 32 недель, не стоит сильно беспокоиться. Обязательно будет проведено дополнительное обследование на кровотечение эмбриона.
При отсутствии каких-либо нарушений процессов развития плода не обнаружится, то можно быть спокойной.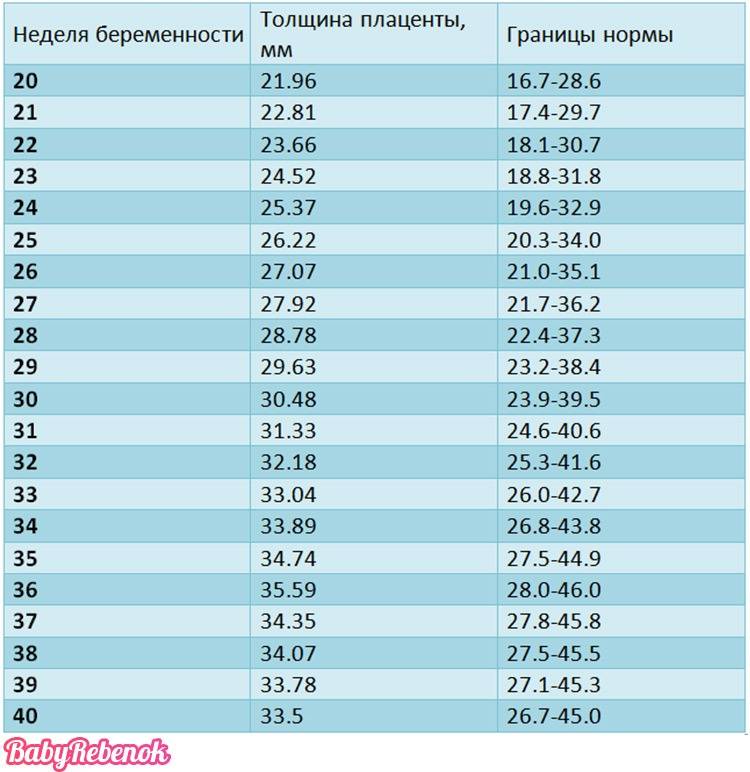 В обратной ситуации назначается лечение в дневном стационаре. Оно будет носить восстановительный характер работоспособности плаценты для хорошего поддержания жизнедеятельности ребёнка. 2 стадия созревания в периоде, который не приближен норме, не всегда значит наличие у матери отклонений.
В обратной ситуации назначается лечение в дневном стационаре. Оно будет носить восстановительный характер работоспособности плаценты для хорошего поддержания жизнедеятельности ребёнка. 2 стадия созревания в периоде, который не приближен норме, не всегда значит наличие у матери отклонений.
Если никакой действительно угрозы не будет выявлено, то возможно назначение курса препарата Курантил или подобными лекарствами дома. Но всегда женщина должна слушать рекомендации, и советы своего врача и систематически посещать приёмы.
Таким образом, существует 4 стадии развития плаценты, на каждой из которых происходят существенные изменения в организме женщины. Именно поэтому необходимо постоянное наблюдение у врача.
0, 1, 2, 3 по неделям беременности. Калькулятор
Степень зрелости плаценты – 0
Степень зрелости плаценты 0 (нулевая степень) в норме наблюдается до 30 недель беременности.
Хориальная мембрана при 0 степени представляет собой гладкую, прямую эхогенную линию, без выемок. Паренхима гомогенная (однородная), пониженной эхоплотности. Базальный слой не идентифицируется.
Нулевая степень зрелости плаценты
Степень зрелости плаценты – 1
Степень зрелости плаценты 1 (первая степень) в норме наблюдается с 27 по 34 неделю беременности. В основном первая степень отмечается на сроке с тридцатой по тридцать вторую неделю беременности.
Для 1 степени зрелости характерна слегка волнистая хориальная пластина. В ткани появляются случайно распределенные отдельные эхогенные включения различной формы. Базальный слой не идентифицируется.
Первая степень зрелости плаценты
Степень зрелости плаценты – 2
Степень зрелости плаценты 2 (вторая степень) в норме наблюдается c 34 по 39 неделю беременности.
При 2 степени зрелости волнистость хориальной пластины увеличивается. На хориальной пластине появляются углубления, переходящие в перпендикулярные линейные уплотнения, но не доходящие до базального слоя. Видны множественные мелкие эхопозитивные включения в виде линий и точек, так называемая конфигурация «точка-тире-точка».
Видны множественные мелкие эхопозитивные включения в виде линий и точек, так называемая конфигурация «точка-тире-точка».
Вторая степень зрелости плаценты
Степень зрелости плаценты – 3
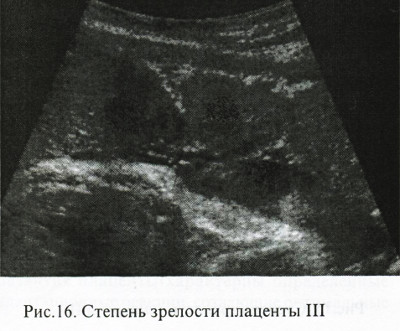
Третья степень зрелости плаценты наблюдается после 37 недели гестации и характерна для доношенной беременности. Наступление 3 стадии до 37 недель беременности обычно расценивают как преждевременное созревание – один из показателей фетоплацентарной недостаточности, что требует постоянного тщательного наблюдения за состоянием плода.
Для 3 степени зрелости характерным является выраженная извилистость хориальной мембраны, наличие углублений в хориальной пластине, переходящих в перпендикулярные линейные уплотнения, которые доходят до базального слоя. Плацента приобретает дольчатую структуру. Видная значительная кальцификация базальной пластинки (определяются округлые участки повышенной эхоплотности).
Третья степень зрелости плаценты
Несоответствие сроку беременности (преждевременное или раннее созревание плаценты)
В конце беременности наступает так называемое физиологическое старение плаценты, сопровождающееся уменьшением площади ее обменной поверхности, появлением участков отложения солей.
Если плацента изменяет структуру раньше положенного срока (например, появление 1 степени зрелости ранее 27 недели беременности, 2 степени до 32 недели, а 3 степени зрелости до 36 недели), то это свидетельствует о преждевременном ее созревании и говорят о преждевременном старении – один из показателей плацентарной недостаточности, что требует постоянного тщательного наблюдения за состоянием плода.
Причины преждевременного созревания плаценты различные: нарушением кровотока, внутриутробные инфекции, гестоз, кровянистые выделения в первом триместре беременности, гормональные нарушения (например, сахарный диабет мамы), угрозой прерывания беременности, беременность двойней и другие.
Поэтому, при определении 1, 2, 3 степени зрелости плаценты раннее установленных сроков, врач ультразвуковой диагностики в заключение исследования выносит диагноз «преждевременное созревание плаценты».
При выявлении преждевременного созревания плаценты лечащим врачом назначается комплексное лечение при помощи лекарственных препаратов по улучшению функции плаценты и профилактики гипоксии плода. Также рекомендуется допплерометрия (наблюдения за состоянием кровообращения в системе мать—плацента—плод), КТГ плода (кардиомониторное исследование) – в 33-34 недели и повторное УЗИ через 1 месяц. Назначаются препараты, улучшающие кровообращение в плаценте (например, курантил), витамины, отдых и полноценное питание.
Также рекомендуется допплерометрия (наблюдения за состоянием кровообращения в системе мать—плацента—плод), КТГ плода (кардиомониторное исследование) – в 33-34 недели и повторное УЗИ через 1 месяц. Назначаются препараты, улучшающие кровообращение в плаценте (например, курантил), витамины, отдых и полноценное питание.
Позднее созревание плаценты встречается реже и характерно чаще всего для врожденных пороков развития плода. Однако факторами риска могут являться наличие сахарного диабета у будущей мамы, резус-конфликт, курение во время беременности. При задержке созревания плаценты повышается риск рождения мертвого ребенка.
Определение степени зрелости плаценты играет важную роль в тактике ведения беременности. Однако, степень зрелости – фактор субъективный, устанавливается только при ультразвуковом исследовании и так как оценка данного показателя определяется «на глаз», то степень зрелости может отличаться у каждого врача-диагноста.
Критерии оценки зрелости плаценты очень субъективны и могут отличаться у каждого врача УЗ-диагностики.
Если имеет место незначительное несоответствие степени зрелости плаценты сроку беременности, то в этом нет ничего страшного. Скорее всего, раннее её созревание является особенностью беременной женщины. Если же старение плаценты началось гораздо раньше положенного срока, то это служит одним из важных диагностических признаков фетоплацентарной недостаточности.
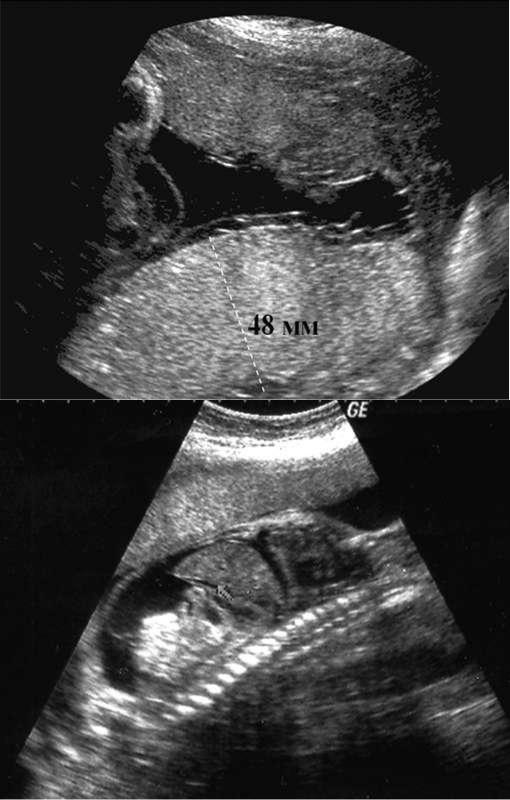
При преждевременном старении проявляется уменьшение или увеличение толщины плаценты. Так «тонкая» плацента (менее 20 мм в 3 триместре беременности) характерна для позднего токсикоза, угрозы прерывания беременности, гипотрофии плода, в то время как при гемолитической болезни и сахарном диабете о плацентарной недостаточности свидетельствует «толстая» плацента (50 мм и более). Истончение или утолщение плаценты указывает на необходимость проведения лечебных мероприятий и требует повторного ультразвукового исследования.
Позднее созревание плаценты (длительная незрелость) наблюдается редко, чаще у беременных с сахарным диабетом, резус-конфликтом, а также при врожденных пороках развития плода. Задержка созревания плаценты приводит к тому, что она неправильно выполняет свои функции. Часто позднее созревание ведет к мертворождениям и умственной отсталости у плода.
Задержка созревания плаценты приводит к тому, что она неправильно выполняет свои функции. Часто позднее созревание ведет к мертворождениям и умственной отсталости у плода.
Преждевременное старение плаценты при беременности: причины, последствия, консультация врача
Плацента это эмбриональный орган, основными функциями которого являются защита от инфекций, выработка необходимых гормонов, доставка к плоду кислорода и питательных веществ. Любые нарушения связанные с плацентой будут негативно сказываться на состоянии будущей матери и ребенка, в большей или меньшей степени. Сформировавшаяся плацента представляет собой орган дискообразной формы, диаметр которой составляет примерно 200 мм, а вес около 0,5-0,6 кг. При этом толщина стенок плаценты в это время достигает примерно 30-40 мм. Как и любой другой орган человеческого организма, плацента подвержена старению и это является нормальным процессом, однако в некоторых случаях может произойти преждевременное ее старение.
Причины и последствия преждевременного старения плаценты
Раннее старение детского места может быть обусловлено индивидуальными особенностями организма будущей матери, а также по причине патологического влияния на ее плаценту.
- тяжелый токсикоз (гестоз), который появляется во второй половине срока беременности;
- влияние на организм токсических веществ;
- резус-конфликт;
- травмы матки;
- курение;
- хронические болезни почек, сердца, печени, сосудов;
- многоплодная беременность;
- неправильная диета;
- аборты;
- эндокринные заболевания;
- предыдущие тяжелые роды;
- предлежание плаценты или ее частичная отслойка;
- злоупотребление алкоголем;
- развитие инфекций в полости матки.
Результатом вышеуказанных патологий может стать развитие у будущей матери фетоплацентарной недостаточности, которая впоследствии негативно скажется на кровоснабжении ребенка. Незначительное нарушение, как правило, компенсируется за счет особенностей организма беременной женщины, однако при более серьезной патологии кровообращения происходит недостаточное снабжение малыша кислородом и питательными веществами.
Признаки и диагностика
Раннее старение эмбрионального органа всегда проходит бессимптомно для роженицы, а единственное, что может указывать на наличие этой болезни, это резкий упадок внутриутробной активности плода или, наоборот, ребенок будет вести себя чересчур активно. Как правило, данную патологию обнаружат на плановом УЗИ. При ультразвуковом исследовании может наблюдаться уменьшение площади и объема плаценты, что показывает несоответствие ее срокам развития. Для подтверждения диагноза обычно назначают дополнительные исследования, такие как ультразвуковая доплерография (позволяет получить информацию о нарушениях маточно-плацентарного кровотока). Дополнительно может быть проведена дополнительная кардиотокография, биохимическое и общее исследование крови.
Дополнительно может быть проведена дополнительная кардиотокография, биохимическое и общее исследование крови.
Лечение
Лечение плацентарного старения осуществляется исключительно в условиях стационара под пристальным присмотром медицинских работников. Помимо комплексных мероприятий по нормализации кровотока и поддержания жизнедеятельности плода назначают лечение, направленное на устранение причины преждевременного старения плаценты. Так при обнаружении бактериальных, протозойных или вирусных инфекций назначаются различные медикаментозные препараты или инъекции для борьбы с ними. Чтобы предотвратить кислородное голодание ребенка назначают несколько разновидностей капельниц, а для нормализации кровотока применяют витаминотерапию и прописывают прием эссенциальных фосфолипидов, зуфилина, аспирина, актовегина, курантила и т.п.
Как правило лечение преждевременного старения детского места ограничивается только лекарственными методами, однако в редких, более тяжелых случаях может быть проведено преждевременное родоразрешение. Но при этом врачи будут на 100% уверены, что развитие плода вне утробы матери принесет больше пользы, чем наличие возможных негативных последствий от преждевременных родов.
Но при этом врачи будут на 100% уверены, что развитие плода вне утробы матери принесет больше пользы, чем наличие возможных негативных последствий от преждевременных родов.
Недавние исследования показали, что если преждевременное старение (3 стадия) было выявлено на сроке больше 32 недель, то вероятность благоприятного исхода такая же, как и при здоровой беременности. Естественно, при этом необходима консультация врачей и регулярное УЗИ.
Преждевременное старение плаценты: раннее созревание при беременности, причины на 32 и неделе последствия
Плацента формируется в процессе беременности. Именно от нее зависит выработка гормонов, достаточное поступление кислорода к плоду, и питательных веществ. Существует определенная схема созревания плаценты, которую заложила природа. Преждевременное старение плаценты оказывает негативные последствия на здоровье плода и будущей матери.
- Преждевременное созревание плаценты
- Старение плаценты: стадии
- Причины старения плаценты при беременности и что делать
- Ранее созревание плаценты: почему и у кого
- Лечение преждевременного созревания плаценты: 32 недели беременности
- Причины преждевременного старение плаценты (видео)
Преждевременное созревание плаценты
Плацента обеспечивает функции питания кровообращения и дыхания ребенка. У малыша эти процессы не могут происходить самостоятельно, пока не сформируются все органы. Функции дыхания и питания происходят при поддержке матери. Плацента обеспечивает защиту малыша от различных инфекций.
У малыша эти процессы не могут происходить самостоятельно, пока не сформируются все органы. Функции дыхания и питания происходят при поддержке матери. Плацента обеспечивает защиту малыша от различных инфекций.
Плацента, как и другие органы в нашем организме, стареет и к 37 недели беременности готовится выйти из организма.
Но часто при легкомысленном отношении женщины к своему здоровью во время беременности происходит раннее созревание плаценты. Развитие этого органа раньше времени, является патологией, и влечет за собой различные последствия. Если плацента начинает созревать немного раньше срока, это еще не означает, что ситуация критична. Это может быть связано с особенностями организма женщины. В случае если плацента созревает до 36 недель, это говорит о раннем созревании, которое необходимо остановить.
Ускоренное созревание плаценты грозит:
- Недостатком кислорода,
- Недостатком питательных веществ,
- Отслоением плаценты,
- Не исключено прерывание беременности.

Недостаточное поступление кислорода и питательных веществ, зачастую приводит к малому весу ребенка, гипоксии. Стареющая раньше времени плацента может привести к рождению ребенка с патологиями головного мозга, к повреждению органов матери или ребенка. Случается, что приводит к летальному исходу. Чтобы предотвратить такие последствия, надо вовремя остановить преждевременное созревание плаценты.
Старение плаценты: стадии
Созревание и старение плаценты – процесс естественный. О патологии этого процесса можно говорить, если плацента начинает стареть раньше положенного срока. Старение этого органа приводит к снижению его функций. Плацента второй степени зрелости прекращает рост, и не может обеспечить кислород и питательные вещества ребенку в полной мере в процессе его развития. Признаки преждевременного старения диагностируются УЗИ и КТГ.
Развитие плаценты проходит четыре стадии:
- Плацента формируется со 2 по 30 неделю,
- С 30 по 33 неделю происходит рост,
- С 34 по 36 неделю плацента созревает,
- На 37 недели плацента стареет.

В некоторых случаях слишком быстрого старения плаценты, врачи могут посоветовать прервать беременность.
Причины старения плаценты при беременности и что делать
Причины возникновения патологии развития плаценты у беременных могут быть самыми различными. Это может быть индивидуальная особенность организма беременной женщины, или влияния на плаценту каких-либо патологий, и инфекций.
Распространенные причины старения плаценты:
- Заболевание эндокринной системы,
- Заболевания почек, печени,
- Алкоголь,
- Курение,
- Инфекции половых органов и матки,
- Сильный токсикоз,
- Лишний вес,
- Сделанные ранее аборты, или перенесенные тяжелые роды.
Плацента трудится для защиты ребенка от негативных внешних воздействий. При неправильном питании матери, плаценте приходится защищать плод от вредных веществ с удвоенной силой. Это приводит к более быстрому развитию плаценты, и старению раньше положенного. Такое развитие происходит так же из-за курения, употребления алкоголя, если плаценте приходится защищать плод от инфекций. Инфекционные заболевания могут привести помимо старения плаценты, к многоводию или маловодию.
Такое развитие происходит так же из-за курения, употребления алкоголя, если плаценте приходится защищать плод от инфекций. Инфекционные заболевания могут привести помимо старения плаценты, к многоводию или маловодию.
Ранее созревание плаценты: почему и у кого
Раннее созревание плаценты диагностируется ультразвуковым исследованием, и диагноз определяется исключительно по данным УЗИ. Если степень созревания плаценты не соответствует срокам беременности, значит, происходит быстрое созревание, и в следствии старение плаценты.
В случае если по результатам УЗИ определили диагноз раннего созревания, не следует раньше времени паниковать.
Раннее созревание плаценты не всегда говорит о каких-либо патологиях. Нужно пройти лечение, которое поможет нормализовать нормальный кровоток, и следить за состоянием ребенка по КТГ. В первые месяцы беременности раннее созревание плаценты может привести к прерыванию беременности или отклонениям у ребенка.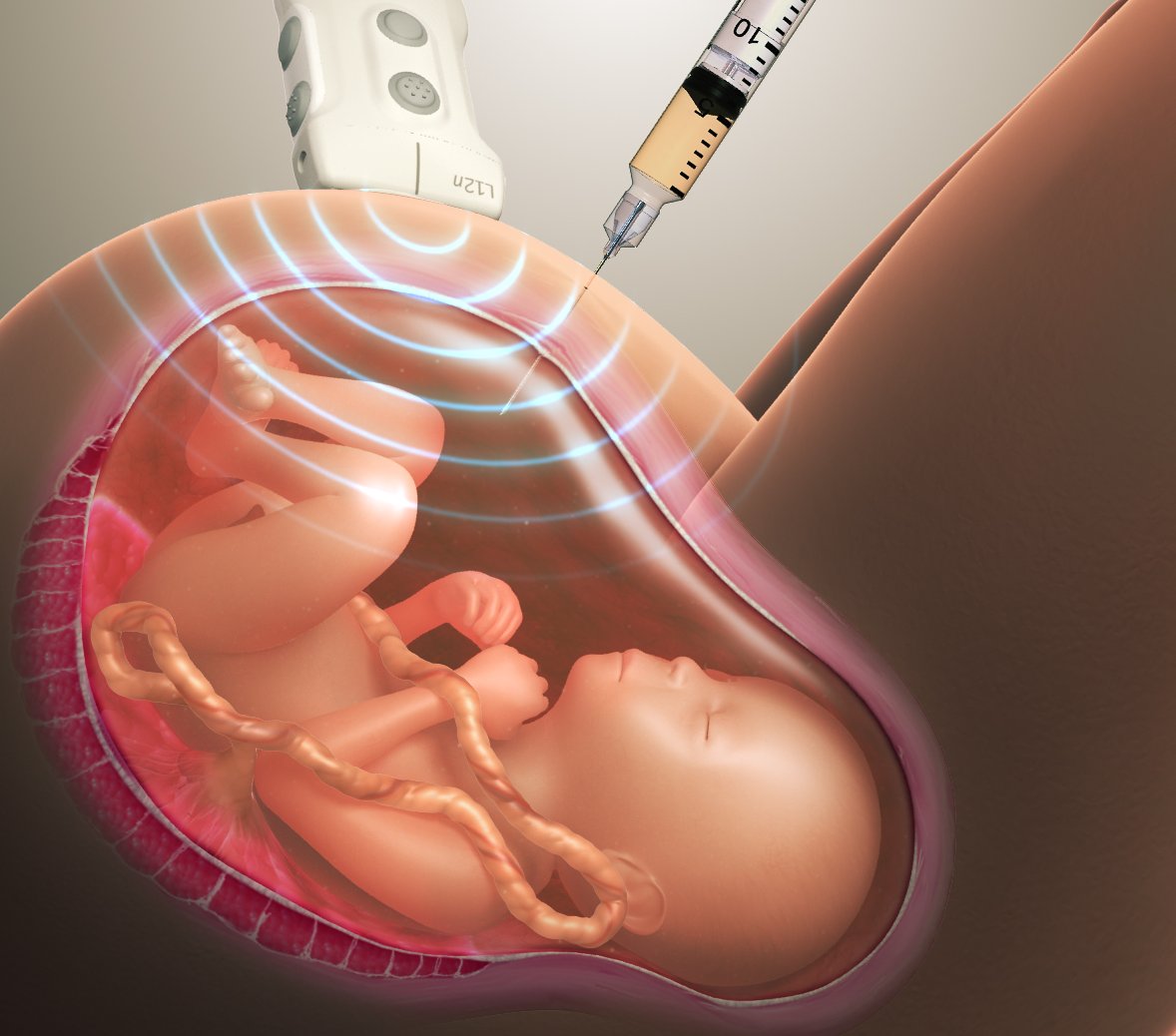 Из-за недостатка кислорода возможно отмирание клеток головного мозга. Также может привести к раннему отслоению плаценты.
Из-за недостатка кислорода возможно отмирание клеток головного мозга. Также может привести к раннему отслоению плаценты.
Раннее созревание плаценты вызывает кислородное голодание у малыша. Сердце ребенка начинает учащенно работать, чтобы ускорить кровоток, и обеспечить ткани кислородом. В этом случае ребенок начинает проявлять резкую активность, или наоборот затихает. Такие проявления должны насторожить женщину.
Если диагноз раннее созревание поставили вовремя и назначили соответствующее лечение, то преждевременное созревание не грозит ни ребенку, ни матери. Опасно если допустить фетоплацентарную недостаточность. Это приводит к тяжелым последствиям.
Лечение преждевременного созревания плаценты: 32 недели беременности
На сроке 32 недели беременности малыш заметно прибавляет в весе и росте. Его развитие во многом зависит от наследственности, передающейся от родителей. В этот период, при условии нормального развития плацента прекращает свой рост и через месяц начинает стареть.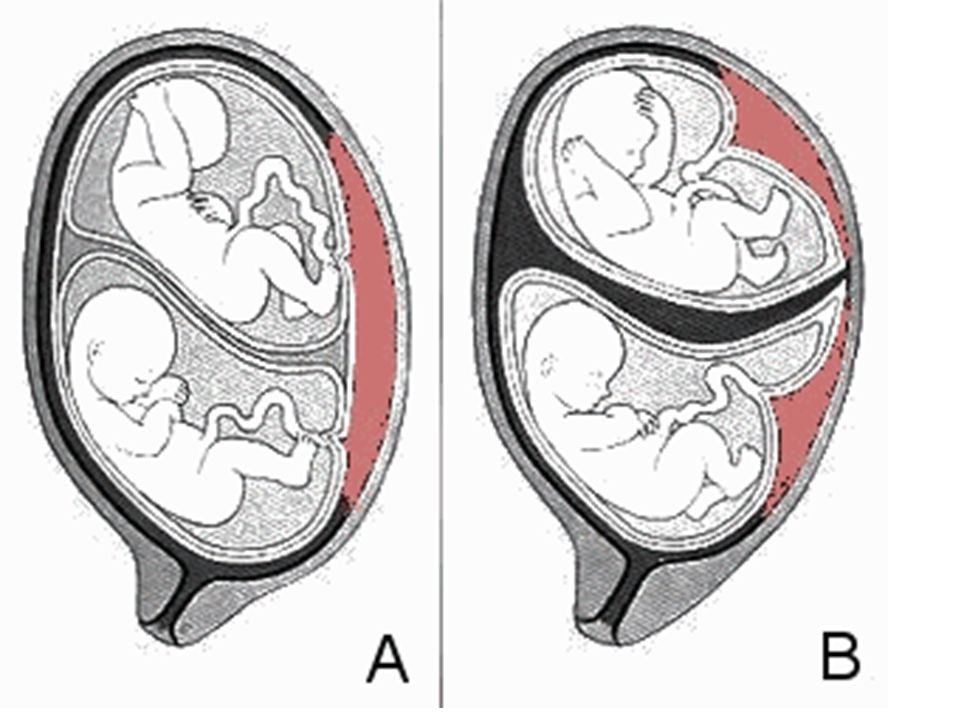
Но если на 32 неделе достигается третья степень созревания плаценты, то можно говорить, что происходит преждевременное старение.
Симптомы, по которым можно определить преждевременное созревание плаценты не проявляются. Самостоятельно понять, что развитие плаценты не соответствует срокам беременности не возможно. Эти признаки выявляют только УЗИ и КТГ. По результатам УЗИ делают вывод о нехватке ребенку кислорода и питательных веществ. Назначают анализы на инфекции. Препараты для лечения назначают, если состояние ребенка ухудшилось.
Лечение проводят только в стационаре. Прием препаратов и капельниц проходит под контролем врачей. Именно при госпитализации можно оказать помощь в полном объеме. Преждевременное созревание плаценты часто дает основание для родов с медицинской помощью, и раньше положенного срока. Если врачи опасаются за здоровье ребенка, они могут вынести решение о родах путем кесарева сечения досрочно.
Если диагноз не поставить вовремя и не назначить лечение, преждевременное старение может привести к тому, что ребенок может задохнуться от нехватки кислорода. Определенной схемы лечения преждевременной зрелости плаценты нет. При лечении как правило назначают витамины, покой, и устраняют причины, приведшие к преждевременному созреванию плаценты. Назначают такое лекарство как Актовегин и Курантил. Вылечить плаценту не возможно. Назначенное лечение направлено на поддержание плаценты, чтобы облегчить ее работу и наладить кровообращение.
Определенной схемы лечения преждевременной зрелости плаценты нет. При лечении как правило назначают витамины, покой, и устраняют причины, приведшие к преждевременному созреванию плаценты. Назначают такое лекарство как Актовегин и Курантил. Вылечить плаценту не возможно. Назначенное лечение направлено на поддержание плаценты, чтобы облегчить ее работу и наладить кровообращение.
Вовремя принятые меры, и соблюдение всех рекомендаций помогает родить здорового ребенка в срок, и избежать последствий преждевременного старения плаценты.
Во время беременности плацента созревает, развивается, стареет. Это все естественные процессы. Но если развитие плаценты не соответствует срокам беременности, это заслуживает особого внимания. Исследования кровотока современными методами позволяют провести точную диагностику и поставить своевременный диагноз. Благодаря этому результаты лечения становятся более выше, а выбранная тактика ведения беременности, если плацента старая, позволяет добиться наиболее благоприятного завершения беременности и родов.
Причины преждевременного старение плаценты (видео)
Раннее старение плаценты может начаться и на поздних сроках беременности. Если этот процесс происходит не слишком быстро, то беременность заканчивается рождением ребенка естественным способом с небольшим весом. Если старение плаценты происходит слишком быстро, то врачи могут решить произвести роды путем кесарева сечения. Такое решение принимается в случае если необходимо сохранить жизнь и здоровье ребенка. Очень важна профилактика.
Загрузка…Кальцификация (старение) плаценты во время беременности
Наша цель FirstCry Parenting – предоставить вам наиболее полную, точную и актуальную информацию. Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования, как нашей редакционной командой, так и экспертами. Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей. Напишите нам по адресу [email protected]
Напишите нам по адресу [email protected]
Последнее обновление
Кальцификация плаценты при беременности – это состояние, при котором происходит медленный, но непрерывный процесс отложения кальция в плаценте.Кальцификация плаценты ближе к концу беременности является нормальным явлением, но если это состояние возникает до 36 -й 9 910 недели беременности, это может привести к необычным патологическим изменениям.
Беременная женщина может пострадать от послеродового кровотечения или отслойки плаценты, и ее, возможно, придется перевести в отделение интенсивной терапии, если у нее есть одно из этих состояний. Ребенок, родившийся при таких обстоятельствах, может родиться недоношенным, может иметь низкий вес при рождении или может иметь неудовлетворительную оценку по шкале Апгар.В некоторых случаях ребенок также может умереть. Это состояние обычно возникает при беременностях с высоким риском, например, в случаях, когда беременная женщина страдает гипертонией, диабетом, анемией и т. Д. Но иногда это состояние может возникать даже при беременностях с низким риском. Возникновение этого состояния может быть опасным как для матери, так и для ребенка. Следовательно, необходимо постоянное наблюдение со стороны лиц, ухаживающих за матерью, а также за плодом.
Д. Но иногда это состояние может возникать даже при беременностях с низким риском. Возникновение этого состояния может быть опасным как для матери, так и для ребенка. Следовательно, необходимо постоянное наблюдение со стороны лиц, ухаживающих за матерью, а также за плодом.
Что означает старение плаценты?
По мере развития беременности ухудшается состояние плаценты.К концу срока беременности его способность снабжать плод кислородом и пищей снижается. К концу недели 42 и рождение ребенка становится обязательным, поскольку к этому времени плацента становится чрезвычайно кальцинированной, и ребенку становится трудно дышать в утробе матери или даже получать питание из матки. мама.
Как рассчитывается возраст плаценты?
Определить точный возраст или кальциноз плаценты сложно. Квалифицированные рентгенологи, которые проводят ультразвуковое исследование, могут сказать вам приблизительный возраст плаценты с помощью ультразвуковых изображений. Однако разные врачи могут по-разному интерпретировать одно и то же изображение.
Однако разные врачи могут по-разному интерпретировать одно и то же изображение.
Как диагностируется кальцификация плаценты?
Единственный способ диагностировать кальцификацию плаценты – это ультразвуковое исследование органов малого таза. Однако во многих случаях он диагностируется во время обычной сонографии, проводимой во время беременности.
Как старение плаценты влияет на роды?
Кальцификация плаценты ближе к концу периода беременности считается нормальной.Фактически, начало кальцификации плаценты может означать, что вы приближаетесь к сроку родов. Однако кальциноз до 37 -й недели или зрелости плода может представлять проблему для ребенка. Это может вызвать низкую массу тела при рождении, преждевременные роды и, в редких случаях, смерть плода. Однако с немедленным медицинским вмешательством и постоянным наблюдением за матерью и ребенком о нем можно позаботиться. Давайте разберемся с кальцификацией плаценты в разные недели и что это означает.
1. Кальцификация плаценты до 32 недель
- Если кальцификация начинается до 32 недель беременности, это называется ранней преждевременной кальцификацией плаценты.
- Начало кальцификации на этом сроке беременности может быть чрезвычайно опасным как для матери, так и для ребенка.
- У матери может наблюдаться послеродовое кровотечение и отслойка плаценты.
- Ребенок может родиться недоношенным и может испытывать все виды рисков, связанных с преждевременными родами.
- У ребенка может быть очень низкий балл по шкале Апгар и низкий вес при рождении.
- В редких случаях плод может умереть в утробе матери.
2. Кальцинированная плацента между 28 и 36 неделями
- Беременные женщины, страдающие гипертонией, диабетом, заболеваниями почек, анемией, кардиологическими проблемами и т. Д., Или, другими словами, женщины с беременностями высокого риска, подвергаются большему риску или опасности, чем женщины с беременностями низкого риска или нормальной беременностью .

- Требуется постоянный контроль состояния плода и матери со стороны врачей.
- Кальцификация на этом этапе беременности может привести к неблагоприятным последствиям как для матери, так и для плода.
3. Старение плаценты в 36 недель
- Кальцификация плаценты III степени может вызвать гипертензию во время беременности, которая может оказаться фатальной для плода и привести к осложнениям, связанным с беременностью, для матери.
- Ребенок, родившийся в таком состоянии, вероятно, будет иметь низкий вес при рождении.
- У матери должны быть преждевременные роды, которые, по всей вероятности, будут через кесарево сечение.
4. Кальцификация плаценты от 37 до 42 недель
- Поставка с 37-й -й недели и далее может считаться безопасной. Плод полностью созрел и может не подвергаться никаким рискам.
- Вес ребенка обычно нормальный.
- Врачи не считают это опасным для матери или ребенка.

- Тем не менее, дети должны родиться до 42 -й недели, поскольку кальцификация плаценты делает плаценту неспособной доставлять питание и кислород плоду.Недостаточное поступление кислорода также может представлять опасность для мозга ребенка и вызывать его повреждение.
Может ли раннее старение плаценты повлиять на нерожденного ребенка?
Преждевременная кальцификация плаценты может вызвать ряд осложнений для матери и ребенка. Поскольку это состояние, при котором отложения кальция образуются в плаценте и препятствуют поступлению кислорода и питательных веществ к плоду, его можно назвать опасным состоянием. Поскольку ребенок не получает необходимого количества питательных веществ или кислорода, он должен родиться преждевременно, что приводит к низкому весу при рождении.Из-за процесса кальцификации некоторые части плаценты отмирают и перестают нормально функционировать. Блокировка поступления кислорода также может повредить мозг ребенка и оказаться фатальной.
Как предотвратить кальцификацию плаценты
Кальцификация плаценты может препятствовать развитию ребенка в утробе матери, а также вызывать ряд других осложнений. Симптомы кальцификации плаценты, такие как меньшее движение плода, чем обычно, меньший размер живота, чем при более ранних беременностях, вагинальное кровотечение или схватки до 37 -й недели, должны быть немедленно доведены до сведения врача.
Одна из основных причин кальцификации плаценты – курение во время беременности. Поэтому важно, чтобы беременные женщины отказались от курения во время беременности. Также было замечено, что нанобактерии, которые также вызывают камни в почках, являются одной из причин этого состояния. Однако нет никаких способов предотвратить это. Его можно найти и в кровотоке здоровых людей.
Однако регулярный прием витаминов, питательных веществ и здоровой пищи, содержащей антиоксиданты, может остановить преждевременное старение плаценты.В частности, продукты, содержащие витамин E, витамин C и бета-каротин, следует принимать в большем количестве, чтобы предотвратить это серьезное состояние во время беременности. Это заболевание чаще всего встречается у женщин, которые забеременели в раннем возрасте. Таким образом, избегание беременности до тех пор, пока ваше тело не созреет, может быть способом избежать преждевременного старения плаценты.
Это заболевание чаще всего встречается у женщин, которые забеременели в раннем возрасте. Таким образом, избегание беременности до тех пор, пока ваше тело не созреет, может быть способом избежать преждевременного старения плаценты.
Точная причина кальцификации плаценты неизвестна. Однако следование здоровому образу жизни, употребление питательной пищи и регулярное обследование во время беременности может предотвратить это или выявить заболевание.
Также читают:
Влияние гестационного диабета на мать и ребенка
Беременность с ВМС: возможна ли
Неполный выкидыш
Старение или кальциноз плаценты
Что означает «стареющая плацента» или «кальцификация плаценты»?
Кальцификация плаценты – это медицинский термин, обозначающий некоторые изменения, происходящие с плацентой по мере прогрессирования беременности.Многие исследователи считают кальцификацию плаценты нормальным процессом старения, а не изменением, связанным с болезнью или недомоганием.
Плацента обычно описывается как имеющая четыре степени: от 0 (наиболее незрелая) до III (наиболее зрелая).
Все плаценты начинаются с нулевой степени на ранних сроках беременности. Изменения можно увидеть начиная с 12 недель. По мере развития беременности плацента созревает и кальцифицируется.
Он подразделяется на следующие классы на разных стадиях беременности, примерно в следующие сроки:
Как определяется кальцификация или возраст плаценты?
Существует некоторая неуверенность в том, можно ли точно измерить изменения в плаценте, поскольку объективная оценка плаценты может быть затруднена.Многое зависит от интерпретации ультразвуковых изображений врачом УЗИ. Также могут возникнуть некоторые различия, поскольку это зависит от того, как врач интерпретирует результат.Как стареющая или кальцинированная плацента повлияет на мои роды?
Трудно сказать, как стареющая плацента влияет на роды. Эксперты, похоже, расходятся во мнениях о значении кальцинированной плаценты при родах из-за отсутствия убедительных доказательств.Некоторые изменения плаценты на поздних сроках беременности считаются нормальным течением беременности и не вызывают беспокойства.Однако в случаях, когда изменения происходят раньше, чем ожидалось, есть некоторые разногласия относительно их значимости.
Некоторые риски, которые, как известно, связаны с кальцификацией плаценты на каждом этапе беременности, перечислены ниже.
Изменения между 28 и 36 неделями
Одно исследование показывает, что женщины с высоким риском беременности, у которых кальцинированная плацента развивается между 28 и 34 неделями, нуждаются в более тщательном наблюдении. Некоторые примеры беременностей с высоким риском включают беременность, осложненную предлежанием плаценты, диабетом, высоким кровяным давлением или тяжелой анемией.
Изменения с 36 недель
Одно исследование показало, что наличие плаценты III степени на 36 неделе связано с повышенным риском связанных с беременностью высоких артериальное давление и наличие ребенка с низкой массой тела при рождении.
Следовательно, ультразвуковое сканирование, показывающее кальцификацию плаценты на 36 неделе, может помочь в выявлении беременностей с высоким риском.
Изменения с 37 до 42 недель
Кальцифицированная плацента III степени, начиная с 37 недель и старше, обнаруживается примерно в 20-40% нормальных беременностей. Однако считается, что это не имеет большого клинического значения.
Эффекты кальцинированной плаценты, вероятно, необходимо оценивать в индивидуальном порядке, в зависимости от:
- насколько рано видны изменения
- насколько они серьезны
- , будь то беременность с высоким риском или не
- мнение вашего врача
Вредно ли для моего ребенка, если моя плацента кальцинируется или стареет слишком рано?
Преждевременный кальциноз плаценты может быть вредным для ребенка в утробе матери, но это также зависит от степени и стадии беременности.Некоторые исследования показывают, что кальцификация плаценты до 32 недель беременности может привести к рождению детей с низкой массой тела, младенцев с низкой оценкой по шкале Апгар и даже к мертворождению.
Некоторые исследования показали, что наличие плаценты II степени между 30 и 34 неделями может предсказать, что ребенок родится с низкой массой тела. Но это только среди женщин, курящих во время беременности.
Могу ли я что-нибудь сделать, чтобы предотвратить преждевременную кальцификацию или старение плаценты?
Точные причины старения плаценты до сих пор не очень ясны, поэтому трудно сказать, что могло бы предотвратить это.Однако некоторые исследования показывают, что кальцификация плаценты более вероятна у:- более молодых женщин
- при первой беременности
- курящих женщин во время беременности
Ваш врач будет следить за вашим здоровьем на протяжении всей беременности. Поэтому убедитесь, что вы не пропустите ни один дородовый осмотр и прием на УЗИ.
यह लेख हिंदी में पढ़ें!
Подробнее на:
Последние отзывы:
апрель 2019 г.Список литературы
Абрамович Я.С., Шейнер Э.2007. Внутриутробная визуализация плаценты: важность при заболеваниях беременности. Плацента. 21 (Дополнение A): S14 – S22.Bricker L, Neilson JP, Dowswell T. Обычное ультразвуковое исследование на поздних сроках беременности (после 24 недель беременности). Кокрановская база данных систематических обзоров 2008 г., выпуск 4. Ст. №: CD001451. DOI: 10.1002 / 14651858.CD001451.pub3.
Чен К. Х., Чен Л. Р., Ли Ю. Х. 2012. Роль преждевременной кальцификации плаценты при беременности с высоким риском как предиктор плохого маточно-плацентарного кровотока и неблагоприятного исхода беременности.Ультразвук Med Biol. 38 (6): 1011-8. Онлайн первый 3 апр.
Граннум PA, Berkowitz RL, Hobbins JC. 1979. Ультразвуковые изменения в созревающей плаценте и их связь с легочной зрелостью плода. Американский журнал акушерства и гинекологии. 133: 915–22.
Hill LM. Брекл Р. Рагоззино MW. Вольфграм КР. О’Брайен ПК. Плацентация 3 степени: частота и исходы новорожденных. Акушерство и гинекология. 61 (6): 728-32, июнь 1983 г., Аннотация. Полный текст доступен для стипендиатов, членов и стажеров.
Хиллз Д. Ирвин, Джорджия. Так С. 1984. Распределение плацентарной степени у беременных с высоким риском. AJR. Американский журнал рентгенологии. 143 (5): 1011-3.
Каззи Г.М., Гросс Т.Л. и др. 1984. Взаимосвязь степени плаценты, зрелости легких плода и неонатального исхода при нормальной и осложненной беременности. Am J Obstet Gynecol.; 148 (1): 54-8
McKenna D, Tharmaratnam S, Mahsud S, 2005. Ультразвуковые доказательства кальцификации плаценты на 36 неделе беременности: исходы для матери и плода.Acta Obstet Gynecol Scand. 84 (1): 7-10.
Miller JM Jr, Brown HL, Kissling GA, Gabert HA. Взаимосвязь степени развития плаценты с размером и ростом плода в срок. Am J Perinatol 1988; 5: 19–21.
Моран М., Райан Дж., Хиггинс М. и др. 2011. Плохая договоренность между операторами о классификации плаценты. J Obstet Gynaecol. 31 (1): 24-8.
Гордый Дж., Грант А.М. 1987. Оценка плаценты в третьем триместре с помощью УЗИ как тест благополучия плода. BMJ 294: 1641–4.
Смит Р., Маити К., Эйткен Р. Дж.2013. Необъяснимые дородовые мертворождения: следствие старения плаценты? Плацента. 34 (4): 310-3. На сайте впервые 26 февраля.
Шимановски К., Хмай-Вежховска К., Флорек Э. и др. 2007. Обнаруживает ли кальциноз плаценты только курение матери? Przegl Lek. 2007; 64 (10): 879-81.
Walker MG, Hindmarsh PC, Geary M и др. 2010. Сонографическое созревание плаценты через 30–34 недели не связано с маркерами плацентарной недостаточности во втором триместре у беременных с низким риском.J Obstet Gynaecol. 32 (12): 1134.– 39.
Инь Т.Т., Лохна П., Онг С.С. и др. 2009. Отсутствует корреляция между оценкой плаценты по УЗИ на 31-34 неделе беременности и суррогатной оценкой функции органа в срок, полученной стереологическим анализом. Плацента. 30 (8): 726-30. Онлайн первые 12 июня
Старение плаценты | ADC Fetal & Neonatal Edition
Широко распространено мнение, что в течение относительно короткого периода нормальной беременности плацента постепенно стареет и, в конце концов, находится на грани морфологического и физиологического старения.1-3 Это убеждение основано на очевидном совпадении клинических, структурных и функциональных данных, все из которых были восприняты, довольно некритически, как поддерживающие эту концепцию плаценты как стареющего органа, причем слишком часто без каких-либо различий между ними. между изменениями, связанными со временем, и настоящими изменениями старения. Я рассмотрю некоторые из этих концепций и рассмотрю, действительно ли плацента претерпевает процесс старения. Для целей этого обзора старение считается внутренним, пагубным и прогрессирующим изменением, которое приводит к необратимой потере функциональной способности, нарушению способности поддерживать гомеостаз и снижению способности восстанавливать повреждения.
Морфологические изменения
Плацента необычна тем, что ее основная гистологическая структура претерпевает значительные изменения на протяжении всей жизни. В течение некоторого времени было принято описывать внешний вид ворсинок плаценты с точки зрения их изменения внешнего вида по мере прогрессирования беременности, сравнивая, например, типичные ворсинки первого триместра с ворсинками в плаценте третьего триместра. Часто подразумевается, что это изменение внешнего вида является процессом старения, но теперь признано, что эта временная изменчивость во внешнем виде ворсинок отражает постоянное развитие и ветвление ворсинчатого дерева (рис.1). ворсинчатое дерево и гистологический внешний вид ворсинок были формально кодифицированы5-8 с идентификацией пяти типов ворсинок (рис. 2).
фигура 1Схематическое изображение периферического ворсинчатого дерева, показывающее большую центральную ворсинку стебля: боковые ветви от этого являются зрелыми промежуточными ворсинками, из которых выступают терминальные ворсинки.
фигура 2Изображение периферических ветвей зрелого ворсинчатого дерева вместе с типичными поперечными сечениями пяти типов ворсинок. Рисунки воспроизводятся из Haines & Taylor. Учебник акушерской и гинекологической патологии. 4-е изд. 1995 г., с любезного разрешения Черчилля Ливингстона и профессора П. Кауфмана.
1
Мезенхимальные ворсинкиОни представляют собой преходящую стадию развития плаценты и могут дифференцироваться как на зрелые, так и на незрелые промежуточные ворсинки. Они составляют первое поколение новообразованных ворсинок и происходят из ростков трофобласта путем мезенхимальной инвазии и васкуляризации. Они обнаруживаются в основном на ранних стадиях беременности, но некоторые из них могут быть обнаружены и в срок.Они имеют полную трофобластическую оболочку с множеством цитотрофобластных клеток и регулярно рассредоточенными ядрами в синцитиотрофобласте: их рыхлая, незрелая строма обильна и содержит небольшое количество клеток Гобауэра. клетки вместе со слабо развитыми капиллярами плода.
2
Незрелые промежуточные ворсинкиЭто периферические отростки стволовых ворсинок, которые являются преобладающей формой, наблюдаемой у незрелой плаценты. Эти ворсинки имеют хорошо сохранившуюся трофобластическую мантию, в которой много цитотрофобластических клеток; синцитиальные ядра распределены равномерно, синцитиальных узлов или васкулосинцитиальных мембран нет. У них имеется обильная рыхлая строма, которая содержит много клеток Хофбауэра: присутствуют капилляры, артериолы и венулы.
3
Стеблевые ворсинкиСюда входят основные стебли, которые соединяют ворсинчатое дерево с хорионической пластиной, до четырех поколений коротких толстых ветвей и последующие поколения дихотомических ветвей. Их основная роль заключается в том, чтобы служить опорой для периферических ворсинок дерева, и до одной трети общего объема ворсинок зрелой плаценты составляют ворсинки этого типа, причем доля таких ворсинок наиболее высока в центральной части. субхориальная часть ворсинчатого дерева.Гистологически стволовые ворсинки имеют компактную строму и содержат либо артерии и вены, либо артериолы и венулы; также могут присутствовать поверхностно расположенные капилляры.
4
Зрелые промежуточные ворсинкиЭто периферические ответвления стеблей ворсинок, из которых непосредственно возникает большинство терминальных ворсинок. Они большие (60–150 мкм в диаметре) и содержат капилляры, смешанные с мелкими артериолами и венулами, причем сосуды расположены в очень рыхлой строме, которая занимает более половины объема ворсинок.Синцитиотрофобласт имеет однородную структуру, без узлов или васкулосинцитиальных мембран. До четверти ворсинок зрелой плаценты относятся к этому типу.
5
Концевые ворсинкиЭто последние ответвления ворсинчатого дерева, похожие на виноградные выросты из зрелых промежуточных ворсинок. Они содержат капилляры, многие из которых синусоидально расширены и занимают большую часть диаметра поперечного сечения ворсинки. Синцитиотрофобласт тонкий, а синцитиальные ядра распределены неравномерно.Могут присутствовать синцитиальные узлы и часто видны васкулосинцитиальные мембраны. Эти терминальные ворсинки начинают появляться примерно на 27-й неделе беременности и составляют 30-40 процентов объема ворсинок, 50 процентов площади поверхности ворсинок и 60 процентов ворсинок, видимых в поперечном сечении в срок.
Таким образом, ворсинчатое дерево развивается следующим образом: в первые недели беременности все ворсинки мезенхимального типа. Между 7-й и 8-й неделями мезенхимные ворсинки начинают трансформироваться в незрелые промежуточные ворсинки, которые впоследствии превращаются в стволовые ворсинки.Развитие дополнительных незрелых промежуточных ворсинок из мезенхимальных ворсинок постепенно прекращается в конце второго триместра, но эти незрелые промежуточные ворсинки продолжают созревать в стволовые ворсинки, и лишь некоторые из них остаются зонами роста в центрах долек. В начале третьего триместра мезенхимальные ворсинки перестают превращаться в незрелые промежуточные ворсинки и начинают трансформироваться в зрелые промежуточные ворсинки. Последние служат каркасом для терминальных ворсинок, которые начинают появляться вскоре после этого и преобладают в срок.
Это прогрессирующее развитие ворсинчатого дерева приводит к преобладанию терминальных ворсинок в зрелой плаценте. Такие ворсинки условно классифицируются как «ворсинки третьего триместра», и сравнение их структуры с преобладающим типом ворсинок в первом триместре – незрелыми промежуточными ворсинками – привело многих к предположению, что по мере прогрессирования беременности ворсинчатый трофобласт становится нерегулярно истонченным и цитотрофобласт регрессирует, изменения интерпретируются как имеющие возрастную природу.Цитотрофобласт ворсинок, который является стволовой клеткой для трофобласта, в действительности не регрессирует, потому что абсолютное количество этих клеток в плаценте не уменьшается в срок и фактически продолжает увеличиваться на протяжении всей беременности. Кажущаяся редкость этих клеток объясняется их более широкой дисперсией в значительно увеличенной общей массе плаценты. 10 Очаговое истончение синцитиотрофобласта ворсинок, обнаруживаемое во многих терминальных ворсинках, часто упоминалось как свидетельство синцитиального старения.Эти истонченные области на самом деле представляют собой «васкулосинцитиальные мембраны» 11, которые, хотя и образованы частично путем механического растяжения трофобласта за счет раздувания капиллярных петель 12, тем не менее ферментативно и ультраструктурно отличаются от немембранных участков синцития и являются областями синцитиотрофобласта, специфически дифференцированными для облегчения переноса газа.13 Таким образом, эти мембраны являются проявлением топографической функциональной дифференциации внутри трофобласта.
Взаимосвязанные, но отдельные процессы созревания ворсинчатого дерева и функциональной дифференциации трофобласта приводят к преобладанию ворсинчатой формы, оптимально адаптированной для механизмов диффузии материнско-плодного переноса: морфологические изменения существенно увеличивают площадь трофобластической поверхности14 и значительно сокращают гармоническое среднее расстояние диффузии между кровью матери и плода 15, что приводит к увеличению проводимости диффузии кислорода.16
Различать созревание, которое приводит к повышению функциональной эффективности, от старения, которое приводит к снижению функциональной эффективности, – это не просто педантизм. В этом отношении стоит отметить, что часть плаценты от женщин с тяжелой преэклампсией выглядят необычно зрелыми для продолжительности периода беременности: это обычно классифицируется как «преждевременное старение», но было бы правильнее учитывать изменения. поскольку это происходит из-за ускоренного созревания, это является компенсаторным механизмом для увеличения способности плаценты к переносу в условиях неблагоприятной материнской среды.
Следует признать, что механизмы контроля созревания плаценты неизвестны. Есть много агентов, которые считаются важными для контроля роста плаценты, включая цитокины, факторы роста, онкогены, простагландины и лейкотриены, 17-20, но далеко не ясно, можно ли приравнять контроль роста к контролю созревания. Однако развитие ворсинок, особенно на поздних стадиях беременности, по-видимому, в основном обусловлено пролиферацией эндотелиальных клеток и ростом капилляров.21 Факторы роста эндотелия сосудов присутствуют в ткани плаценты22, и предположение о том, что гипоксия может стимулировать ангиогенез, 23 и, таким образом, играть важную роль в развитии плаценты, подтверждает ускоренное созревание плаценты, наблюдаемое в некоторых случаях материнской преэклампсии.
Рост плаценты
Долгое время считалось, что рост плаценты и синтез ДНК прекращаются примерно на 36-й неделе беременности и что любое последующее увеличение размера плаценты происходит скорее из-за увеличения размера клеток, чем из-за увеличения числа клеток.24 Простое гистологическое исследование термина «плацента», однако, поможет опровергнуть эту точку зрения, поскольку незрелые промежуточные ворсинки часто присутствуют в центрах долек, и они явно представляют собой зону постоянного роста. Кроме того, общее содержание плацентарной ДНК продолжает увеличиваться почти линейно до 42-й недели беременности и после нее.25 Этот результат согласуется с авторадиографическими исследованиями и исследованиями проточной цитометрии, которые показали продолжающийся синтез ДНК в термине орган, 26-28, и с морфометрическими данными. исследования, которые показали стойкий рост ворсинок, продолжающееся расширение площади поверхности ворсинок и прогрессирующее ветвление ворсинчатого дерева до и после срока.14 29
Рост плаценты, безусловно, замедляется, но явно не прекращается в течение последних нескольких недель беременности, хотя это снижение скорости роста не является ни неизменным, ни необратимым, потому что плацента может продолжать увеличиваться в размерах, если столкнется с неблагоприятной материнской средой, такой как как беременность на большой высоте или тяжелая материнская анемия, в то время как возможность возобновления роста демонстрируется пролиферативным ответом на ишемическое синцитиальное повреждение. Те, кто утверждает, что снижение скорости роста плаценты на поздних сроках беременности является свидетельством старения, часто сравнивают плаценту с таким органом, как кишечник, в котором постоянная жизнеспособность зависит от постоянно реплицирующегося слоя стволовых клеток, производящего короткоживущие постмитотические клетки.Более подходящим было бы сравнение с таким органом, как печень, которая образована в основном из долгоживущих постмитотических клеток и которая после достижения оптимального размера для удовлетворения возложенных на нее метаболических требований не показывает мало доказательств клеточной пролиферации, в то время как сохраняя скрытую способность к активности роста. Кажется, нет веских причин, по которым плацента, когда она достигла размера, достаточного для адекватного выполнения своей передаточной функции, должна продолжать расти, и термин «плацента» с ее значительной функциональной резервной способностью более чем соответствует этой цели.
Функциональная деятельность
Было проведено несколько вертикальных исследований функции плаценты на протяжении всей беременности, но нет доказательств того, что какие-либо из основных показателей снижения функции плаценты, а именно, пролиферативной, транспортной и секреторной способности30. Как уже отмечалось, диффузионная проводимость органа увеличивается, в основном, в результате морфологических изменений, но есть существенные доказательства того, что системы переноса, опосредованные конкретным плацентарным носителем, также увеличиваются.20 Плацентарное производство гормонов не ослабевает до срока: синтез хорионического гонадотропина человека снижается к концу первого триместра, но это явно связано с переключением генов, которое приводит к прогрессивному увеличению секреции плацентарного лактогена человека.
Плацента также сохраняет свою полную пролиферативную способность до срока, о чем свидетельствует ее способность восстанавливать и заменять в результате пролиферации в цитотрофобластических клетках ворсинок синцитиотрофобласт ворсинок, который был ишемически поврежден у женщин с тяжелой преэклампсией.13
Клинические факторы
Единственным наиболее важным фактором, приводящим к убеждению в старении плаценты, является явно повышенная заболеваемость и смертность плода, связанные с длительной беременностью, что традиционно приписывается «плацентарной недостаточности», являющейся следствием старения органа1. 31 Раньше считалось, что около 11% беременностей продлеваются до 42-й недели беременности или позже32. 33: введение рутинного ультразвукового исследования на ранних сроках беременности снизило частоту длительных беременностей примерно до 6% 34, и даже было заявлено, что при очень точных исследованиях датирования частота действительно длительных беременностей не превышает 1%.35 Это ставит под сомнение достоверность значительной части исторической информации о рисках и неблагоприятных последствиях продолжительной беременности, но тем не менее широко признается, что перинатальная смертность увеличивается после 42-й недели гестации36.
Любое увеличение перинатальной смертности после 42-й недели гестации частично связано с высокой частотой развития макросомии плода: 10% младенцев от продолжительной беременности весят более 4000 г и 1% более 4500 г, и эти плоды подвергаются особому риску. осложнений, таких как дистоция плеча.Присутствие такого большого количества макросомных плодов является четким признаком того, что, по крайней мере, в этой подгруппе плацента продолжает функционировать и после 40-й недели беременности и остается способной поддерживать беспрепятственный рост плода.
Классический клинический синдром «недоношенного» младенца1 31 не часто встречается сегодня, но, кажется, явно связан с развитием маловодия. Нет сомнений в том, что объем околоплодных вод имеет тенденцию к уменьшению при продолжительной беременности39 и что маловодие связано с высокой частотой замедления сердечного ритма плода.36 Некоторые приписывают это сжатию пуповины, 40 41, но одно исследование, подтвердившее, что компрессия пуповины является обычным явлением при длительной беременности, не смогло связать такое сжатие с ацидозом плода. о «плацентарной недостаточности», но на самом деле нет никаких доказательств того, что на поздних сроках беременности плацента играет какую-либо роль в производстве околоплодных вод или в контроле объема околоплодных вод.43 год
Таким образом, две наиболее серьезные причины повышенной заболеваемости при длительной беременности явно не связаны с каким-либо изменением функциональной способности плаценты. Обследование плаценты от продолжительной беременности не показывает никаких доказательств увеличения частоты грубых патологий плаценты, таких как инфаркты, кальцификация или массивное отложение фибрина в перивилле. Наиболее характерной гистологической аномалией, обнаруживаемой в некоторых случаях, но не во всех, является снижение перфузии плода через ворсинки плаценты.13 Сосуды ворсинок плода в норме в плаценте от длительной беременности44, и исследования допплеровской скорости потока, в целом, но не единодушно, показали, что в таких плацентах нет повышенного сосудистого сопротивления плода.45-47 Следовательно, снижение перфузии плода, вероятно, является следствием маловодия, потому что исследования кровотока в пупочной вене показали, что кровоток плода к плаценте часто снижается в случаях маловодия (48).
Следует признать, что патофизиология длительной беременности до конца не выяснена.Однако кажется совершенно очевидным, что любые побочные эффекты, которые могут возникнуть у плода при длительных сроках беременности, не могут быть связаны с плацентарной недостаточностью или старением.
Выводы
Обзор имеющихся данных показывает, что плацента не претерпевает истинных изменений старения во время беременности. На самом деле нет никаких логических оснований полагать, что плацента, которая является органом плода, должна стареть, в то время как другие органы плода не стареют: ситуация, при которой отдельный орган стареет в организме, который не стареет, является той, которая не встречаются ни в одной биологической системе.Устойчивая вера в старение плаценты была основана на путанице между морфологическим созреванием и дифференцировкой и старением, неспособности оценить функциональные ресурсы органа и некритическом принятии слишком поверхностной концепции «плацентарной недостаточности» как причины повышенной перинатальная смертность.
Укорачивание теломер, старение клеток и дисфункция митохондрий
Оксидная среда клеток Longev. 2019; 2019: 3095383.
, 1 , 1 , 2 и 1Самприкта Манна
1 Ирландский центр трансляционных исследований плода и новорожденного (INFANT), Родильный дом Коркского университета, Корк, Ирландия
Катал Маккарти
1 Ирландский центр трансляционных исследований плода и новорожденного (INFANT), Родильный дом Коркского университета, Корк, Ирландия
2 Кафедра фармакологии и терапии, Университетский колледж Корка, здание Western Gateway, Корк, Ирландия
Fergus P.Маккарти
1 Ирландский центр трансляционных исследований плода и новорожденного (INFANT), Родильный дом Коркского университета, Корк, Ирландия
1 Ирландский центр трансляционных исследований плода и новорожденного (INFANT), Родильный дом Коркского университета, Корк, Ирландия
2 Кафедра фармакологии и терапии, Университетский колледж Корка, здание Western Gateway, Корк, Ирландия
Автор, ответственный за переписку.Приглашенный редактор: Валентина Джорджио
Поступило 21 января 2019 г .; Пересмотрено 8 апреля 2019 г .; Принята в печать 6 мая 2019 г.
Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Преэклампсия – мультисистемное расстройство беременности и основная причина материнской и неонатальной заболеваемости и смертности во всем мире. Точная патофизиология преэклампсии остается неясной; однако предполагается, что различные патологии могут быть связаны с нарушением ремоделирования сосудов и повышенным окислительным стрессом в плаценте.Окислительный стресс играет ключевую роль в старении клеток, а постоянное присутствие повышенного окислительного стресса ускоряет клеточное старение и дисфункцию митохондрий, что приводит к преждевременному старению плаценты. Преждевременное старение плаценты связано с плацентарной недостаточностью, которая снижает функциональные возможности этого важного органа и приводит к аномальным исходам беременности. Изменения, вызванные окислительным воздействием, необратимы и часто приводят к вредным модификациям макромолекул, таких как липиды и белки, мутациям ДНК и изменению функционирования и динамики митохондрий.В этом обзоре мы обобщили текущие знания о старении плаценты в этиологии неблагоприятных исходов беременности и обсудили признаки старения, которые могут быть потенциальными маркерами преэклампсии и задержки роста плода.
1. Введение
Преэклампсию можно определить как гипертонию de novo после 20 недель беременности при наличии протеинурии и дисфункции материнского органа / маточно-плацентарной функции [1]. Это одна из основных причин материнской и неонатальной заболеваемости и смертности, от которой страдает от 3 до 8% беременностей во всем мире [2].Преждевременные роды в результате ятрогенных родов являются частым фактором преэклампсии, при этом до 25% детей, рожденных от преэклампсических матерей, имеют задержку роста [2, 3]. Преэклампсия и ЗВУР – специфические для беременности расстройства, связанные с плацентарной недостаточностью [4]. Осложнения, связанные с преэклампсией, являются причиной около 15% материнской смертности и высоких показателей перинатальной смертности во всем мире [5]. Органы неизбежно переживают старение; однако при преэклампсии наличие стойкого оксидативного стресса ускоряет этот процесс, что приводит к преждевременному старению плаценты [6].В различных исследованиях сообщалось, что преждевременное старение плаценты связано с укорочением теломер, клеточным старением и дисфункцией митохондрий [7-10].
2. Физиология старения
Старение – это однонаправленное явление, которое неизбежно испытывает каждая ткань. Его можно охарактеризовать как клеточное старение из-за снижения функциональности и дисфункции митохондрий из-за изменения метаболизма и передачи сигналов.
2.1. Cellular Senescence
Клетки способны к репликации, делясь на две точные копии родительской клетки.Это включает в себя разделение генетического материала путем раскручивания и расщепления цепей ДНК, чтобы сформировать две новые копии в качестве дочерних цепей. Теломеры представляют собой кэп-подобные нуклеотидные повторы (TTAGGG), присутствующие на конце каждой цепи. Повреждение цепей ДНК активирует сигнальные каскады (мутантная атаксия, телеангиэктазия (ATM) и атаксия, телеангиэктазия и Rad3-связанные (ATR) пути), которые останавливают деление клеток, вызывают клеточное старение и способствуют гибели клеток [11]. Теломеры с другими белками, такими как шелтерин, защищают конец ядер от распознавания как двухцепочечный поврежденный участок (DDR) [11].Было показано, что теломеры укорачиваются после каждого цикла репликации [12]. С увеличением пролиферации и уменьшением размера теломер клетки вступают в фазу старения или задержки роста (предел Хейфлика), что в конечном итоге приводит к гибели клеток [12]. Укорочение теломер было связано с различными генетическими заболеваниями, такими как прогерия, преждевременное старение и синдром Хатчинсона-Гилфорда [13].
В некоторых случаях, таких как рак, клетки могут обходить старение и продолжать размножаться, становясь бессмертными.Однако даже раковые клетки не делятся бесконечно, и они вступают в стадию кризиса, которая приводит либо к гибели клеток, либо к стабилизации длины теломер с последующей активацией фермента теломеразы для поддержания длины теломер [14]. Теломераза представляет собой комплекс РНК-белок, который восполняет потерянные нуклеотиды для сохранения длины теломер [15]. В соматических клетках теломеразы отключены как защитный механизм для предотвращения неопластических изменений [16], но их активность более выражена в половых клетках, стволовых клетках и 90% раковых клеток [17].
2.2. Дисфункция митохондрий
Митохондрии являются ключевыми регуляторами метаболизма, окислительно-восстановительного баланса и апоптоза. Во время цепи переноса электронов (ETC) электроны перекачиваются через внутреннюю мембрану митохондрий (от восстановленных соединений до молекулярного кислорода), создавая отток для синтеза энергии [18]. Согласно гипотезе старения, связанной со свободными радикалами или окислительным стрессом, во время окислительного фосфорилирования происходит ряд событий временной шкалы, приводящих к выщелачиванию электронов из митохондриальных мембран, которые вступают в реакцию с кислородом, образуя свободные радикалы, такие как супероксид, что в конечном итоге нарушает окислительно-восстановительный баланс [19, 20].На смену теории свободных радикалов пришла гипотеза теории повреждений, которая предполагает, что старение может быть связано с частым и неизбежным кумулятивным повреждением на молекулярном уровне, вызванным накоплением активных форм кислорода (АФК), его побочными продуктами и ферментами [21]. Накопление активных форм кислорода (АФК) приводит к обратимым и необратимым изменениям внутри клеток, что приводит к потере молекулярного функционирования и усилению окислительного стресса – феномену, часто связанному со старением, как показано в [19, 20].
Причина и следствие старения плаценты: патофизиология состояний плаценты, таких как преэклампсия и ограничение роста плода, часто связана с внутренними и внешними факторами, такими как окислительный стресс, генетическими, иммунологическими и экологическими факторами. Это может привести к плацентарной недостаточности с дополнительными доказательствами преждевременного старения плаценты как следствия клеточного старения и митохондриальной дисфункции [130, 131].
Функционирование митохондрий при старении широко изучено; в ряде статей сообщалось, что плотность митохондрий, дыхательная способность и продукция АТФ снижаются с клеточным старением [22-24].Помимо снижения функциональности, старение сопровождается повреждением митохондриальной ДНК (мтДНК), мутациями и митофагией [22, 25].
Нарушение окислительно-восстановительной передачи сигналов вызывает различные модификации внутри макромолекул и мутации внутри мтДНК; однако вредные эффекты этих мутаций мтДНК до сих пор полностью не выяснены [26–28]. Эффект бутылочного горлышка, который объясняет генетические дрейфы и вариации в небольших популяциях, как в случае с мутациями мтДНК, может передавать небольшие вариации в зародышевых линиях, которые усиливаются на более поздних стадиях оогенеза [29, 30].В нескольких исследованиях сообщается, что мутации в мтДНК дрожжей приводят к сокращению продолжительности жизни при ингибировании митофагии [31, 32]. Уменьшение числа копий мтДНК было связано со старением и связанными с ним заболеваниями, включая сердечно-сосудистые заболевания (кардиомиопатия, атеросклероз), нейродегенеративные заболевания (болезнь Альцгеймера, болезнь Паркинсона), рак и преждевременное старение яичников у женщин [33, 34].
Митофагия – это защитный механизм для поддержания качества митохондрий, удаления мутированной мтДНК и обеспечения митохондриального гомеостаза [35].Более того, митохондриальная динамика поддерживается за счет частого деления и слияния митохондрий [36]. Окислительное повреждение митохондрий может вызвать нарушение деления с асимметричными мембранными потенциалами дочерних митохондрий, которые не могут эффективно слиться, что приводит к накоплению деформированных митохондриальных белков со сниженной аутофагической способностью [37]. Паликарас и др. показали, что митофагия необходима для долголетия у C. elegans в результате снижения передачи сигналов инсулина / IGF-1 или нарушения функции митохондрий [38].
Кроме того, потеря митохондриального биогенеза из-за дисбаланса митофагии и митохондриального деления / слияния и накопления митохондриального мусора приводит к старению сердца у мышей [39, 40].
Нарушение функции митохондрий отражает ответ митохондриального развернутого белка (UPR mt ) [41], который регулируется связью между митохондриальными и ядерными белками, где ядерное ремоделирование требуется для активации UPR mt [42].Когда внутри клеток индуцируется стресс, UPR mt активируется, чтобы способствовать восстановлению, но в случаях пролонгированного действия UPR mt , мутации могут быть индуцированы внутри мтДНК [42]. Эксперименты на C. elegans показали, что активация UPR mt и дисбаланс митонуклеарного ответа вызывают долголетие [43, 44].
Клеточное старение является результатом повреждения ядра, обычно связанного с высоким окислительным стрессом и накоплением АФК, остатков или неправильно свернутых белков.Врожденные иммунные медиаторы с секреторными фенотипами, ассоциированными со старением (SASP), включая цитокины, хемокины, факторы роста и протеазы, отвечают за очистку от мертвых или умирающих клеток дебриса, который может активировать проапоптотические пути передачи сигналов p53 и AKT [45–47]. В нескольких исследованиях удаление медиаторов воспаления и последующая передача сигналов вызывали обратное развитие клеточного старения, указывая на то, что воспаление может быть как причиной, так и следствием клеточного старения [48–50].
3.Патофизиология преэклампсии
Патофизиология преэклампсии, даже после десятилетий исследований, до конца не изучена. Преэклампсию можно охарактеризовать как раннее начало, составляющее менее 20% всех случаев, или как позднее начало, составляющее оставшиеся 80% [51]. Было предложено несколько гипотез для полного выяснения основных патологических механизмов [51–54]. Плацентарное происхождение гипотезы преэклампсии описывает неэффективную инвазию трофобластов и ремоделирование спиральных артерий матери, вызывающее «плацентарный синдром», впоследствии приводящее к преэклампсии и задержке роста плода [51, 54].
Более поздняя теория, предложенная Thilaganathan, предполагает, что аномальная сердечно-сосудистая функция вызывает аномальную плаценту, которая возникает при преэклампсии, а плацентарное происхождение преэклампсии справедливо только в случае раннего начала заболевания [52, 54]. Позднее начало преэклампсии может быть связано с основной сердечно-сосудистой дисфункцией матери, которая не может удовлетворить гемодинамические и метаболические потребности беременности, а также приводит к неблагоприятным послеродовым сердечно-сосудистым исходам у более чем 50% пациентов, возможно, из-за того, что преэклампсия и сердечно-сосудистые заболевания имеют сходные генетические факторы и факторы риска окружающей среды [52].
Подтверждая связь между плацентарной патофизиологией ранней ПЭ, Yung et al. изучили образцы плаценты от преждевременных, доношенных беременностей и беременностей во втором триместре и продемонстрировали, что при преэклампсии с ранним началом патология плаценты связана с активацией пути развернутого белкового ответа (UPR) и активацией стресса ER наряду с депрессией пути AKT, снижая клеточную активность. распространение [55]. Эти авторы продемонстрировали молекулярные различия между двумя фенотипами доношенной преэклампсии и преэклампсии [55].
Робертс и Хьюбел, среди прочих, предложили двухэтапную модель преэклампсии, которая позже была изменена на шесть стадий Redman et al. [53, 56]. Редман объясняет, что стадии 1 и 2 могут быть ранним явлением, таким как предубежденная толерантность матери к отцовской сперме или короткий промежуток времени между коитусом и зачатием, что приводит к плохой плацентации и влияет на здоровье и рост плода [53]. Стадия 3 начинается примерно на 8 неделе беременности, когда в неосложненных случаях трофобластические пробки, закрывающие спиральные артерии матери, отступают и начинается маточно-плацентарное кровообращение [53, 57].Однако при преэклампсии происходит преждевременное открытие трофобластических пробок с притоком артериальной крови, увеличивающим стресс внутри плаценты и приводящим к дефектной плаценте [53]. Стадия 4 модели Редмана характеризуется снижением факторов роста плаценты в случаях преэклампсии, что приводит к нарушению ремоделирования сосудов материнских спиральных артерий в более крупные сосуды с низким сопротивлением току крови трофобластом [53, 58, 59]. Кроме того, Redman также утверждает, что при увеличении плацентарного и эндотелиального повреждения клинические симптомы преэклампсии проявляются на стадиях 5 и 6 [53].
Развитие плаценты начинается с децидуальной реакции, вызываемой бластоцистой в материнском эндометрии, что в конечном итоге приводит к образованию базальной пластинки [60, 61]. Трофобласты дифференцируются на два типа: инвазивный вневорсинчатый цитотрофобласт (EVT) или ворсинчатый цитотрофобласт, который позже сливается с образованием многоядерного синцитиотрофобласта [61, 62]. Экстраворсинчатые цитотрофобласты ответственны за установление маточно-плацентарного кровообращения и регуляцию материнской врожденной иммунной системы [63, 64].При неосложненной беременности вневорсинчатые цитотрофобласты (EVT) вторгаются в спиральные артерии, вены и лимфатические сосуды эндометрия матери в течение первого триместра [65, 66]. Накопления EVT также локализовались в лимфатических узлах без каких-либо неопластических изменений, что указывает на регуляцию иммунных клеток трофобластами [65, 66].
Дефектная плацентация приводит к снижению ангиогенного фактора роста эндотелия сосудов (VEGF) и фактора роста плаценты (PLGF) и высвобождению вредных факторов плаценты, таких как растворимая fms-подобная тирозинкиназа 1 (sFIt1), в кровоток матери, вызывая генерализованный эндотелиальный дисфункция [56, 57].Циркулирующий sFlt1 в большом количестве у женщин с преэклампсией, что объясняется сосудистым сопротивлением и повышением артериального давления [67]. Недавние исследования у женщин с задержкой роста плода (FGR) без симптомов преэклампсии предоставили доказательства высокого отношения sFlt1 / PLGF [68, 69]. Протеинурия при преэклампсии также может быть связана с высокими уровнями плацентарных факторов, таких как sFlt1, ускоряющих гломерулярный эндотелиоз [70]. Измененная гемодинамика и снижение сосудистого кровотока приводят к стойким гипоксически-оксигенированным состояниям, что приводит к высокому окислительному стрессу в тканях плаценты [55, 71–74].Несмотря на то, что повышенный окислительный стресс проявляется в трофобластах при неосложненной беременности, длительный окислительный стресс подавляет активность трофобластов, ухудшая ситуацию с осложнениями беременности [75].
Синцитиотрофобласт – это самый внешний слой ворсинчатого трофобласта, находящийся в прямом контакте с материнской кровью, и синцитиальный дебрис в виде узлов или ядерных агрегатов может быть обнаружен в материнской циркуляции с увеличением срока беременности [76, 77]. Постоянный кровоток к синцитиотрофобласту вызывает быстрые изменения старения и требует активации аутофагии для их удаления при неосложненной беременности [8, 78, 79].Во время преэклампсии синцитиотрофобласт испытывает ускоренное старение с активацией апоптотического каскада, некротическим распадом с высвобождением некротического мусора и увеличением синцитиальных агрегатов [77, 80]. Было замечено, что синцитиотрофобласт секретирует ассоциированную со старением бета-галактозидазу (SA β -Gal) вместе с повышением проапоптотических ингибиторов р53 и CDK, что указывает на прекращение клеточного цикла и старение [81, 82].
Недавний обзор Кокса и Редмана описывает биохимический путь и механизм старения плацентарных клеток после окислительного стресса [8].Они подчеркивают, что раннее начало старения при преэклампсии может быть связано с чрезмерным накоплением ROS и стрессом окислительного / эндоплазматического ретикулума (ER), что приводит к активации пути mTORC (регулятор клеточного цикла) и продукции белков секреторного фенотипа, ассоциированного со старением (SASP), которые затем активирует путь циклооксигеназы и усиливает выработку провоспалительных цитокинов и хемокинов [8].
4. Клеточное старение при неблагоприятных исходах беременности
Трофобласты имитируют раковые клетки, проявляя инвазивность, чтобы поддерживать рост плода.Подобно опухолевым клеткам, трофобласты сохраняют свою длину теломер и уровень обратной транскриптазы теломеразы человека (hTERT) при неосложненной беременности [83, 84]. В течение первого триместра трофобласт испытывает низкое давление кислорода или физиологическое гипоксическое состояние, связанное с активацией HIF-1 α . Это состояние низкого напряжения кислорода отвечает за моделирование архитектуры ворсинок и поддержание клеточной целостности за счет сохранения длины теломер и активации ферментов теломеразы [85, 86].Это физиологическое состояние изменяется в конце первого триместра, когда плацента насыщается кислородом [87]. Длина теломер остается постоянной на протяжении нормальной беременности, но при определенных условиях, таких как ограничение роста плода и неконтролируемый диабет, длина теломер значительно сокращается [88, 89]. Изменения теломер могут быть связаны с повышенным окислительным стрессом, что приводит к повреждению ДНК и активации реакции повреждения (DDR) через путь p53 и способствует старению трофобласта [9, 84].В 2010 году Бирон-Шентал и др. были первыми, кто сообщил о доказательствах клеточного старения при преэклампсии и задержке роста плода. Они продемонстрировали, что при преэклампсии и беременностях с ЗВР теломеры значительно короче в трофобласте со сниженной экспрессией hTERT с повышенной частотой агрегатов теломер по сравнению с неосложненной беременностью [90]. Эти изменения плаценты отсутствовали на сроке беременности 37–41 недель, что указывает на преждевременное старение плаценты при этих осложнениях беременности [90].
Плацента стареет постепенно, и присутствие маркеров старения, таких как белки p21, p16, p53 и Rb, приближающие к этому термину, поддерживает гипотезу старения нормальной плаценты [91]. Недавно в исследовании Nuzzo et al. показаны изменения клеточного цикла с усиленной регуляцией циклина D1 (регулятор клеточного цикла) и PARP1 (экспрессируемого на повреждении ДНК и возрастных изменениях) с понижающей регуляцией JunB (гена супрессора старения) в мезенхимальных стромальных клетках плаценты (PMSC), экстрагированных из преэкламптической плаценты, при сравнении к нормальной плаценте [92].Кроме того, Sharp et al. обнаружили дисбаланс между передачей сигналов p53 (индуцирующий старение и проапоптотический ген) и MDM2 (супрессор p53) в белках плаценты в синцитиотрофобласте, но не в цитотрофобласте у пациентов с преэклампсией с ранним началом [93]. Наконец, Gao et al. сообщили о повышении регуляции передачи сигналов p53 и остановке клеточного цикла с активацией проапоптотических BAX и белков каспазы в эндотелиальных клетках пупочной вены человека (HUVEC), взятых у пациентов с преэклампсией, по сравнению с контрольной группой неосложненной беременности [94].
Активация путей DDR, мутации мтДНК и эндогенный стресс, такой как накопление ROS и редокс-сигналы, могут вызывать эпигенетические модификации. Эпигенетику можно определить как физиологические изменения, которые нельзя отнести к генетическому коду, а скорее такие модификации, как фосфорилирование, ацетилирование или метилирование ДНК или гистоновых белков в ядре [95]. Либо эти изменения могут быть адаптивной реакцией на постоянные стимулы, либо они могут быть вирулентными модификациями, ведущими к необратимым изменениям в половых клетках [96].Связь между эпигенетикой, старением и возрастными расстройствами была продемонстрирована в нескольких исследованиях. Ремоделирование хроматина может включать метилирование или деметилирование гистоновых остатков в определенных сайтах, что может вызывать эпигенетические изменения внутри клеток [95, 96]. Lowe et al. В ходе своих исследований эндотелиальных клеток, собранных из коронарной артерии 19-летнего мужчины, обсуждали, что клеточное старение можно точно оценить с помощью внутренних свойств клеток, известных как эпигенетические часы, на которые указывает специфическое метилирование ДНК или цитозин. метилирование CpG-островков, которое при определенных условиях может ускорять старение [97].Madrigano et al. В своем продольном исследовании среди пожилых людей показали, что специфичное для генов метилирование ДНК тесно связано со старением и возрастными расстройствами [98].
Были продемонстрированы эпигенетические изменения в ткани плаценты, включая паттерны метилирования ДНК, связывающую способность ДНК-связывающих белков или DBP (особенно в гене цитохрома p450), паттерны метилирования импринтированных областей в генах h29 / IGF2 и метилирование гистоновых белков внутри гормон роста человека в плацентарном хроматине [99].В недавнем исследовании Eddy et al., Модификации гистонов были очевидны в трофобласте плаценты BeWo при воздействии гипоксических условий с выраженным гипометилированием цитозина, эпигенетическим изменением, обычно очевидным при возрастных патологиях [100].
5. Изменения старения, связанные с митохондриальной дисфункцией, в плаценте
Плацента – это орган с высоким уровнем метаболизма, требующий устойчивой митохондриальной активности. Даже при нормальной функции митохондрий постоянные изменения во вневорсинчатом трофобласте (EVT) и ремоделирование сосудов приводят к увеличению продукции АТФ за счет окислительного фосфорилирования [101, 102].
Накопление АФК, таких как супероксид, оксиды азота и пероксинитрит, приводит к окислительному стрессу на ранних сроках беременности [101]. АФК представляют собой сигнальные молекулы, которые преобладают над апоптотическими, окислительно-восстановительными и воспалительными сигнальными путями соответственно [103, 104]. АФК могут генерироваться из ряда источников, включая митохондрии (mROS), НАДФН-оксидазы, ксантиноксидазу или фермент p450 [105, 106]. Активные формы кислорода (АФК) изменяют макромолекулы за счет окислительного повреждения белков, влияющих на функционирование генов, перекисного окисления липидов с усилением циркуляции полиненасыщенных жирных кислот и потери целостности клеточной мембраны [107–109].Повышенная регуляция АФК и их побочных продуктов, отсутствие клиренса и окислительно-восстановительная передача сигналов имеют прямые связи как с митохондриальным, так и с клеточным старением. В дополнение к этим изменениям окислительный стресс активирует путь митоген-активируемой протеинкиназы (MAPK) через стресс-активированную протеинкиназу / Jun N-концевую киназу (SAPK / JNK) или путь p38 в ответ на повреждение ДНК, что в дальнейшем приводит к прекращение клеточной пролиферации и клеточного старения [110].
Было показано, что в пределах плаценты нитрование белка и перекисное окисление липидов значительно выше в тканях, выделенных от пациентов с преэклампсией, по сравнению с неосложненной беременностью [111–113].Перекисное окисление липидов может быть ферментативным, катализируемым ферментами липоксигеназы, или неферментативным в присутствии свободных радикалов [114]. Неферментативное перекисное окисление липидов активируется с возрастом, и его продукты сильно выражаются при возрастных заболеваниях, таких как атеросклероз [115]. В 1998 г. Wang и Walsh описали, что перекисное окисление липидов плаценты было значительно выше при преэклампсии [111]. Они установили, что высокие уровни перекисного окисления липидов являются результатом увеличения митохондриальной массы при плохом сосудистом кровотоке для удовлетворения энергетических потребностей при преэклампсии [111].
Различные систематические обзоры указывают на повышенные уровни окисления липидов в преэклампсической сыворотке и плазме матери, что обычно связано с нарушением антиоксидантной защиты по сравнению с неосложненной беременностью [116, 117].
Низкая васкуляризация плаценты приводит к уменьшению размера, количества и активности митохондрий [118, 119]. Недавнее исследование Venkata et al. С использованием модели преэклампсии с пониженным давлением перфузии матки (RUPP) у крыс показало значительное снижение митохондриального дыхания, особенно на стадии 3, и увеличение выработки перекиси водорода по сравнению с контрольными крысами [118].
Передача сигналов оксида азота регулирует клеточные процессы, такие как апоптоз, дифференцировка и деление [120]. На вневорсинчатую активность трофобластов, такую как миграция и инвазия, могут влиять два подтипа оксидов азота, eNOS (эндотелиальная синтаза оксида азота) и iNOS (индуцибельная синтаза оксида азота) [120]. Нитрование белков может либо не иметь эффекта, либо демонстрировать потерю / усиление функциональности. В плаценте пероксинитрит может изменять реактивность сосудов и маточно-плацентарное кровообращение при таких осложнениях беременности, как преэклампсия [91, 121].Повышение активности NOS и накопление пероксинитрита при преэклампсии может привести к подавлению митохондриальной активности за счет ингибирования цепи переноса электронов и нитрования митохондриальных белков и антиоксидантов, таких как митохондриальная супероксиддисмутаза (MnSOD), наряду с активацией трофобластного апоптоза [122].
Как показано в, старение обычно связано с митохондриальной дисфункцией как прямым следствием потери митохондриальной динамики и увеличения митохондриального повреждения [122, 123].Митохондрии подвергаются непрерывному делению и слиянию для поддержания митохондриальной динамики, отказ которой может привести к накоплению митохондриального мусора и ухудшению функционирования митохондрий [122, 123]. Считается, что митохондриальная динамика изменяется при преэклампсии с измененной экспрессией генов митохондриальных регуляторов аутофагии, таких как OPA1, SIRT3 и MNF2 / 1, но были проведены ограниченные исследования для полного понимания процесса передачи сигналов [124, 125]. Недавно Ausman et al. сообщили, что динамика митохондрий при преэклампсии склонна к делению митохондрий с повышенным фосфорилированием гена DERP1 в митохондриях, выделенных из преэклампсической плаценты [126].Эти изменения сопровождались накоплением церамидов, которые активировали BOK, проапоптотический белок в преэкламптических тканях плаценты по сравнению с нормальной плацентой, что указывает на усиление трофобластной аутофагии при преэклампсии и ЗВУР [126].
Антиоксиданты вырабатываются клетками для нейтрализации продуктов АФК, превращая их в кислород и перекись водорода, которая затем расщепляется с образованием воды. Антиоксиданты также считаются средствами против старения и могут быть разделены на подтипы: ферментные, такие как супероксиддисмутазы (SOD), каталазы и пероксидазы, или неферментативные, такие как витамины (A, C и E), билирубин и мочевая кислота [127, 128 ].Окислительный стресс возникает, когда существует дисбаланс между побочными продуктами АФК и продуктами, вырабатываемыми антиоксидантами [128, 129]. Все основные антиоксиданты локализуются в плаценте для снижения окислительного стресса, и их активность зависит от степени стресса, испытываемого клетками [71]. При преэклампсии и ЗВУР антиоксидантная активность ослаблена по сравнению с неосложненной беременностью, как показано в [127].
6. Маркеры старения при неблагоприятных исходах беременности
Основной акушерской проблемой было определение биомаркеров для выявления таких осложнений беременности, как преэклампсия и ЗВУР, в жидкостях организма матери.Различные маркеры митохондриальной дисфункции и окислительного стресса были исследованы как ранние биомаркеры нарушений беременности, как показано на рис. В 2012 году Qiu et al. были первыми, кто сообщил о повышенных уровнях мтДНК в материнской периферической крови при преэклампсии, что указывает на высокий окислительный стресс и митохондриальную дисфункцию [132]. Недавнее исследование методом случай-контроль, проведенное Williamson, McCarthy и Kenny, обнаружило повышенное количество копий мтДНК в материнской плазме на 15-20 неделе беременности в случаях преэклампсии по сравнению с таковыми в контрольной группе при неосложненной беременности [133, 134].Кроме того, это исследование также продемонстрировало значительное снижение уровня антиоксидантной митохондриальной супероксиддисмутазы (mSOD) на 15 неделе беременности у женщин, у которых позже развилась преэклампсия, таким образом подтверждая митохондриальную дисфункцию как патофизиологическое событие преэклампсии [134]. В другом аналогичном исследовании Marschalek et al. показали аналогичные результаты с повышенным числом копий мтДНК в материнской сыворотке, обнаруживаемым при преэклампсии с ранним началом [135].
Таблица 1
Маркеры старения, связанные со старением плаценты при неблагоприятных исходах беременности.
| Материнская плазма / сыворотка | (1) Митохондриальная дисфункция (2) Воспалительный маркер (сигнальный путь IL33 / ST2) | ↑ Число копий мтДНК ↑ sST2 уровень |
| Трофобластные клеточные линии | (1) Регуляторы клеточного цикла (2) miRNA / lncRNA (3) Ответ на повреждение ДНК (4) Регуляторы старения (5) Эпигенетические изменения | ↑ Cyclin D1 -376 ↑ PARP1 ↑ p53 ↓ JunB ↓ MDM2 ↑ Гипометилирование цитозина |
| Плацента | (1) Реакция на повреждение ДНК (2) Регуляторы клеточного цикла (3) Митохондриальная дисфункция | ↑ p53 ↓ hTERT ↑ Теломерные агрегаты ↑ BAX ↑ Перекисная активность липидов. ↑ Синтез пероксинитрита ↑ Фосфорилированный ген DERP1 |
Помимо митохондриальной дисфункции, воспаление и медиаторы воспаления проявляются в преждевременном старении плаценты.Некоторые ассоциированные со старением воспалительные маркеры, такие как секреторные фенотипы, ассоциированные со старением (SASP), повышены при преэклампсии [136].
Kupferminc et al. показали, что TNF- α значительно повышен в околоплодных водах и материнской плазме при тяжелой преэклампсии [137]. sST2 (растворимый ST2) является членом семейства интерлейкинов-1, в большом количестве экспрессируется в эндотелиальных клетках и обычно связан с возрастными нарушениями, такими как сердечные заболевания [138]. В случае повышенной гибели клеток и некротической передачи сигналов путь IL33 / STL2 запускается активацией Toll-Like Receptor-1 (TLR1), что приводит к усилению регуляции притока цитокинов и хемокинов [139].Недавнее лонгитюдное исследование Romero et al. сообщили о значительном повышении уровня sST2 в материнской плазме у пациентов из группы риска почти за 6 недель до развития преэклампсии [140].
МикроРНК (miRNA) и длинные некодирующие РНК (lncRNA) являются некодирующими РНК, которые обладают потенциалом для регуляции генов [141]. miRNA доступны в жидкостях организма и в настоящее время регулярно исследуются в качестве биомаркеров и перспективных терапевтических средств. В матке miRNA контролируются стероидными гормонами и отвечают за эффективную плаценту.Недавняя работа Tan et al. заявили, что в неблагоприятных условиях плаценты, таких как преэклампсия, длинная некодирующая РНК, lncRNA DLX6-AS1, сверхэкспрессируется в линиях трофобластных клеток, что приводит к усилению регуляции mir-376c, который отвечает за остановку клеточного цикла [142].
7. Возможные терапевтические средства и перспективы развития неблагоприятных исходов беременности
Старение – это однонаправленный процесс, который нельзя обратить вспять; однако исследования, направленные на снижение окислительного стресса за счет восстановления митохондриальной пригодности, могут быть потенциальной терапией неблагоприятных исходов беременности [143].Пригодность митохондрий признана ключевым регулятором развития клеточного цикла и метаболизма с митохондриальными взаимодействиями с другими органеллами, включая ядро и эндоплазматический ретикулум (ЭР), обеспечивая гомеостаз клеточной динамики и жизнеспособности. При осложнениях беременности хронический окислительный стресс приводит к дисфункции митохондрий, что приводит к потере стабильности митохондриальной передачи сигналов [102]. Антиоксидантные добавки, такие как витамины C и E, принимаемые во время беременности, не продемонстрировали каких-либо значительных эффектов в снижении окислительного стресса.
Однако продолжающиеся исследования более эффективных антиоксидантов пролили свет на несколько цитопротективных агентов, нацеленных на митохондрии.
Недавнее исследование продемонстрировало, что митохондрии, нацеленные на антиоксидант, MitoTEMPO, обладают цитопротектором против гибели клеток, вызванной АФК [134]. Когда клетки HUVEC были предварительно обработаны MitoTEMPO перед воздействием 3% плазмы беременных с преэклампсией, это привело к значительному снижению выработки клеточного супероксида, нормализации функционирования митохондрий и снижению воспалительного притока [134].Недавно другое исследование, проведенное Nuzzo et al. демонстрирует, что у беременных крыс, нацеленных на митохондриальный антиоксидант MitoQ, наблюдается нормализованный объем плаценты и устранена задержка роста плода в условиях гипоксии [144]. Более того, они обсудили, что MitoQ обладает потенциалом регулировать клеточный цикл посредством пути передачи сигналов пролиферации MAPK [144].
Наконец, эрготионеин – водорастворимая аминокислота, которая, как было показано, обладает цитопротекторным действием. Эрготионеин в первую очередь нацелен на митохондрии и может улавливать АФК, индуцировать клеточную пролиферацию и репарацию через активированные антиоксидантные пути [145].Множество преимуществ антиоксидантов, направленных и нормализующих функционирование и динамику митохондрий, могут стать потенциальными пренатальными терапевтическими средствами для лечения неблагоприятных исходов беременности [145].
8. Заключение
Старение полезно для многоклеточных организмов, особенно для устранения мутаций и предотвращения рака. Однако при наличии стойкого нежелательного стресса этот процесс может неестественно ускориться и привести к серьезным осложнениям для здоровья. При неблагоприятных исходах беременности, таких как преэклампсия и ограничение роста плода, плацентарная недостаточность сопровождается аберрантной сигнализацией преждевременного старения плаценты и апоптоза.Вкратце, в этом обзоре освещены современные знания о роли митохондриальной дисфункции плаценты, клеточного старения и оси старения плаценты в неблагоприятных исходах беременности.
Дальнейшие исследования должны быть сосредоточены на углублении нашего понимания преждевременного старения плаценты как патофизиологии нарушений беременности и изучении новых способов улучшения результатов, таких как преэклампсия и ограничение роста плода.
Выражение признательности
Этот проект финансируется исследовательской и инновационной программой Европейского Союза Horizon 2020 в рамках сети инновационного обучения действий Марии Склодовской-Кюри (h3020-MSCA-ITN 2017), грант No.765274, аббревиатура iPLACENTA (http://www.iplacenta.eu).
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Вклад авторов
Катал Маккарти и Фергус П. Маккарти внесли одинаковый вклад.
Ссылки
1. Транквилли А. Л., Деккер Г., Маги Л. и др. Классификация, диагностика и лечение гипертонических расстройств во время беременности: пересмотренное заявление ISSHP. Беременность и гипертония: Международный журнал женского сердечно-сосудистого здоровья .2014. 4 (2): 97–104. DOI: 10.1016 / j.preghy.2014.02.001. [PubMed] [CrossRef] [Google Scholar] 3. Дулей Л. Глобальное влияние преэклампсии и эклампсии. Семинары по перинатологии . 2009. 33 (3): 130–137. DOI: 10.1053 / j.semperi.2009.02.010. [PubMed] [CrossRef] [Google Scholar] 4. Чадда В., Виеро С., Хуппертц Б., Кингдом Дж. Биология развития плаценты и истоки плацентарной недостаточности. Семинары по медицине плода и новорожденного . 2004. 9 (5): 357–369. DOI: 10.1016 / j.siny.2004.03.006. [PubMed] [CrossRef] [Google Scholar] 5. Маккарти Ф. П., Дрюло С., Инглиш Ф. А. и др. Доказательства участия рецептора, активируемого пролифератором пероксисом- γ , в патогенезе преэклампсии. Гипертония . 2011. 58 (5): 882–887. DOI: 10.1161 / HYPERTENSIONAHA.111.179440. [PubMed] [CrossRef] [Google Scholar] 6. Куйот Г. К., Хиона А., Пью Т. Д. и др. Мутации митохондриальной ДНК, окислительный стресс и апоптоз при старении млекопитающих. Наука . 2005. 309 (5733): 481–484.DOI: 10.1126 / science.1112125. [PubMed] [CrossRef] [Google Scholar] 7. Редман К. В. Г., Сарджент И. Л. Плацентарный стресс и преэклампсия: пересмотренный взгляд. Плацента . 2009; 30: 38–42. DOI: 10.1016 / j.placenta.2008.11.021. [PubMed] [CrossRef] [Google Scholar] 8. Кокс Л. С., Редман С. Роль клеточного старения в старении плаценты. Плацента . 2017; 52: 139–145. DOI: 10.1016 / j.placenta.2017.01.116. [PubMed] [CrossRef] [Google Scholar] 9. Циндрова-Дэвис Т., Фогарти Н.М., Джонс К. Дж. П., Кингдом Дж., Бертон Дж. Дж. Доказательства старения, вызванного окислительным стрессом, в зрелой, постзрелой и патологической плаценте человека. Плацента . 2018; 68: 15–22. DOI: 10.1016 / j.placenta.2018.06.307. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 10. Дэви П., Нагата М., Буллард П., Фогельсон Н. С., Оллсопп Р. Ограничение роста плода связано с ускоренным укорочением теломер и повышенной экспрессией маркеров клеточного старения в плаценте. Плацента .2009. 30 (6): 539–542. DOI: 10.1016 / j.placenta.2009.03.005. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 12. Чжу Ю., Лю X., Дин X., Ван Ф., Гэн X. Теломеры и их роль в путях старения: укорочение теломер, старение клеток и дисфункция митохондрий. Биогеронтология . 2019; 20 (1): 1–16. DOI: 10.1007 / s10522-018-9769-1. [PubMed] [CrossRef] [Google Scholar] 14. О’Рейли М., Тайхманн С.А., Родс Д. Теломеразы. Современные мнения в структурной биологии . 1999. 9 (1): 56–65.DOI: 10.1016 / S0959-440X (99) 80008-6. [PubMed] [CrossRef] [Google Scholar] 15. Бернадотт А., Михельсон В. М., Спивак И. М. Маркеры клеточного старения. Укорочение теломер как маркер клеточного старения. Старение . 2016; 8 (1): 3–11. DOI: 10.18632 / старение.100871. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 16. Глоскер Г., Лингнер Дж. Когда теломераза вызывает потерю теломер. Клетка развития . 2018; 44 (3): 281–283. DOI: 10.1016 / j.devcel.2018.01.011. [PubMed] [CrossRef] [Google Scholar] 17.Маргалеф П., Коцантис П., Борел В., Беллелли Р., Паньер С., Бултон С. Дж. Стабилизация вилок обратной репликации теломеразой приводит к теломерной катастрофе. Ячейка . 2018; 172 (3): 439–453.e14. DOI: 10.1016 / j.cell.2017.11.047. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 18. Шэй Дж. У., Райт У. Э. Хейфлик, его предел и клеточное старение. Nature Reviews Молекулярная клеточная биология . 2000. 1 (1): 72–76. DOI: 10,1038 / 35036093. [PubMed] [CrossRef] [Google Scholar] 19. Джорджио М., Trinei M., Migliaccio E., Pelicci P. G. Перекись водорода: побочный продукт метаболизма или общий медиатор сигналов старения? Nature Reviews Молекулярная клеточная биология . 2007. 8 (9): 722–728. DOI: 10,1038 / NRM2240. [PubMed] [CrossRef] [Google Scholar] 21. Гладышев В. Н. Свободнорадикальная теория старения мертва. Да здравствует теория ущерба! Антиоксиданты и редокс-сигналы . 2014. 20 (4): 727–731. DOI: 10.1089 / ars.2013.5228. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 23. Бенглер К., Козиол М., Майр М., Шульц Р., Рорбах С. Митохондрии и старение: роль в сердце, скелетных мышцах и жировой ткани. Журнал кахексии, саркопении и мышц . 2017; 8 (3): 349–369. DOI: 10.1002 / jcsm.12178. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 24. Леназ Г. Роль митохондрий в окислительном стрессе и старении. Biochimica et Biophysica Acta (BBA) – Биоэнергетика . 1998. 1366 (1-2): 53–67. DOI: 10.1016 / S0005-2728 (98) 00120-0. [PubMed] [CrossRef] [Google Scholar] 25.Трифунович А., Вреденберг А., Фалькенберг М. и др. Преждевременное старение мышей, экспрессирующих дефектную митохондриальную ДНК-полимеразу. Природа . 2004. 429 (6990): 417–423. DOI: 10,1038 / природа02517. [PubMed] [CrossRef] [Google Scholar] 26. Михед Ю., Дайбер А., Стивен С. Окислительный стресс митохондрий, повреждение митохондриальной ДНК и их роль в возрастной сосудистой дисфункции. Международный журнал молекулярных наук . 2015; 16 (7): 15918–15953. DOI: 10.3390 / ijms160715918. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 27.Стюарт Дж. Б., Фрейер К., Элсон Дж. Л., Ларссон Н. Г. Очищающий отбор мтДНК и его значение для понимания эволюции и митохондриальных заболеваний. Nature Reviews Genetics . 2008. 9 (9): 657–662. DOI: 10,1038 / NRG2396. [PubMed] [CrossRef] [Google Scholar] 28. Норддал Г. Л., Пронк К. Дж., Валестедт М. и др. Накопление мутаций митохондриальной ДНК приводит к фенотипам преждевременного гематопоэтического старения, отличным от физиологического старения стволовых клеток. Стволовые клетки . 2011. 8 (5): 499–510.DOI: 10.1016 / j.stem.2011.03.009. [PubMed] [CrossRef] [Google Scholar] 30. Абель С., Абель цур Виш П., Дэвис Б. М., Уолдор М. К. Анализ узких мест в экспериментальных моделях инфекции. Патогены PLoS . 2015; 11 (6, статья e1004823) DOI: 10.1371 / journal.ppat.1004823. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 31. Курихара Ю., Канки Т., Аоки Ю. и др. Митофагия играет важную роль в снижении митохондриальной продукции активных форм кислорода и мутации митохондриальной ДНК за счет поддержания количества и качества митохондрий в дрожжах. Журнал биологической химии . 2012. 287 (5): 3265–3272. DOI: 10.1074 / jbc.M111.280156. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 32. Ким И., Родригес-Энрикес С., Лемастерс Дж. Дж. Избирательная деградация митохондрий митофагией. Архив биохимии и биофизики . 2007. 462 (2): 245–253. DOI: 10.1016 / j.abb.2007.03.034. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 33. Татоне С., Амикарелли Ф., Карбон М. С. и др. Клеточные и молекулярные аспекты старения фолликулов яичников. Обновление репродукции человека . 2008. 14 (2): 131–142. DOI: 10.1093 / humupd / dmm048. [PubMed] [CrossRef] [Google Scholar] 34. Лейн Р. К., Хилсабек Т., Ри С. Л. Роль митохондриальной дисфункции в возрастных заболеваниях. Biochimica et Biophysica Acta (BBA) – Биоэнергетика . 2015; 1847 (11): 1387–1400. DOI: 10.1016 / j.bbabio.2015.05.021. [PubMed] [CrossRef] [Google Scholar] 35. Диот А., Мортен К., Поултон Дж. Митофагия играет центральную роль в старении митохондрий. Геном млекопитающих .2016; 27 (7-8): 381–395. DOI: 10.1007 / s00335-016-9651-х. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 36. Тилокани Л., Нагашима С., Паупе В., Прудент Дж. Митохондриальная динамика: обзор молекулярных механизмов. Очерки биохимии . 2018; 62 (3): 341–360. DOI: 10.1042 / EBC20170104. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 37. Твиг Г., Элорза А., Молина А. Дж. А. и др. Деление и избирательное слияние управляют сегрегацией и удалением митохондрий посредством аутофагии. Журнал EMBO .2008. 27 (2): 433–446. DOI: 10.1038 / sj.emboj.7601963. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 38. Паликарас К., Лионаки Э., Тавернаракис Н. Координация митофагии и митохондриального биогенеза во время старения у C. elegans . Природа . 2015; 521 (7553): 525–528. DOI: 10,1038 / природа14300. [PubMed] [CrossRef] [Google Scholar] 39. Хосино А., Мита Ю., Окава Ю. и др. Цитозольный p53 ингибирует паркин-опосредованную митофагию и способствует митохондриальной дисфункции в сердце мыши. Природные коммуникации . 2013; 4 (1, статья 2308) DOI: 10.1038 / ncomms3308. [PubMed] [CrossRef] [Google Scholar] 40. Сонг М., Михара К., Чен Ю., Скоррано Л., Дорн Г. В., II. Факторы деления и слияния митохондрий взаимно регулируют митофагический отбор в сердцах мышей и культивируемых фибробластах. Метаболизм клеток . 2015. 21 (2): 273–286. DOI: 10.1016 / j.cmet.2014.12.011. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 41. Джовайсаите В., Ауверкс Дж. Митохондриальный ответ развернутого белка – синхронизирующие геномы. Текущее мнение в области клеточной биологии . 2015; 33: 74–81. DOI: 10.1016 / j.ceb.2014.12.003. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 42. Houtkooper R.H., Mouchiroud L., Ryu D., et al. Дисбаланс митонуклеарных белков как консервативный механизм долголетия. Природа . 2013. 497 (7450): 451–457. DOI: 10,1038 / природа12188. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 43. Урано Ф., Калфон М., Йонеда Т. и др. Путь выживания для Caenorhabditis elegans с блокированным ответом на развернутый белок. Журнал клеточной биологии . 2002. 158 (4): 639–646. DOI: 10.1083 / jcb.200203086. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 44. Вольф С., Диллин А. Старение: полезное недопонимание. Природа . 2013. 497 (7450): 442–443. DOI: 10.1038 / 497442a. [PubMed] [CrossRef] [Google Scholar] 45. Ликастро Ф., Кандоре Г., Лио Д. и др. Врожденный иммунитет и воспаление при старении: ключ к пониманию возрастных заболеваний. Иммунитет и старение . 2005; 2 (1): с. 8. doi: 10.1186 / 1742-4933-2-8. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 46. Павелец Г., Голдек Д., Дерхованесян Э. Воспаление, старение и хронические заболевания. Текущее мнение в иммунологии . 2014; 29: 23–28. DOI: 10.1016 / j.coi.2014.03.007. [PubMed] [CrossRef] [Google Scholar] 47. Лоайза Н., Демария М. Клеточное старение и развитие опухолей: является ли старение ключом? Biochimica et Biophysica Acta (BBA) – Обзоры рака . 2016; 1865 (2): 155–167. DOI: 10.1016 / j.bbcan.2016.01.007.[PubMed] [CrossRef] [Google Scholar] 48. Пойнтер М. Э., Дэйнес Р. А. Активация рецептора α , активируемого пролифератором пероксисом, модулирует клеточный окислительно-восстановительный статус, подавляет передачу сигналов ядерного фактора κ B и снижает продукцию воспалительных цитокинов при старении. Журнал биологической химии . 1998. 273 (49): 32833–32841. DOI: 10.1074 / jbc.273.49.32833. [PubMed] [CrossRef] [Google Scholar] 49. Фройнд А., Орджало А. В., Деспрез П. Ю., Кампизи Дж. Воспалительные сети во время клеточного старения: причины и последствия. Тенденции в молекулярной медицине . 2010. 16 (5): 238–246. DOI: 10.1016 / j.molmed.2010.03.003. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 50. Монтесино-Родригес Э., Берент-Маоз Б., Доршкинд К. Причины, последствия и обращение старения иммунной системы. Журнал клинических исследований . 2013. 123 (3): 958–965. DOI: 10,1172 / JCI64096. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 51. Гуппертц Б. Плацентарное происхождение преэклампсии. Гипертония .2008. 51 (4): 970–975. DOI: 10.1161 / HYPERTENSIONAHA.107.107607. [PubMed] [CrossRef] [Google Scholar] 52. Тилаганатан Б. Преэклампсия – это прежде всего плацентарное заболевание. BJOG: Международный журнал акушерства и гинекологии . 2017; 124 (11): 1763–1763. DOI: 10.1111 / 1471-0528.14616. [PubMed] [CrossRef] [Google Scholar] 53. Редман К. В. Г. Шесть стадий преэклампсии. Беременность и гипертония: Международный журнал женского сердечно-сосудистого здоровья . 2014; 4 (3): с. 246.DOI: 10.1016 / j.preghy.2014.04.020. [PubMed] [CrossRef] [Google Scholar] 54. Тилаганатан Б. Плацентарные синдромы: вникаем в суть вопроса. Ультразвук в акушерстве и гинекологии . 2017; 49 (1): 7–9. DOI: 10.1002 / uog.17378. [PubMed] [CrossRef] [Google Scholar] 55. Юнг Х. В., Аткинсон Д., Кэмпион-Смит Т., Оловссон М., Чарнок-Джонс Д. С., Бертон Г. Дж. Дифференциальная активация путей ответа на развернутый плацентарный белок подразумевает неоднородность причин преэклампсии с ранним и поздним началом. Журнал патологии . 2014. 234 (2): 262–276. DOI: 10.1002 / путь.4394. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 57. Томимацу Т., Мимура К., Эндо М., Кумасава К., Кимура Т. Патофизиология преэклампсии: ангиогенный дисбаланс и длительная системная сосудистая дисфункция. Исследования гипертонии . 2017; 40 (4): 305–310. DOI: 10,1038 / ч. 2016,152. [PubMed] [CrossRef] [Google Scholar] 58. Рейстер Ф., Фрэнк Х. Г., Кингдом Дж. С. П. и др. Апоптоз, индуцированный макрофагами, ограничивает эндоваскулярную инвазию трофобластов в стенку матки у женщин с преэклампсией. Лабораторные исследования . 2001. 81 (8): 1143–1152. DOI: 10.1038 / labinvest.3780326. [PubMed] [CrossRef] [Google Scholar]60. Пански Б. Глава 41, Физиология плаценты. Обзор медицинской эмбиологии . 1982.
61. Лоу Дж. С., Андерсон П. Г. Глава 17 – женская репродуктивная система. В: Лоу Дж. С., Андерсон П. Г., редакторы. Гистология человека Стивенса и Лоу (четвертое издание) Филадельфия: Мосби; 2015. С. 337–362. [Google Scholar] 62. Таррад А., Лай Куэн Р., Малассине А. и др. Характеристика ворсинчатых и вневорсинчатых трофобластов человека, выделенных из плаценты первого триместра. Лабораторные исследования . 2001. 81 (9): 1199–1211. DOI: 10.1038 / labinvest.3780334. [PubMed] [CrossRef] [Google Scholar] 63. Бертон Г. Дж., Фоуден А. Л. Плацента: многогранный преходящий орган. Философские труды Королевского общества B: Биологические науки . 2015; 370 (1663, статья 20140066) doi: 10.1098 / rstb.2014.0066. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 64.Бертон Г. Дж., Жонье Э. Что такое плацента? Американский журнал акушерства и гинекологии . 2015; 213 (4): S6.e1 – S6.e4. DOI: 10.1016 / j.ajog.2015.07.050. [PubMed] [CrossRef] [Google Scholar] 65. Гольдман-Воль Д., Ягель С. Регулирование инвазии трофобластов: от нормальной имплантации до преэклампсии. Молекулярная и клеточная эндокринология . 2002. 187 (1-2): 233–238. DOI: 10.1016 / S0303-7207 (01) 00687-6. [PubMed] [CrossRef] [Google Scholar] 66. Виндспергер К., Декан С., Пилс С. и др.Инвазия вневорсинчатого трофобласта как в венозные, так и в лимфатические сосуды изменяется при идиопатических, рецидивирующих, самопроизвольных абортах. Репродукция человека . 2017; 32 (6): 1208–1217. DOI: 10.1093 / humrep / dex058. [PubMed] [CrossRef] [Google Scholar] 67. Кога К., Осуга Ю., Ёшино О. и др. Повышенные уровни сывороточного растворимого рецептора 1 фактора роста эндотелия сосудов (sVEGFR-1) у женщин с преэклампсией. Журнал клинической эндокринологии и метаболизма . 2003. 88 (5): 2348–2351.DOI: 10.1210 / jc.2002-021942. [PubMed] [CrossRef] [Google Scholar] 68. Шинохара С., Учида Ю., Касаи М., Сунами Р. Связь между соотношением высокой растворимости fms-подобной тирозинкиназы-1 и фактора роста плаценты и неблагоприятными исходами у бессимптомных женщин с ранним началом задержки роста плода. Гипертония при беременности . 2017; 36 (3): 269–275. DOI: 10.1080 / 10641955.2017.1334800. [PubMed] [CrossRef] [Google Scholar] 69. Эррайс И., Кесада М. С., Родригес-Кальво Х., Гомес-Монтес Э., Вильялайн К., Галиндо А. Продольное изменение соотношения sFlt-1 / PlGF при одноплодной беременности с задержкой роста плода на раннем этапе. Ультразвук в акушерстве и гинекологии . 2018; 52 (5): 631–638. DOI: 10.1002 / uog.18894. [PubMed] [CrossRef] [Google Scholar] 70. Крайчи И. М., Вагнер С. Дж., Вайсгербер Т. Л., Гранде Дж. П., Гарович В. Д. Достижения в патофизиологии преэклампсии и связанного с ней повреждения подоцитов. Международный центр почки . 2014. 86 (2): 275–285. DOI: 10.1038 / ki.2014.17. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 71.Мятт Л., Цуй Х. Окислительный стресс в плаценте. Гистохимия и клеточная биология . 2004. 122 (4): 369–382. DOI: 10.1007 / s00418-004-0677-х. [PubMed] [CrossRef] [Google Scholar] 72. Редман К. В. Г., Сарджент И. Л. Плацентарный мусор, оксидативный стресс и преэклампсия. Плацента . 2000. 21 (7): 597–602. DOI: 10.1053 / plac.2000.0560. [PubMed] [CrossRef] [Google Scholar] 73. Генбацев О., Чжоу Ю., Ладлоу Дж. У., Фишер С. Дж. Регулирование развития плаценты человека с помощью напряжения кислорода. Наука .1997. 277 (5332): 1669–1672. DOI: 10.1126 / science.277.5332.1669. [PubMed] [CrossRef] [Google Scholar] 74. Дамски К. Х., Фитцджеральд М. Л., Фишер С. Дж. Модели распределения компонентов внеклеточного матрикса и рецепторов адгезии сложным образом модулируются во время дифференцировки цитотрофобластов в первом триместре по инвазивному пути in vivo. Журнал клинических исследований . 1992. 89 (1): 210–222. DOI: 10,1172 / JCI115565. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 75. Шутс М.Х., Гордийн С. Дж., Шерджон С. А., ван Гур Х., Хиллебрандс Дж. Л. Окислительный стресс при патологии плаценты. Плацента . 2018; 69: 153–161. DOI: 10.1016 / j.placenta.2018.03.003. [PubMed] [CrossRef] [Google Scholar] 76. Гуллер С. Роль синцития в плацентарных осложнениях преэклампсии. Исследование тромбоза . 2009. 124 (4): 389–392. DOI: 10.1016 / j.thromres.2009.05.016. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 77. Роланд С. С., Ху Дж., Рен С. Э. и др. Морфологические изменения синцития плаценты и их значение для патогенеза преэклампсии. Клеточные и молекулярные науки о жизни . 2016; 73 (2): 365–376. DOI: 10.1007 / s00018-015-2069-х. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 78. Coleman S.J., Gerza L., Jones C.J.P, Sibley C.P., Aplin J.D., Heazell A.E.P. Синцитиальные ядерные агрегаты в нормальной плаценте показывают повышенную ядерную конденсацию, но апоптоз и перераспределение цитоскелета встречаются редко. Плацента . 2013. 34 (5): 449–455. DOI: 10.1016 / j.placenta.2013.02.007. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 79.Чен С. П., Ван К. Г., Чен С. Ю., Ю К., Чуанг Х. С., Чен Х. Измененная экспрессия плацентарного синцитина и его рецептора ASCT2 при развитии плаценты и преэклампсии. BJOG: Международный журнал акушерства и гинекологии . 2006. 113 (2): 152–158. DOI: 10.1111 / j.1471-0528.2005.00843.x. [PubMed] [CrossRef] [Google Scholar] 80. Сома Х., Йошида К., Мукаида Т., Табучи Ю. Морфологические изменения гипертонической плаценты. Вклад в гинекологию и акушерство . 1982; 9: 58–75.DOI: 10,1159 / 000406845. [PubMed] [CrossRef] [Google Scholar] 81. Роберж С., Николаидес К., Демерс С., Хьетт Дж., Шайе Н., Буджолд Э. Роль дозы аспирина в профилактике преэклампсии и задержки роста плода: систематический обзор и метаанализ. Американский журнал акушерства и гинекологии . 2017; 216 (2): 110–120.e6. DOI: 10.1016 / j.ajog.2016.09.076. [PubMed] [CrossRef] [Google Scholar] 82. Шарп А. Н., Хизелл А. Э. П., Бачик Д. и др. Преэклампсия связана с изменениями пути p53 в ворсинчатом трофобласте. PLoS One . 2014; 9 (1, статья e87621) doi: 10.1371 / journal.pone.0087621. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 83. Хэллоуз С. Э., Рено Т. Р. Х., Беттс Д. Х. Краткое и краткое изложение: роль теломер в зародышевом происхождении болезней взрослых. Журнал беременности . 2012; 2012: 8. doi: 10.1155 / 2012 / 638476.638476 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 84. Бирон-Шенталь Т., Садех-Местечкин Д., Амиэль А. Гомеостаз теломер в плаценте ЗВУР – обзор. Плацента . 2016; 39: 21–23. DOI: 10.1016 / j.placenta.2015.11.006. [PubMed] [CrossRef] [Google Scholar] 85. Иетта Ф., Ву Ю., Винтер Дж. И др. Динамическая регуляция HIF1A во время развития плаценты человека. Биология репродукции . 2006. 75 (1): 112–121. DOI: 10.1095 / биолрепрод.106.051557. [PubMed] [CrossRef] [Google Scholar] 86. Ниши Х., Накада Т., Кио С., Иноуэ М., Шей Дж. У., Исака К. Гипоксия-индуцируемый фактор 1 опосредует активацию теломеразы (hTERT) Молекулярная и клеточная биология .2004. 24 (13): 6076–6083. DOI: 10.1128 / MCB.24.13.6076-6083.2004. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 87. Вриенс К., Цамоу М., Мадхлум Н., Гизелаерс В., Наврот Т. С. Сеть, регулирующая плацентарную гипоксию в зависимости от массы тела при рождении и весового индекса: когортное исследование ENVIRONAGE Birth. Журнал трансляционной медицины . 2018; 16 (1): с. 2. DOI: 10.1186 / s12967-017-1375-5. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 88. Бирон-Шенталь Т., Сукеник-Галеви Р., Набоани Х., Либерман М., Кац Р., Амиэль А. Теломеры короче в плаценте от беременностей с неконтролируемым диабетом. Плацента . 2015; 36 (2): 199–203. DOI: 10.1016 / j.placenta.2014.11.011. [PubMed] [CrossRef] [Google Scholar] 89. Toutain J., Prochazkova-Carlotti M., Cappellen D., et al. Уменьшение длины теломер плаценты при беременности, осложненной задержкой внутриутробного развития. PLoS One . 2013; 8 (1, статья e54013) DOI: 10.1371 / journal.pone.0054013. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 90.Бирон-Шенталь Т., Сукеник-Халеви Р., Шарон Ю. и др. Короткие теломеры могут играть роль в дисфункции плаценты при преэклампсии и задержке внутриутробного развития. Американский журнал акушерства и гинекологии . 2010; 202 (4): 381.e1–381.e7. DOI: 10.1016 / j.ajog.2010.01.036. [PubMed] [CrossRef] [Google Scholar] 91. Roggensack A. M., Zhang Y., Davidge S. T. Доказательства образования пероксинитрита в сосудистой сети у женщин с преэклампсией. Гипертония . 1999. 33 (1): 83–89.DOI: 10.1161 / 01.HYP.33.1.83. [PubMed] [CrossRef] [Google Scholar] 92. Нуццо А. М., Джуффрида Д., Мастурцо Б. и др. Измененная экспрессия регуляторов клеточного цикла фазы G1 / S в мезенхимальных стромальных клетках плаценты, полученных в результате преэкламптической беременности с компромиссом между плодом и плацентой. клеточный цикл . 2017; 16 (2): 200–212. DOI: 10.1080 / 15384101.2016.1261766. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 93. Шарп А. Н., Хизелл А. Э. П., Бачик Д. и др. Преэклампсия связана с изменениями пути p53 в ворсинчатом трофобласте. PLoS One . 2014; 9 (1, статья e87621) doi: 10.1371 / journal.pone.0087621. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 94. Gao Q., Zhu X., Chen J., Mao C., Zhang L., Xu Z. Повышенная регуляция P53 способствовала остановке G1 и апоптозу в эндотелиальных клетках вены пуповины человека от преэклампсии. Журнал гипертонии . 2016; 34 (7): 1380–1388. DOI: 10.1097 / HJH.0000000000000944. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 95. Мирбахай Л., Чипман Дж. К. Эпигенетическая память организмов окружающей среды: отражение воздействия стрессоров на протяжении всей жизни. Исследования мутаций / Генетическая токсикология и мутагенез в окружающей среде . 2014; 764-765: 10–17. DOI: 10.1016 / j.mrgentox.2013.10.003. [PubMed] [CrossRef] [Google Scholar] 96. Ливи К., Уилсон С. Л., Бейнбридж С. А., Робинсон В. П., Кокс Б. Дж. Эпигенетическая регуляция экспрессии плацентарных генов при транскрипционных подтипах преэклампсии. Клиническая эпигенетика . 2018; 10 (1): с. 28. DOI: 10.1186 / s13148-018-0463-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 98. Мадригано Дж., Баккарелли А.А., Миттлман М.А. и др. Старение и эпигенетика: продольные изменения ген-специфического метилирования ДНК. Эпигенетика . 2012; 7 (1): 63–70. DOI: 10.4161 / epi.7.1.18749. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 99. Маккани М. А., Марсит К. Дж. Обзорная статья: эпигенетика в плаценте. Американский журнал репродуктивной иммунологии . 2009. 62 (2): 78–89. DOI: 10.1111 / j.1600-0897.2009.00716.x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 100.Эдди А. С., Чепмен Х., Джордж Э. М. Острая гипоксия и хроническая ишемия вызывают дифференциальные общие изменения в эпигенетических модификациях плаценты. Репродуктивные науки . 2018; (статья 1933719118799193) DOI: 10.1177 / 1933719118799193. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 101. Бертон Дж. Дж., Сибли К. П., Жонио Э. Р. М. и др., Редакторы. Акушерство: нормальная и проблемная беременность . 7-е. Эльзевир; 2016. Глава 1: анатомия и физиология плаценты. [Google Scholar] 102.Бертон Г. Дж., Юнг Х. В., Мюррей А. Дж. Взаимодействия митохондриально-эндоплазматического ретикулума в трофобласте: стресс и старение. Плацента . 2017; 52: 146–155. DOI: 10.1016 / j.placenta.2016.04.001. [PubMed] [CrossRef] [Google Scholar] 103. Чжан Дж., Ван X., Викаш В. и др. Клеточная передача сигналов, опосредованная ROS и ROS. Окислительная медицина и долголетие клеток . 2016; 2016: 18. doi: 10.1155 / 2016 / 4350965.4350965 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 105. Маккарти К.М., Кенни Л.С. Митохондриальная [дис] функция; виновник преэклампсии? Клиническая наука . 2016; 130 (14): 1179–1184. DOI: 10.1042 / CS20160103. [PubMed] [CrossRef] [Google Scholar] 106. Jezek P., Hlavata L. Митохондрии в гомеостазе активных форм кислорода в клетке, тканях и организме. Международный журнал биохимии и клеточной биологии . 2005. 37 (12): 2478–2503. DOI: 10.1016 / j.biocel.2005.05.013. [PubMed] [CrossRef] [Google Scholar] 107. Финкель Т., Холбрук Н. Дж.Окислители, окислительный стресс и биология старения. Природа . 2000. 408 (6809): 239–247. DOI: 10,1038 / 35041687. [PubMed] [CrossRef] [Google Scholar] 108. Отт М., Гогвадзе В., Оррениус С., Животовский Б. Митохондрии, окислительный стресс и гибель клеток. Апоптоз . 2007; 12 (5): 913–922. DOI: 10.1007 / s10495-007-0756-2. [PubMed] [CrossRef] [Google Scholar] 109. Бертон Г. Дж., Жонье Э. Окислительный стресс. Передовая практика и исследования в области клинического акушерства и гинекологии .2011; 25 (3): 287–299. DOI: 10.1016 / j.bpobgyn.2010.10.016. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 110. Ло Х., Яо З. В., Ци Х. Б. и др. Gadd45 α в качестве сигнальной молекулы p38 MAPK запускает индуцированную окислительным стрессом активацию sFlt-1 и sEng при преэклампсии. Исследования клеток и тканей . 2011. 344 (3): 551–565. DOI: 10.1007 / s00441-011-1164-z. [PubMed] [CrossRef] [Google Scholar] 111. Ван Ю., Уолш С. В. Митохондрии плаценты как источник окислительного стресса при преэклампсии. Плацента . 1998. 19 (8): 581–586. DOI: 10.1016 / S0143-4004 (98) -2. [PubMed] [CrossRef] [Google Scholar] 112. Тоеску В., Наттолл С. Л., Мартин У., Кендалл М. Дж., Данн Ф. Окислительный стресс и нормальная беременность. Клиническая эндокринология . 2002. 57 (5): 609–613. DOI: 10.1046 / j.1365-2265.2002.01638.x. [PubMed] [CrossRef] [Google Scholar] 113. Fujimaki A., Watanabe K., Mori T., Kimura C., Shinohara K., Wakatsuki A. Окислительное повреждение плацентарной ДНК и его восстановление у женщин с преэклампсией и задержкой роста плода. Плацента . 2011. 32 (5): 367–372. DOI: 10.1016 / j.placenta.2011.02.004. [PubMed] [CrossRef] [Google Scholar] 114. Репетто М., Семприн Дж., Боверис А. Перекисное окисление липидов . IntechOpen; 2012. Перекисное окисление липидов: химический механизм, биологические последствия и аналитическое определение. [CrossRef] [Google Scholar] 115. Спителлер Г. Перекисное окисление липидов при старении и возрастных заболеваниях. Экспериментальная геронтология . 2001. 36 (9): 1425–1457. DOI: 10.1016 / S0531-5565 (01) 00131-0.[PubMed] [CrossRef] [Google Scholar] 116. Гупта С., Азиз Н., Сехон Л. и др. Перекисное окисление липидов и антиоксидантный статус при преэклампсии: систематический обзор. Акушерско-гинекологический осмотр . 2009. 64 (11): 750–759. DOI: 10.1097 / OGX.0b013e3181bea0ac. [PubMed] [CrossRef] [Google Scholar] 117. Llurba E., Gratacós E., Martín-Gallán P., Cabero L., Dominguez C. Комплексное исследование окислительного стресса и антиоксидантного статуса при преэклампсии и нормальной беременности. Свободная радикальная биология и медицина .2004. 37 (4): 557–570. DOI: 10.1016 / j.freeradbiomed.2004.04.035. [PubMed] [CrossRef] [Google Scholar] 118. Вака В. Р., Макмастер К. М., Каннингем М. В., младший и др. Роль митохондриальной дисфункции и активных форм кислорода в опосредовании гипертензии в модели преэклампсии на крысах с пониженным давлением перфузии матки. Гипертония . 2018; 72 (3): 703–711. DOI: 10.1161 / HYPERTENSIONAHA.118.11290. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 119. Сальгадо С. С., Сальгадо М. К. Р. Структурные изменения преэкламптической и экламптической плаценты – ультраструктурное исследование. Журнал Колледжа врачей и хирургов Пакистан . 2011. 21 (8): 482–486. [PubMed] [Google Scholar] 120. Лайалл Ф., Балмер Дж. Н., Келли Х., Даффи Э., Робсон С. С. Инвазия трофобластов человека и трансформация спиральной артерии: роль оксида азота. Американский журнал патологии . 1999. 154 (4): 1105–1114. DOI: 10.1016 / S0002-9440 (10) 65363-1. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 121. Kossenjans W., Eis A., Sahay R., Brockman D., Myatt L. Роль пероксинитрита в изменении реактивности сосудов плода и плаценты при диабете или преэклампсии. Американский журнал физиологии сердца и физиологии кровообращения . 2000; 278 (4): h2311 – h2319. DOI: 10.1152 / ajpheart.2000.278.4.h2311. [PubMed] [CrossRef] [Google Scholar] 122. Сео А. Ю., Джозеф А. М., Датта Д., Хван Дж. С. Ю., Арис Дж. П., Левенбург К. Новое понимание роли митохондрий в старении: митохондриальная динамика и многое другое. Журнал клеточных наук . 2010. 123 (15): 2533–2542. DOI: 10.1242 / jcs.070490. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 124. Чен Х., Detmer S. A., Ewald A. J., Griffin E. E., Fraser S. E., Chan D. C. Mitofusins Mfn1 и Mfn2 координированно регулируют слияние митохондрий и необходимы для эмбрионального развития. Журнал клеточной биологии . 2003. 160 (2): 189–200. DOI: 10.1083 / jcb.200211046. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 125. Чжан Л., Хан Л., Ма Р. и др. Sirt3 предотвращает материнский оксидативный стресс, связанный с ожирением, и мейотические дефекты в ооцитах мышей. клеточный цикл . 2015. 14 (18): 2959–2968.DOI: 10.1080 / 15384101.2015.1026517. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 126. Осман Дж., Аббаде Дж., Эрмини Л. и др. BOK, индуцированный церамидами, способствует делению митохондрий при преэклампсии. Смерть и болезнь клеток . 2018; 9 (3): с. 298. DOI: 10.1038 / s41419-018-0360-0. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 127. Уильямсон Р. Д., Маккарти К., Маккарти Ф. П., Кенни Л. С. Окислительный стресс при преэклампсии; мы искали не в том месте? Беременность и гипертония: Международный журнал женского сердечно-сосудистого здоровья .2017; 8: 1–5. DOI: 10.1016 / j.preghy.2017.01.004. [PubMed] [CrossRef] [Google Scholar] 128. Лобо В., Патил А., Фатак А., Чандра Н. Свободные радикалы, антиоксиданты и функциональные продукты питания: влияние на здоровье человека. Обзоры фармакогнозии . 2010. 4 (8): 118–126. DOI: 10.4103 / 0973-7847.70902. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 129. Саллес А. М. Р., Гальвао Т. Ф., Сильва М. Т., Мотта Л. С. Д., Перейра М. Г. Антиоксиданты для предотвращения преэклампсии: систематический обзор. Научный мировой журнал .2012; 2012: 10. doi: 10.1100 / 2012 / 243476.243476 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 132. Цю К., Хевнер К., Энкуобари Д. А., Уильямс М. А. Исследование числа копий митохондриальной ДНК материнской крови и риска преэклампсии методом случай-контроль. Int J Mol Epidemiol Genet . 2012. 3 (3): 237–244. [Бесплатная статья PMC] [PubMed] [Google Scholar] 133. Уильямсон Р., Маккарти К., Маккарти Ф., Хашан А., Кенни Л. OP 15 Изучение роли митохондриальной дисфункции как биомаркера преэклампсии. Беременность и гипертония: Международный журнал женского сердечно-сосудистого здоровья . 2017; 9: с. 15. DOI: 10.1016 / j.preghy.2017.07.038. [CrossRef] [Google Scholar] 134. Маккарти К., Кенни Л. С. Терапевтическое воздействие на митохондриальную редокс-сигнализацию облегчает эндотелиальную дисфункцию при преэклампсии. Научные отчеты . 2016; 6 (1, статья 32683) doi: 10.1038 / srep32683. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 135. Маршалек Дж., Вольраб П., Отт Дж. И др. Уровни митохондриальной ДНК (мтДНК) в материнской сыворотке повышены при преэклампсии – подобранное исследование случай-контроль. Беременность и гипертония . 2018; 14: 195–199. DOI: 10.1016 / j.preghy.2018.10.003. [PubMed] [CrossRef] [Google Scholar] 136. Маркес К. М., Ибана Дж. А., Веларде М. С. Связь женского воспроизводства и старения. Американский журнал репродуктивной иммунологии . 2017; 77 (5, статья e12646) doi: 10.1111 / aji.12646. [PubMed] [CrossRef] [Google Scholar] 137. Купферминц М. Дж., Писимэн А. М., Вигтон Т. Р., Ренберг К. А., Сокол М. Л. Фактор некроза опухоли – α повышен в плазме и околоплодных водах пациентов с тяжелой преэклампсией. Американский журнал акушерства и гинекологии . 1994. 170 (6): 1752–1759. DOI: 10,1016 / s0002-9378 (94) 70351-5. [PubMed] [CrossRef] [Google Scholar] 138. Алтара Р., Гали Р., Маллат З., Каталиотти А., Буз Г. В., Зуэйн Ф. А. Конфликтующее сосудистое и метаболическое воздействие оси IL-33 / sST2. Сердечно-сосудистые исследования . 2018; 114 (12): 1578–1594. DOI: 10,1093 / cvr / cvy166. [PubMed] [CrossRef] [Google Scholar] 139. Диплингер Б., Мюллер Т. Растворимый ST2 при сердечной недостаточности. Clinica Chimica Acta .2015; 443: 57–70. DOI: 10.1016 / j.cca.2014.09.021. [PubMed] [CrossRef] [Google Scholar] 140. Ромеро Р., Чамсайтонг П., Тарка А. Л. и др. Концентрации растворимого в плазме крови ST2 у матери повышаются до развития преэклампсии с ранним и поздним началом – это продолжительное исследование. Журнал медицины матери, плода и новорожденного . 2018; 31 (4): 418–432. DOI: 10.1080 / 14767058.2017.1286319. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 141. Ши X., Сунь М., Лю Х., Яо Ю., Сун Ю.Длинные некодирующие РНК: новый рубеж в изучении болезней человека. Письма о раке . 2013. 339 (2): 159–166. DOI: 10.1016 / j.canlet.2013.06.013. [PubMed] [CrossRef] [Google Scholar] 142. Tan Y., Xiao D., Xu Y., Wang C. Длинная некодирующая РНК DLX6-AS1 активируется при преэклампсии и модулирует миграцию и инвазию трофобластов через ось miR-376c / GADD45A. Экспериментальные исследования клеток . 2018; 370 (2): 718–724. DOI: 10.1016 / j.yexcr.2018.07.039. [PubMed] [CrossRef] [Google Scholar] 143.Коваррубиас А. Э., Лекарпантье Э., Ло А. и др. AP39, модулятор митохондриальной биоэнергетики, снижает антиангиогенный ответ и окислительный стресс в трофобластах, подвергшихся гипоксии: актуальность для патогенеза преэклампсии. Американский журнал патологии . 2019; 189 (1): 104–114. DOI: 10.1016 / j.ajpath.2018.09.007. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 144. Нуццо А. М., Камм Э. Дж., Сферруцци-Перри А. Н. и др. Адаптация плаценты к ранней гипоксической беременности и митохондриально-направленная антиоксидантная терапия на модели грызунов. Американский журнал патологии . 2018. 188 (12): 2704–2716. DOI: 10.1016 / j.ajpath.2018.07.027. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 145. Керли Р. Н., Маккарти С., Келл Д. Б., Кенни Л. С. Потенциальные терапевтические эффекты эрготионеина при преэклампсии. Свободная радикальная биология и медицина . 2018; 117: 145–157. DOI: 10.1016 / j.freeradbiomed.2017.12.030. [PubMed] [CrossRef] [Google Scholar]Что такое кальцификация плаценты? | Родитель
В прошлом кальцификация плаценты выявлялась только после родов, когда плацента (также называемая последом) физически осматривалась врачом или акушеркой.Были видны и прощупываются небольшие белые отложения кальция, похожие на маленькие твердые камни. Это не считалось проблемой. Было сказано, что плацента просто стареет – нормальное явление, когда ребенок рождается или опаздывает. Другими признаками рождения ребенка с опозданием являются длинные ногти на пальцах, маленький гренок (защитный крем Nature’s для защиты кожи ребенка от околоплодных вод) и сухая шелушащаяся кожа.
С помощью современных технологий и усовершенствованной 3D-графики сонара кальцификацию плаценты можно определить еще до родов. Если есть подозрение на кальциноз при рождении ребенка, это не проблема, но кальциноз на ранних сроках беременности может означать, что плацента стареет раньше срока, и ребенок может быть скомпрометирован.Для большинства женщин с кальцификацией плаценты все, что необходимо, – это тщательное наблюдение за ростом ребенка. Если кальцификация связана с другими медицинскими проблемами, такими как гипертония (высокое кровяное давление), диабет или проблемы с почками, может потребоваться медицинское вмешательство. К счастью, это редкость.
Откуда берется кальций и что я могу сделать, чтобы это предотвратить?
Кальций – важная часть рациона, его получают в основном из молока и сыра, а также из яиц, фруктов и овощей.Его всасывание из кишечника зависит от витамина D, который поступает из ультрафиолетового солнечного света, а также от рыбьего жира, яичного желтка и обогащенного молока. Кальций необходим организму для поддержания здоровья костей и зубов, свертывания крови, функционирования нервов и мышц и нормального сердцебиения.
Как беременной женщине, вам необходимо дополнительное количество кальция – 1200 мг в день – для ваших нужд и для развития костей вашего будущего ребенка. Если у вас слишком мало кальция, ваши кости восполнят эти потребности ребенка и подвергнут вас риску остеопороза (ломкости костей) в более позднем возрасте.
Слишком много кальция, похоже, не влияет на ребенка, но для вас, как матери, это может вызвать болезненные камни в почках.
Кажется, есть некоторая озабоченность по поводу антацидов от изжоги во время беременности, которые содержат высокие дозы кальция. Большинство жевательных антацидов состоят из карбоната кальция и дают быстрое облегчение. Время от времени прием антацидов может быть безвредным, но если вы страдаете сильной изжогой и принимаете слишком много антацидов, вы также можете потреблять слишком много кальция.
Предотвращение кальцификации плаценты
- Если ваша беременность 37 недель и более, не о чем беспокоиться.
- Убедитесь, что вы ежедневно принимаете правильное количество кальция. Проконсультируйтесь с фармацевтом о ваших дородовых поливитаминах и добавках кальция.
- Помните, что кальций также поступает из вашего рациона, поэтому не злоупотребляйте добавками.
- Прежде чем принимать антациды от изжоги, поговорите со своим фармацевтом или врачом.
- У вас повышенный риск кальцификации, если у вас слишком высокое артериальное давление или вы страдаете диабетом.
Как кальцификация плаценты влияет на моего будущего ребенка?
Кальцификация плаценты после 37 недель считается нормальным явлением и не является причиной для стимуляции родов или кесарева сечения. Женщинам с этим заболеванием, возможно, просто нужно чаще посещать врача, чтобы проверить рост своего ребенка. Кальцификация плаценты до 37 недель становится более опасной для ребенка. Чем младше ребенок, когда происходит кальциноз, тем тяжелее состояние.
Риски кальцификации плаценты
Старение плаценты не работает должным образом, и это может означать, что ребенок не получает достаточно кислорода и питательных веществ.Отложения кальция в плаценте могут вызвать отмирание частей плаценты или их замену фиброзной тканью, которая в плаценте является бесполезной тканью.
Отложения кальция могут также увеличить риск образования тромбов в плаценте. Они могут укрепить кровеносные сосуды в плаценте и замедлить приток крови к ребенку. К счастью, осложнений из-за кальцификации плаценты практически нет, и в большинстве случаев это не опасно для ребенка.
Диагностика кальцификации плаценты
Тазовая сонография плаценты – единственный способ диагностировать это состояние.Кальцификация иногда обнаруживается во время обычного сканирования. Если женщина близка к дате родов, это означает, что роды, скорее всего, начнутся в течение следующих нескольких недель. Если ребенку меньше 37 недель, это может быть немного более рискованно, но редко опасно для ребенка.
Что это такое и что делать, если оно у вас есть
Getty ImagesКогда вы беременны, вы беспокоитесь о … ну, обо всем. Но быть будущей мамой означает быть гипер -озабоченным тем, что происходит в утробе матери.Итак, когда вы слышите термин «кальцинированная плацента», вы можете подумать: «Подождите, что это? И я должен волноваться об этом прямо сейчас ?! ” Прежде всего, дыши, мама. Во-вторых, не торопитесь – мы расскажем вам все, что вам нужно знать о кальцификации плаценты.
Нам, вероятно, не нужно говорить вам, что плацента имеет большое значение при беременности. По данным клиники Майо, плацента – это орган, необходимый для беременности и развития плода. Он обеспечивает вашего ребенка кислородом и питательными веществами, одновременно удаляя продукты жизнедеятельности из крови ребенка.На здоровье плаценты могут влиять различные проблемы (например, отслойка плаценты, предлежание плаценты, приращение плаценты и т. Д.). В этой статье мы сосредоточимся на кальцификации и причинах ее возникновения.
Ищете еще совет для ребенка? Ознакомьтесь с нашими страницами о детских шезлонгах, детских шезлонгах и многом другом.
Что такое кальцинированная плацента?
В исследовании 2018 года, опубликованном Frontiers in Physiology , кальцификация плаценты описывается как «отложение кальций-фосфатных минералов в ткани плаценты.Другими словами, на плаценте накапливаются небольшие отложения кальция, из-за чего плацента со временем разрушается и ухудшается. Это особенно опасно во время беременности.
Однако кальцификация плаценты может иметь решающее значение для вашего ребенка. Например, если это произойдет до 36-й недели беременности, это может быть плохо для вас и ребенка, поскольку это может привести к задержке роста плода и страданиям. Но после 37-й недели вы в значительной степени находитесь в безопасной зоне, если ваша плацента кальцинируется.К этому моменту ваш ребенок должен полностью созреть и, следовательно, менее подвержен риску.
Кальциноз плаценты нормален?
Это зависит от того, когда это произойдет. Исторически кальцинированная плацента диагностировалась только после родов, когда за плацентой наблюдали врач или акушерка. Вынашивание ребенка доношенным или позднее считалось естественным и безопасным явлением – просто побочным эффектом старения плаценты.
Тем не менее, технический прогресс позволяет проводить более раннюю диагностику.Если это наблюдается до 36-й недели беременности, это может быть признаком отказа плаценты. Это также может вызвать физиологические осложнения, такие как ограничение роста плода.
Что вызывает кальцинированную плаценту?
Прежде чем вы начнете искать виноватых, помните, что кальцификация плаценты – это естественный процесс, происходящий ближе к концу беременности. Фактически, более 50 процентов плаценты в той или иной степени демонстрируют кальцификацию при доношенных сроках. Преждевременный кальциноз встречается реже, некоторые исследования указывают на возможные причины, такие как:
- Гипертония
- Диабет
- Анемия
- Болезнь почек
- Курение
- Отслойка плаценты
- Бактерии в плаценте
- Пренатальный стресс
- Чрезмерное употребление витаминов
- Реакции на лекарства, особенно на антациды
- Факторы окружающей среды (например, радиационное воздействие)
Есть ли симптомы кальцификации плаценты?
Скорее всего, вы ничего не почувствуете и не заметите, если у вас кальцинированная плацента.Некоторые женщины с этим заболеванием сообщают, что ребенок не так активен, как обычно, особенно ближе к сроку, особенно по утрам. И, как вы, вероятно, знаете, о заметном уменьшении шевеления плода всегда следует как можно скорее сообщить своему врачу.
Менее распространенные, но другие возможные симптомы кальцинированной плаценты включают вагинальное кровотечение или необъяснимую боль в животе и / или пояснице. Всегда консультируйтесь со своим врачом, если у вас возникнут какие-либо необычные проблемы во время беременности.Во многих случаях, включая кальцификацию плаценты, ранняя диагностика предпочтительнее, чтобы предотвратить более серьезные проблемы.
Что произойдет, если плацента кальцинирована?
Даже если установлено, что у вас кальцификация плаценты, вам не нужно впадать в режим полномасштабной паники. Для большинства женщин, у которых на ранних сроках беременности диагностирована кальцинированная плацента, нужно просто внимательно следить за здоровьем мамы и ростом ребенка. Если у вас есть другие состояния высокого риска, такие как преэклампсия, ваш лечащий врач может порекомендовать более срочное медицинское вмешательство.Это может включать в себя кесарево сечение, если значительная кальцификация обнаружена относительно близко к сроку родов.
Итак, если врачей беспокоит уровень кальцификации плаценты, они могут вызвать роды или выполнить кесарево сечение, чтобы избежать следующего:
- Преждевременные роды
- Низкая масса тела при рождении
- Низкая оценка по шкале Апгар
- Послеродовое кровотечение
- Отслойка плаценты
- Дистресс плода
- Мертворождение
Но, опять же, это гораздо более редкий результат, чем усиление мониторинга.
Как врачи диагностируют кальцинированную плаценту?
До родов кальцинированную плаценту можно диагностировать с помощью ультразвукового исследования органов малого таза или обычной сонографии во время беременности. Как только ваш лечащий врач заметит возможные признаки кальцификации плаценты, он, скорее всего, закажет еще одно сканирование и, возможно, другие тесты, чтобы попытаться определить тяжесть состояния и не повлияло ли оно на ребенка.
Что произойдет, если ваша плацента не работает должным образом?
Когда вы беременны, для вас и вашего ребенка важно, чтобы все было в идеальной форме.Однако, когда ваша плацента не в лучшем виде или не работает на полную мощность, это может повлиять на рост вашего ребенка. Ваша плацента – это мост между вами и вашим малышом. Поэтому, когда он каким-либо образом поврежден или скомпрометирован, могут возникнуть проблемы с развитием ребенка.
Основные потребности, такие как кислород и другие питательные вещества, ограничены при поражении плаценты. Это называется задержкой внутриутробного развития (ЗВУР). Когда это происходит, возрастает риск осложнений во время беременности и родов.Это может привести к замедлению роста вашего ребенка, а также к тяжелым и сложным родам. У вашего малыша также могут быть признаки стресса плода, например, нарушение сердечной деятельности.
Что вы можете сделать, чтобы предотвратить кальцификацию плаценты?
Поскольку есть подозрение, что курение увеличивает риск кальцификации, само собой разумеется, что вам следует воздерживаться от курения во время беременности. Но вам также следует избегать пассивного курения.
В противном случае может быть трудно понять, чего следует избегать, поскольку точная причина кальцификации плаценты неизвестна.Хорошее общее практическое правило состоит в том, чтобы правильно ухаживать за любыми ранее существовавшими у вас проблемами (такими как гипертония или анемия), придерживаться здоровой (богатой антиоксидантами) диеты и сообщать о любых проблемах своему врачу.
Что такое капсулы плаценты?
Если вы ищете кальцификацию плаценты, вас, вероятно, также заинтересуют капсулы плаценты. Капсула плаценты звучит так, как предполагает ее тезка. По сути, это таблетка, сделанная из плаценты. После рождения плаценты (и вашего ребенка) вы можете не избавляться от нее, а оставить ее себе и превратить в супер-витамин собственного производства.Некоторым женщинам нравится каждый, но если вы предпочитаете принимать таблетки, этот вариант доступен. Ваша плацента богата витамином B6, витамином B12, эстрогеном, прогестероном и железом.
Однако также важно принимать во внимание побочные эффекты от употребления плаценты. В нем также могут быть бактерии, которые могут вызвать заболевание у вас или вашего ребенка, если вы кормите грудью.
Плацента с отложениями кальция
Небольшие инфаркты плаценты (удары фибрина) часто встречаются при здоровой доношенной беременности и не имеют клинического значения.Только при обширном инфаркте, означающем, что 10% или более плаценты погибло и было заменено рубцовой тканью, существует связь с задержкой роста плода, гипоксией плода и смертью плода, особенно если инфаркты произошли во втором и начале третьего триместра. (Mousa & Alfirevic1, 2000).
Инфаркты могут образоваться на любом этапе беременности и связаны с (Becroft, Thompson, & Mitchell, 2002; Naeye, 1977; Vinnars, Nasiell, Ghazi, Westgren, & Papadogiannakis, 2011):
Итак, по сути, Когда мать здорова и доношена, кальциноз и инфаркты – это нормальные черты здоровой плаценты – точно так же, как у здоровой матери есть морщинки и несколько седых волос.
Это еще одна часть дезинформации, неправильного обучения или чистой чепухи, которая напрасно пугает здоровых матерей и заставляет их навлекать на себя рискованные действия.
Делайте мудрые решения, друзья мои.
С любовью,
Мать Билли
Бекрофт, Д. М. О., Томпсон, Дж. М. Д., и Митчелл, Э. А. (2002). Эпидемиология доношенного инфаркта плаценты. Плацента , 23 (4), 343-351.
Чен, К. Х., Чен, Л. Р., и Ли, Ю. Х.(2011). Изучение взаимосвязи между преждевременной кальцификацией плаценты и неблагоприятным исходом для матери и плода. Ультразвук в акушерстве и гинекологии , 37 (3), 328-334.
Чен, К. Х., Чен, Л. Р., и Ли, Ю. Х. (2012). Роль преждевременной кальцификации плаценты при беременности с высоким риском как предиктор плохого маточно-плацентарного кровотока и неблагоприятного исхода беременности. Ультразвук в медицине и биологии , 38 (6), 1011-1018.
Харрис, Р.Д., & Александр, Р. Д. (2000). УЗИ плаценты и пуповины. УЗИ в акушерстве и гинекологии , 4 , 597-625.
Джамал, А., Мошфеги, М., Мошфеги, С., Мохаммади, Н., Зареан, Э., и Джахангири, Н. (2017). Связана ли преждевременная кальцификация плаценты с неблагоприятным исходом для матери и плода? Журнал акушерства и гинекологии , 37 (5), 605-609.
Муса, Х.А., и Альфиревич1, З. (2000). Отражают ли поражения плаценты состояние тромбофилии у женщин с неблагоприятным исходом беременности ?. Репродукция человека , 15 (8), 1830-1833.
Наей, Р. Л. (1977). Инфаркт плаценты, приводящий к смерти плода или новорожденного. Перспективное исследование. Акушерство и гинекология , 50 (5), 583-588.
Нолан Р. Л. (1998). Плацента, оболочки, пуповина и околоплодные воды. Практическое руководство по ультразвуку в акушерстве и гинекологии , 438-439.
Виннарс, М. Т., Насиелл, Дж., Гази, С.