Ветрянка при беременности – лечение по триместрам!
Ветряная оспа – широко распространенное вирусное заболевание, диагностируемое преимущественно у детей школьного возраста. В большинстве ситуаций недуг протекает без каких-либо осложнений и достаточно быстро проходит. Наряду с этим, заболеть ветрянкой может и взрослый человек, если он не имел подобного «опыта» в период взросления. Здесь уже перспективы не такие радужные: чем старше пациент, тем сложнее он переживает заболевание.
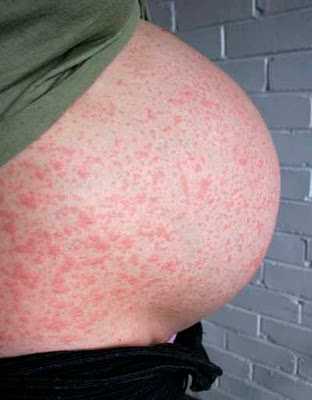
Ветрянка и беременность
В особенности опасной ситуация становится, если ветрянкой заболевает беременная женщина. И хотя такие случаи диагностируются крайне редко, полностью списывать подобную вероятность со счетов не стоит. Ознакомившись с нижеизложенной информацией, вы узнаете, как проявляет себя ветрянка у беременных, какую опасность представляет заболевание для будущей мамы и развивающегося плода, а также получите рекомендации и важные сопутствующие замечания в отношении необходимости и порядка обращения за врачебной помощью.
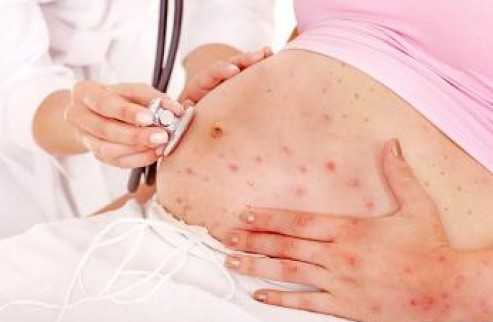
Как лечить ветряную оспу
Содержание материала
Особенности проявления заболевания
Болезнь начинает прогрессировать после заражения организма пациента вирусом герпеса III типа.
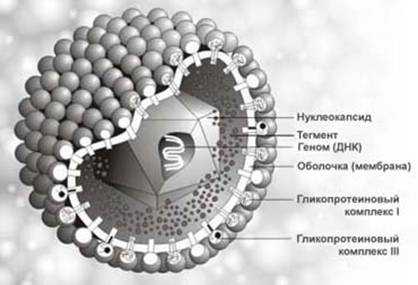
Вирус ветряной оспы
Возбудитель передается преимущественно воздушно-капельным путем или через бытовые жидкости. Первые признаки заболевания проявляются в среднем на протяжении нескольких дней (иногда – до 3 недель) после заражения.

Симптоматика заболевания
Перечень ранних симптомов ветрянки включает нижеперечисленные проявления:
- общее ухудшение самочувствия;
- утрату аппетита;
- повышение температуры;
- головные боли.

Симптомы ветрянки варьируются от лихорадки, головной боли и боли в животе – до потери аппетита. Но прежде всего в классической ветрянке появляется сыпь
Спустя пару дней после возникновения первых признаков, кожа покрывается волдырями с прозрачной жидкостью. С каждым днем количество высыпаний возрастает. Пик достигается примерно на 5-7 сутки.
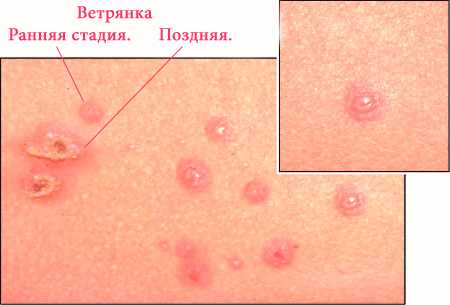
Стадии ветрянки
Ключевая опасность ветрянки в случае с беременными пациентками в том, что иммунитет последних в большинстве ситуаций является серьезно ослабленным, из-за чего болезнь протекает со средней либо высокой тяжестью и сопровождается увеличенной интенсивностью выраженности неблагоприятных симптомов. Не исключена вероятность возникновения осложнений. О них будет рассказано в следующих разделах публикации.
Возможные последствия для мамы и ребенка

Последствия для мамы и малыша
Общие сведения
Как отмечалось, в период беременности изучаемое сегодня заболевание может принимать атипичные формы. О них в таблице.
Таблица. Возможные атипичные формы ветрянки у беременных
| Формы болезни | Особенности |
|---|---|
| Геморрагическая | Жидкость, содержащаяся в волдырях, включает примеси крови. Возможны отхаркивания крови, рвота с кровью, а также кровотечения из носа и другие неблагоприятные проявления. |
| Гангренозная | Помимо характерных для ветрянки волдырей, на коже появляются сухие корочки, в дальнейшем прогрессирующие в язвы. |
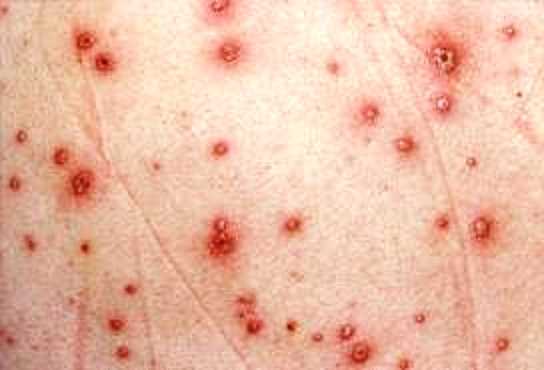
Геморрагическая форма ветрянки
В соответствии с усредненными статистическими данными, более чем у 30% беременных пациенток с ветрянкой развивается такое осложнение как герпетическая пневмония. Эта вторичная болезнь характеризуется весьма тяжелым течением и требует квалифицированного врачебного вмешательства. В противном случае последствия могут быть катастрофическими – вплоть до смертельного исхода.
Также в перечень вероятных осложнений входят нижеперечисленные положения:
- выкидыш на начальных сроках;
- нарушения формирования костной системы малыша;
- нарушения развития основных органов чувств;
- патологии нервной системы;
- образование грубых рубцов на коже матери и плода;
- внутриутробная смерть развивающегося плода;
- заражение ребенка врожденной ветрянкой;
- различные патологии, провоцирующие нарушения развития малыша уже после его появления на свет.

Опасности ветрянки у беременных
Перечень осложнений и в целом уровень опасности ветрянки для мамы и ребенка меняются в зависимости от того, на каком сроке беременности женщина заболела. Так, в течение III триместра эта болезнь не представляет практически никакой значимой угрозы и протекает так, как и у небеременных пациентов. Информация же в отношении двух первых триместров требует более детального изучения.

Заболевание особенно опасно в 1 и 2 триместрах
Ветрянка на I триместре
В течение первых 12 недель происходит закладка основных органов и тканей будущего малыша. Именно поэтому абсолютно любые заболевания в течение данного периода представляют повышенную опасность. Плацента как таковая остается недоразвитой, читай – не способной обеспечить должную защиту формирующегося ребенка.

Первый триместр беременности и ветрянка
По статистике, заражение плода происходит крайне редко, но если внутриутробная ветрянка все-таки начала прогрессировать, бесследно она не пройдет практически со 100%-й вероятностью.
Последствия могут быть самыми разнообразными: от нарушения процессов развития тканей, органов и систем до тяжелых патологий нервной системы, разнообразных уродств и даже внутриутробной гибели плода.
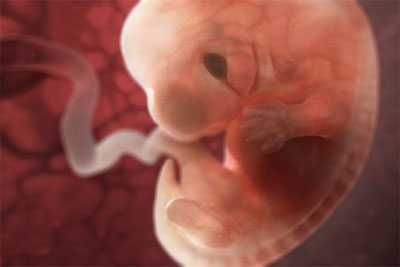
Ветряная оспа в 1 триместре отразится на ребенке
Состояние плода оценивается методами ультразвукового исследования. Если специалист выявит тяжелые патологии и уродства, представляющие опасность для плода или способные существенно ухудшить качество жизни малыша после рождения, будет поставлен вопрос об искусственном прерывании беременности.
Ультразвуковое исследование
Подтвержденные сведения о наличии взаимосвязи между ветрянкой и вероятностью естественного выкидыша либо замирания беременности отсутствуют.
Ветрянка на II триместре

Ветрянка на II триместре
После 12-й недели вероятность заражения плода ветрянкой практически полностью исключается. К этому моменту времени плацента уже способна обеспечивать должную защиту формирующегося плода, что сводит риск развития разнообразных осложнений практически к 0.
После 12 недели угроза для здоровья ребенка снижается
Если вы заболели ветрянкой на втором триместре, для оценки состояния малыша и личного успокоения пройдите УЗИ.
Что делать будущей маме?
В большинстве ситуаций для постановки диагноза достаточно результатов проведения внешнего осмотра. Если болезнь принимает атипичную форму, прибегают к использованию дополнительных лабораторных методов диагностирования. Традиционно это серологическое исследование, суть которого сводится к определению наличия в организме пациентки антител к возбудителю ветрянки. Возможные результаты описаны далее.

Будущая мама должна пройти обследование
- Если анализ дает положительный результат, это указывает на наличие ветрянки в острой стадии либо же свидетельствует о том, что пациент недавно перенес заболевание.
- Если анализ дает отрицательный результат, болезнь либо отсутствует, либо пребывает в стадии инкубации, либо же имеют место ранние сроки течения недуга.
- Если результаты сомнительные/смазанные, анализ нужно сдать повторно спустя несколько дней.
Особенности лечение ветрянки в случае с беременными женщинами
Базовые сведения об особенностях лечения ветрянки у беременных пациенток приведены в таблице.
Таблица. Лечение ветрянки
| Особенности течения заболевания/беременности | Порядок лечения |
|---|---|
Нормальное течение | Если ветрянка течет без осложнений и не представляет угрозы для мамы и плода, какое-либо специфическое лечение не используется. В подобных ситуациях ограничиваются обработкой волдырей при помощи зеленки или другого подходящего средства (порекомендует врач). Если заражение произошло в течение первых 20 недель беременности либо накануне родоразрешения, врач может назначить инъекции иммуноглобулина. |
Тяжелое течение | Если ветрянка принимает атипичную форму и/или дает серьезные осложнения, потребуется более серьезное лечение. Как правило, назначают специальные противовирусные препараты, например, ацикловир. К применению такового прибегают исключительно до 20-й недели срока и только на протяжении первых суток после выявления начальных симптомов ветрянки. В случае несоблюдения перечисленных правил, использование ацикловира не даст никаких положительных результатов и, более того, навредит малышу. |
Важно! Во время беременности женщина должна с удвоенной ответственностью относиться к своему здоровью. Любое бесконтрольное самолечение строго исключается – препараты для борьбы с ветрянкой назначаются лишь квалифицированным врачом.
Для лучшего понимания порядка действий при обнаружении симптомов ветрянки во время беременности, предлагаем ознакомиться с нижеизложенной информацией.
Итак, вы заразились ветрянкой. Первое, что нужно сделать – сходить на прием к врачу, ведущему вашу беременность. При отсутствии осложнений и серьезной угрозы для плода, лечение с большой долей вероятности будет ограничено обработкой высыпаний при помощи зеленки или другого средства, рекомендованного врачом.

Обращение у врачу при заражении ветрянкой обязательно
Решение в отношении необходимости использования дополнительных лекарственных препаратов принимает только врач и исключительно после тщательного обследования пациентки и всестороннего оценивания возможных рисков.
Профилактические рекомендации для будущих мам
Во-первых, ответственно подойдите к планированию беременности. Посетите врача и сдайте анализ на антитела к ветряной оспе.
Анализ на антитела к ветряной оспе
Перечень дополнительных обследований и исследований предоставит специалист. При необходимости будет назначен прием иммуноглобулина и других препаратов, способствующих укреплению иммунитета и устранению имеющихся проблем со здоровьем.
Во-вторых, избегайте посещения людных мест, в особенности больниц, школ и дошкольных учреждений. Контакты с посторонними людьми сведите к минимуму. Помните: ветрянка с легкостью передается воздушно-капельным путем даже в течение начального инкубационного периода, т.е. человек может не иметь никаких симптомов заболевания, но уже являться заразным.

Ответственно подходите к планированию беременности
В-третьих, если вы не уберегли себя и допустили контакт с больным человеком, обязательно сходите к врачу. При отсутствии рисков для малыша, специалист сделает инъекцию иммуноглобулина. Это позволит исключить заражение.

Фото инъекции иммуноглобулина
Такая инъекция эффективна лишь в случае выполнения в течение 3-4 дней после проникновения вируса в организм. В остальном придерживайтесь врачебных рекомендаций, актуальных непосредственно для вашего случая – каждый организм, в особенности если это организм беременной женщины, индивидуален.
Будьте здоровы!
Видео – Ветрянка при беременности
med-explorer.ru
Ветрянка при беременности: симптомы и лечение, последствия
Заболеваемость ветрянкой во всём мире растёт неуклонно. Это связано с модификацией условий жизни населения планеты, неправильной постановкой образа жизни и снижением иммунной системы. Поэтому ветрянка при беременности, на сегодняшний день стала обычным явлением. Женщины в положении наиболее подвержены вирусным инфекциям и ветрянка в определённых случаях, представляет серьёзную опасность как для самой беременной, так и для плода. В статье мы раскроем не только опасность этого заболевания для беременных и плода, но и поговорим о правилах лечения, а также приведём список возможных последствий ветрянки на разных сроках беременности.

Течение болезни
Заболевание ветрянкой проходит в трёх стадиях:
- Инкубационный период – с минуты инфицирования до проявления внешних симптомов. У больных женщин в возрасте до тридцати лет он традиционно составляет примерно в среднем две недели. В возрасте старше тридцати лет этап составляет до трёх недель.
- Продромальный этап – возникает за один-два дня до фактического проявления первых узелков (папул) сыпи.
- Стадия сыпи – начало активного массового распространения ветряной сыпи. Продолжительность этого этапа составляет от семи до десяти дней.
Первичное инфицирование ветрянкой и беременность
Если беременная женщина заболела ветрянкой впервые, то инфекция представляет реальную опасность как для мамы, так и для малыша. Потому что отсутствует иммунитет, и инфекция через кровоток попадает к плоду вызывая различные нарушения в развитии малыша, а именно:
- прерывание беременности, а также замершая беременность;
- вырабатывание пороков плода;
- рождение недоношенных, а значит и маловесных детей.
Вторичное инфицирование ветрянкой при беременности
Если инфекция хроническая, то есть женщина уже ранее переболела данным вирусом, то вероятность формирования пороков у малышей встречается крайне редко. Но здесь также могут возникнуть различные проблемы, если вирус, попадая в организм, провоцирует рецидивирующую форму. В этом случае он может повреждать плаценту, которая, в свою очередь, является своеобразным фильтром и при её повреждении нарушается кровоток в маточно-плацентарном круге кровообращения, что также может привести:
- к формированию неразвивающейся беременности;
- к формированию пороков развития плода – крайне редко, но единичные случаи в мировой практике есть.
В чём опасность ветрянки для беременных
Женщинам, больным ветрянкой, опасность представляется в том, что лечить их бывает достаточно сложно, поскольку беременность – это особое состояние, когда приветствуется минимализм в назначение лекарственных препаратов. Чем меньше препаратов, тем лучше для беременных женщин и для малыша.
Бояться ветрянки не нужно ни в коем случае. И при появлении первых симптомов заболевания, нужно сразу обращаться к врачам акушер-гинекологам и пытаться решить эту проблему уже вместе с доктором.
Существует несколько видов герпетической инфекции и учёные предполагают, что другие вирусы могут вызывать похожие симптомы, как у ветряной оспы. Для этого используют лабораторные анализы, которые подтверждают – какой вирус в данный момент вызвал заболевание. Повторное заражение ветряной оспой маловероятно.
Общая симптоматика
Симптомы существенно зависят как от возраста, так и от индивидуальных особенностей заболевшей женщины. Если беременная заболела ветрянкой, то начинают проявляться следующие симптомы:
- часто начинает болеть живот;
- повышается температура тела;
- наблюдается общее недомогание;
- через 2 дня начинает появляться сыпь в виде красных пузырьков, наполненных мутной жидкостью;
- высыпания появляются эпизодически;
- эпизоды повторяются через каждые 3–5 дней.
Симптомы ветряной оспы у беременных аналогичны детским признакам ветрянки, только количество высыпаний гораздо больше. Заболевание сопровождается сильной интоксикацией. Сыпь начинает развиваться позднее, чем при ветрянке у детей. Волдыри всегда появляются с гнойным содержимым.
Правила лечения ветрянки при беременности
Лечение ветрянки во время беременности включает в себя препараты для повышения иммунитета, чаще всего – это группа интерферонов. Обычно назначаются Виферон или Кенферон, а также ряд других лекарственных препаратов.
От традиционных препаратов для лечения герпетических инфекций, таких как ацикловир, фамвир и других, во время беременности желательно всё-таки отказаться, потому что нет отдалённых результатов в изучении данных лекарственных препаратов на развитие состояния малыша.
В последнее время, с целью профилактики появления врождённой герпетической инфекции у малышей, женщинам в третьем триместре беременности, чаще всего за две-три недели до появления малыша на свет всё-таки имеется возможность давать группу противогерпетических препаратов, которые позволяют минимизировать появление малышей с врождённой герпетической инфекцией.
При повышенной температуре тела беременным женщинам можно применять парацетамол, который может проходить через плацентарный барьер. До сих пор отрицательного действия на плод не отмечено. При необходимости применения лекарства во время беременности следует скрупулёзно взвесить ожидаемую пользу терапии для беременной и возможный риск для плода.
При ветряной оспе у беременных женщин смертельно опасно применение аспирина. Вообще, сочетание аспирина и вируса ветрянки – это риск смертельно опасного поражения печени.
Последствия ветрянки на разных сроках беременности
Опасна ли ветрянка для беременных, в общих чертах было рассмотрено выше. Теперь поговорим о конкретных последствиях ветрянки при беременности. Напомним, что если в юном возрасте женщина уже переболела ветряной оспой, то заболеть вторично маловероятно. В крови уже наличествуют необходимые антитела, которые надёжно защищают её и будущего малыша.
Но если заражение всё-таки произошло, это может привести к формированию пороков развития у плода, которые модифицируются в зависимости от конкретного срока гестации:
- Ветрянка на ранних сроках беременности (до 140 дней — 20 недель) – угроза формирования осложнений для плода составляет примерно 5%. Обычно в подобных случаях обнаруживается врождённый синдром ветрянки. Он проявляет такие последствия, как:
- нарушение важнейших функций коры головного мозга;
- паралич;
- атрофия конечностей;
- конвульсивное состояние;
- шрамы и рубцы на коже.
- Когда ветрянка во время беременности проявляется после 140 дней, риск уменьшается до 2%. В этом случае необходимо:
- провести УЗИ;
- провести амниоцентез;
- пройти кордоцентез.
- Если ветрянка у беременных произошла за 1–2 недели до родов, то у малыша формируется неонатальная ветрянка. Это патологическое состояние очень опасно своими осложнениями, последствия которых:
- энцефалит;
- воспалительные болезни печени;
- воспалительные заболевания верхних дыхательных путей.
Подводя итоги, стоит заметить, что ветряная оспа у беременных довольно часто вызывает осложнения. Поэтому, если женщина планирует беременность, и она не болела ветрянкой, ей нужно привиться заранее и тогда риск осложнений и инфицирования у неё сведётся до минимума. Иммунитет от прививки сохраняется где-то в течение 20 лет. После перенесённой ветряной оспы формируется стойкий защитный механизм.
herpess.ru
Ветрянка при беременности: опасность заболевания / Mama66.ru
Ожидание ребенка – это сложный, но одновременно и приятный период в жизни женщины. Срок вынашивания достаточно длинный, и риск заболеть крайне высок. Ситуация осложняется тем, что во время беременности нельзя использовать многие привычные и эффективные медицинские препараты для лечения. Действующие вещества проникают через гемоплацентарный барьер и могут навредить ребенку. Ветрянка считается детским заболеванием, но не все в раннем возрасте познакомились с этим недугом. Что будет, если заболеть ветрянкой во время беременности?

Нужно ли лечить ее и как заболевание матери отразится на будущем малыше?
Ветрянка. Экскурс в медицину
Ветряная оспа – это острое заболевание, вызываемое вирусом варицелла-зостер. В детском возрасте оно проявляется как классическая ветрянка с образованием папул на теле. Они возникают хаотически, не затрагивают внутренние слои кожи и проходят, не оставляя рубцов. Во взрослом возрасте – это уже опоясывающий лишай. Папулы возникают локализовано на каком-либо участке тела.
Источником инфекции является больной человек. Восприимчивость к вирусу ветряной оспы уникальна. Она составляет 100%. То есть контакт беременной с ветрянкой – это обязательно заражение, если женщина не переболела этим заболеванием в детстве.
Болезнь проходит в 3 этапах:
- Инкубационный период – с момента заражения до первых проявлений. У пациентов в возрасте до 30 лет он составляет в среднем 2 недели. После 30 лет – до 3 недель.
- Продромальный период – начинается за 1-2 суток до появления первых папул.
- Период высыпания – появление сыпи. Длительность этого этапа от 7 до 9 дней.
Симптоматика заболевания зависит от возраста и индивидуальных особенностей пациента. Общие симптомы:
- повышение температуры;
- недомогание и симптомы интоксикации;
- боль в животе;
- через 2 суток появляется сыпь – по внешнему виду это красное пятно, затем образуется волдырь с жидким содержимым.
Эпизоды появления сыпи повторяются в течение 4–5 дней.
У взрослых пациентов симптоматика ветрянки подобна детской, но количество волн сыпи гораздо больше. Заболевание сопровождается сильнейшей интоксикацией, обратное развитие высыпаний начинается позже, чем у детей. Папулы всегда наполнены гнойным содержимым. Вероятность развития бактериальной инфекции или других осложнений – пневмонии, энцефалита – у взрослых пациентов крайне велика.
Беременность и ветряная оспа. Стоит ли беспокоиться?
Во время периода ожидания ребенка иммунитет у женщины снижается. Это необходимо для того, чтобы организм не отторгал будущего малыша.
Если в детстве женщина переболела ветряной оспой, то второй раз она не заболеет. В крови уже присутствуют необходимые антитела, которые защищают ее и будущего ребенка.

У тех 5–6% женщин, которые не болели ветрянкой в детском возрасте, существует риск инфицирования вирусом варицелла-зостер. Ветрянка и беременность совместимы, и врачи не рекомендуют делать аборт.
Риски для женщины и плода меняются в зависимости от срока гестации:
- Срок до 20 недель – угроза развития осложнений для ребенка составляет всего 5%. В таких случаях выявляется врожденный синдром ветряной оспы. Он выражается в нарушении функций коры головного мозга, атрофии конечностей, параличах, судорожных состояниях, рубцовых изменениях на кожных покровах.
- После 20 недель – риск снижается до 2%. В любом случае при ветрянке во время беременности показано УЗИ и дополнительные исследования. В обязательном порядке проводится амниоцентез – забор околоплодной жидкости. Это позволит выявить генетические и хромосомные аномалии у будущего ребенка и оценить дальнейшие риски. Кроме этого, рекомендуется пройти кордоцентез – забор пуповинной крови у ребенка.
- Если беременная заболела ветрянкой за 7–10 дней до родоразрешения, то у ребенка развивается неонатальная ветряная оспа. Это состояние опасно своими осложнениями – энцефалитом, воспалительными заболеваниями печени и дыхательных путей.
Диагностика ветрянки у беременных основывается на осмотре и опросе пациентки. Особое внимание уделяют переболевшим женщинам. Обязательно проводится внеплановое УЗИ для определения пороков развития у будущего малыша. Если на обследовании врач определил типичные для вируса патологические изменения у плода, то рекомендуется провести анализ околоплодной жидкости.
Каковы бы ни были результаты обследования, ветрянка при беременности на ранних сроках не является абсолютным показанием для аборта.
Лечебная тактика и стратегия
Ветряная оспа у беременных женщин лечится так же, как у детей. Высыпания обрабатываются раствором бриллиантового зеленого или фукорцином. Обязателен постельный режим, отсутствие тяжелой пищи, достаточное количество воды. При легкой форме не рекомендовано использовать противовирусные препараты.
При тяжелом течении болезни назначают противовирусный препарат Ацикловир во 2 и 3 триместре беременности. При крайне тяжелой форме показано использование препарата в 1 триместре. Лекарственное средство вводят внутривенно или внутримышечно по 10 мг на 1 кг массы тела 3 раза в сутки. Длительность курса составляет 10 дней.
Если беременная заболевает ветрянкой перед предполагаемыми родами, ее следуют поместить в лечебное учреждение. Задача в это время – максимально отстрочить начало родов. На 5–6 день после начала высыпаний начинают формироваться специфические антитела и через пуповину передаются малышу.
Если же отстрочить роды не удалось, то сразу же после появления на свет ребенку вводят WZ-иммуноглобулин. Если у женщины папулы локализованы на половых органах, то решается вопрос о проведении кесарева сечения.
После родов женщина должна быть изолирована. В период до 2 недель младенца наблюдают врачи, даже если признаков инфицирования нет. Если же заражение произошло, малышу назначают противовирусные препараты из расчета 5 мг на 1 кг веса каждые 8 часов в виде капель или внутримышечно.
Осложнения ветряной оспы у беременных и младенцев
Осложнения после ветрянки у беременных встречаются редко. Гораздо чаще страдает нерожденный ребенок. В 5% случаев развивается фертальный ветряночный синдром. Если заражение произошло за 10 суток до родов, у младенца развивается неонатальная ветряная оспа.
Признаки фертального синдрома:
- нарушение целостности кожного покрова – шрамы, полное отсутствие кожи;
- нарушения симметрии скелета – односторонняя атрофия или гипотрофия конечностей, лишние пальцы на руках или ногах, косолапость;
- различные нарушения в центральной нервной системе;
- патологии развития глазного нерва, катаракта;
- внутриутробная задержка развития. Подробнее о профилактике внутриутробной задержки развития→
25% детей с врожденным ветряночным синдромом погибают в первые дни после появления на свет.
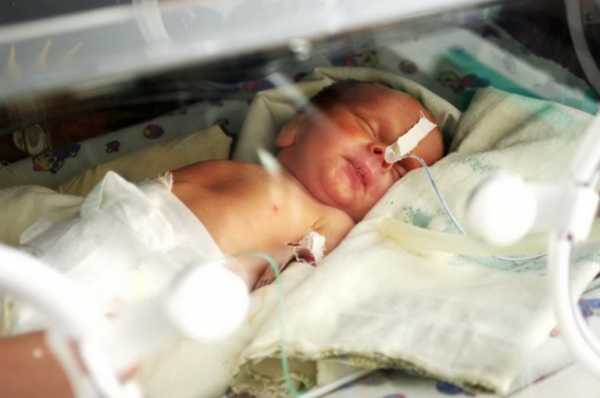
Неонатальная ветряная оспа развивается у ребенка сразу же после рождения. Симптоматика проявляется в первые 10–12 дней после родов.
Прогноз течения неблагоприятный, так как иммунитет еще не в состоянии бороться с вирусом. В 20–30% случаев заражения оканчиваются смертью ребенка из-за появления участков некроза на внутренних органах. В 20–50% случаев развиваются различные осложнения.
Но если мама заболела за 3 недели до родов, ее организм успевает выработать и передать антитела ребенку. В этом случае прогноз благоприятный и заболевание, если оно проявилось, проходит в легкой форме.
Профилактические мероприятия
Все профилактические мероприятия делятся на:
- самостоятельные – проводятся без консультации врача;
- специфические – с использованием лекарственных препаратов.
Что можно и нужно делать самостоятельно? При планировании беременности уточнить у родственников, болели ли вы ветрянкой в детстве. Если ответ положительный, то беспокоиться вам не о чем.
В противном случае врачи рекомендуют пройти вакцинацию против ветряной оспы еще до предполагаемой беременности. Но если вакцина введена уже во время ожидания ребенка, это не является показанием для аборта.
Если же зачатие произошло, женщине нужно избегать посещения детских поликлиник и больниц. Кроме этого, обязательно нужно соблюдать элементарные правила гигиены.
Для прививки используется живая вакцина Окавакс или Варилриск. Они рассчитаны на плановую и экстренную вакцинацию. Если прививка делается на этапе планирования беременности, то зачатие должно произойти только через 3 месяца после введения живой вакцины.
Реакции на препарат в месте введения редко бывают тяжелыми. Возможно возникновение очагов сыпи в течение нескольких дней после прививки.
После контакта беременной женщины и больного ветряной оспой проводят следующие действия:
- Обязательно ставится в известность участковый гинеколог.
- Проводится экстренная вакцинация в период от 72 до 96 часов после контакта.
- Вводятся иммуноглобулины варицеллон внутримышечно и варитект внутривенно. Это следует сделать в течение 3 суток после вероятного заражения.
- Если срок беременности составляет 37 недель и больше, то необходимы мероприятия по торможению родовой деятельности. Следует решить вопрос о возможном оперативном родоразрешении.
Мы привыкли относиться к ветрянке, как к безобидному детскому заболеванию. Но в условиях сниженного иммунитета, а беременность относится к таким состояниям, опасен любой вирус.
Если вы не переболели ветрянкой в детстве, следует принять все меры предосторожности еще на стадии планирования беременности.
Автор: Марина Романенко,
специально для Mama66.ru
Ирина Кулешова
акушер-гинеколог
Ветряная оспа при беременности, как и любое инфекционное заболевание, несет в себе опасность для будущей матери и плода. 1 триместр важен для плода, так как в этот период происходит формирование органов и систем, поэтому заражение может спровоцировать самопроизвольный выкидыш из-за того, что плацента не сформирована. Заражение ветрянкой во 2 триместре не несет в себе опасности для плода, так как сформированная плацента не пропускает вирус. Опасность представляет ветрянка после 36-ой недели беременности из-за того, что не происходит формирование иммунитета. Это чревато развитием врожденной ветрянки у ребенка. Если женщина не болела ветряной оспой, необходимо до наступления беременности пройти вакцинацию. Только прививка способна защитить и мать, и ребенка от инфекции.
Полезное видео о заболевании ветрянкой во время беременности
Советуем почитать: Острая еда при беременности: можно или нет?
mama66.ru
Ветрянка (ветряная оспа) при беременности
 Беременность – это замечательно состояние, которое женщина запоминает на всю жизнь. Но иногда это уникальное время омрачается совершено неожиданными заболеваниями. Сегодня мы поговорим о “детской” инфекции, которая иногда может прийти к вам во время беременности и заставить поволноваться. Ветряная оспа – это распространенное инфекционное заболевание, которое вызывается вирусом Varicella и распространяется воздушно-капельным путем.
Беременность – это замечательно состояние, которое женщина запоминает на всю жизнь. Но иногда это уникальное время омрачается совершено неожиданными заболеваниями. Сегодня мы поговорим о “детской” инфекции, которая иногда может прийти к вам во время беременности и заставить поволноваться. Ветряная оспа – это распространенное инфекционное заболевание, которое вызывается вирусом Varicella и распространяется воздушно-капельным путем.
Чаще всего все люди переносят ветряную оспу (ветрянку) в детстве, в этом случае заболевание протекает относительно легко и имеются только кожные проявления (гнойничковые высыпания), которые проходят, не оставляя заметных дефектов, и легкий синдром интоксикации (недомогание, субфебрильная температура). Это самый благоприятный вариант развития событий для женщины, так как иммунитет после ветрянки формируется пожизненный и риск заболеть повторно минимален и стремится к нулю.
Ветряная оспа во время беременности – это довольно редкая ситуация, примерно 7 случаев на 10000 тысяч беременностей. Однако, даже 1 случай, подозрительный на ветряную оспу в стенах роддома или гинекологического стационара – это абсолютное показание для закрытия лечебного учреждения для внеплановой санобработки и ограничения приема рожениц и беременных.
Особенности ветрянки во время беременности
Беременность – состояние априори иммуносупрессивное. Подавление иммунитета необходимо, чтобы организм матери не отторгал плод, который генетически является самостоятельным, а значит чужеродным объектом. Однако, в случае инфекционных заболеваний снижение иммунитета предрасполагает к более тяжелому течению болезни и более частому развитию осложнений.
Основные клинические проявления ветрянки классические, также присутствует сыпь со стадийным развитием, повышение температуры и слабость. Однако примерно у 15% заболевших беременных развивается вирусная пневмония, которая имеет тяжелое течение, сопровождается выраженной интоксикацией и создает определенные трудности в лечении, так как не все препарат разрешены к применению во время беременности.
Если в дополнение к сыпи и симптомам интоксикации появляется одышка, кашель (сухой или с отделением скудной мокроты), заложенность и боль в грудной клетке, то следует заподозрить пневмонию и немедленно обратиться в инфекционную больницу.
Если симптомы появились в выходной день, то нельзя ждать до понедельника, необходимо вызвать “Скорую помощь” либо самостоятельно обратиться в приемный покой инфекционной больницы. Никогда не отказывайтесь от госпитализации, если вам она предложена. В случае госпитализации постарайтесь поставить в известность своего участкового акушера – гинеколога.
Риск вирусной пневмонии возрастает при заражении в третьем триместре, а также, если беременная курит.
Влияние ветрянки на плод
1. При заражении в первом триместре:
– повышается риск самопроизвольного прерывания и замершей беременности;
– до 1.5 % детей рискуют приобрести синдром врожденной ветряной оспы: деформация конечностей, рубцовые дефекты на коже, нарушение формирования органа зрения с последующими нарушениями зрения, вплоть до слепоты, аномалии развития черепа и головного мозга, которые влекут за собой отставания психофизического развития и судорожный синдром.
2. Во втором триместре сохраняется риск гибели плода, особенно, если течение ветрянки осложненное (с пневмонией и длительной лихорадкой). Синдром врожденной ветряной оспы угрожает значительно меньше, так как уже хорошо сформирован гематоплацентарный барьер.
3. В третьем триместре прогноз зависит больше от срока заражения:
– в начале третьего триместра заражение ветрянкой проходит практически без последствий для плода. Спустя 5 дней после инфицирования в организме матери начинают вырабатываться защитные антитела, которые проникают и к ребенку.
– если вы заразились примерно за три недели до родов, то у ребенка может развиться ветряная оспа сразу после рождения, либо внутриутробно. однако, все органы и системы уже сформированы, врожденные дефекты ему не угрожают. Но такие дети имеют высокий риск развития опоясывающего герпеса (опоясывающего лишая) в раннем возрасте.
– при заражении за 5 дней до родов и в течение 2-х дней после родов есть высокий риск того, что ребенок заболеет, но антител от матери он не получил, а собственная иммунная система малыша еще незрелая и неспособна дать адекватный иммунный ответ, поэтому, без лечения ситуация может быть опасной.
Если мать заболела ветрянкой в последние 5 дней перед родами, то ребенок нуждается в изоляции от матери и кормится смесями.
Вопрос о грудном вскармливании решается индивидуально, на момент заболевание грудное вскармливание исключается.
Опасным осложнением врожденной ветряной оспы или инфицирования в первые дни после родов являются герпетическая пневмония и герпетический энцефалит. Это показания для лечения ребенка в условиях палаты интенсивной терапии либо реанимации, так как регистрируется высокая степень инвалидизации и смертности.
Диагностика ветряной оспы при беременности
1. Характерные симптомы в сочетании с данными анамнеза позволяют с весьма высокой вероятностью выставить диагноз ветряной оспы.
2. Рентгенография легких при подозрении на пневмонию проводится в крайнем случае, и обязательно, прикрыв живот свинцовым фартуком. Пациентка должна быть информирована о возможных рисках как недостаточной диагностики, так и воздействия ионизирующего излучения. Пациентка вправе отказаться от исследования, тогда лечение назначается эмпирически, то есть, ориентируясь на клинические проявления и используя препарат с максимально широким спектром действия.
3. УЗИ. Ультразвуковая диагностика – это основной метод выявления пороков развития плода. Поэтому, в таком особенном случае, УЗИ следует выполнять на аппарате экспертного класса. Такая возможность есть в городских и областных перинатальных центрах, медико-генетических консультациях и консультативных центрах.
4. Консультация генетика. Консультация такого узкого специалиста, как генетик показана при выявлении пороков и подозрения на порок развития по данным УЗИ. Генетик сможет разъяснить все риски и предполагаемый прогноз для жизни и здоровья ребенка после родов, а также рекомендовать, какие специалисты вам нужны после родов. Например, дефекты лицевого скелета консультируются детским челюстно – лицевым хирургом, пороки развития конечностей – траматологом-ортопедом.
Лечение ветрянки при беременности
1. Местное лечение заключается в обработке сыпных элементов раствором антисептика (например, бриллиантовым зеленым) и соблюдении гигиены.
2. Противовирусные препараты назначаются только инфекционистом после совместного осмотра с акушером-гинекологом. У беременных по показаниям возможно использование препарата ацикловир в таблетках или внутривенно (в стационаре).
3. Интерфероны. В качестве вспомогательного иммуномодулирующего лечения часто могут быть назначены препараты интерферонов (виферон и другие), однако самостоятельно их назначать себе нельзя, не все препараты разрешены при беременности.
Показания к прерыванию беременности с ветрянкой
Согласно Приказу № 736 от 03 декабря 2007 г. “Об утверждении перечня медицинских показаний для искусственного прерывания беременности”, ветряная оспа во время беременности не является показанием для прерывания беременности. Пациентка должна быть информирована о возможных последствиях и способах их предотвращения, обеспечена высококвалифицированной диагностикой. Окончательное решение всегда принимает будущая мать.
Роды и ветрянка
Вид родоразрешения зависит от акушерской ситуации, заболевание ветряной оспой не влияет непосредственно на роды.
Однако, при развитии тяжелой двусторонней пневмонии и дыхательной недостаточности, при угрозе жизни матери, может быть принято решение о родоразрешении путем операции кесарева сечения. Но такие случаи исключительно редки и решение принимается коллегиально.
Обследование и лечение новорожденного
На роды обязательно приглашается неонатолог, его информируют об инфекционном анамнезе матери и сроках инфицирования. Осмотр новорожденного выявляет внешние пороки и признаки врожденной ветряной оспы. По показаниям проводят рентгенографию органов грудной клетки и УЗИ внутренних органов, обследуют функции головного мозга и приглашают узких специалистов (невролог и другие).
Лечение новорожденного проводят зависимости от выраженности клинической картины и данных лабораторного исследования крови, могут быть использованы иммунные сыворотки (содержащие защитные иммуноглобулины против ветрянки), противовирусные препараты (ацикловир).
Вакцинация против ветряной оспы
Если инфицирование матери произошло непосредственно перед родами, и у ребенка нет данных за активное заболевание, то ему могут ввести вакцину против ветряной оспы.
Вакцинация беременных противопоказана. А вот во время кормления грудью такую прививку выполнять можно, если имеются соответствующие показания.
Профилактика ветрянки
1. Избегать контактов с источником заражения. Источник заражения – это человек, заболевший ветряной оспой с момента инфицирования (даже если пока нет высыпаний) до того момента, когда подсохнут все сыпные элементы и не будет выявлено новых подсыпаний. Также заразиться ветряной оспой можно от человека, который болен опоясывающим герпесом, так как это родственные по вирусной природе заболевания.
2. Профилактическое назначение противовирусного препарата (ацикловир) после контакта с больным человеком
3. Профилактическое введение специфического иммуноглобулина в течение 72 часов после контакта с заболевшим.
Опасен ли контакт с больным ветряной оспой ребенком/взрослым, если беременная болела в детстве?
Если пациентка достоверно перенесла ветряную оспу в детстве, то контакт с заболевшими ветряной оспой или опоясывающим лишаем для нее не опасен и дополнительных мер защиты не требуется.
Но пациент, у которого наблюдается сыпь на теле – это не всегда больной ветрянкой, многие заболевания протекают с распространенной сыпью (краснуха, скарлатина, корь, иерсиниоз и другие). Сказать о безопасности можно только после точного установления диагноза врачом – инфекционистом.
С целью профилактики следует по возможности ограничить посещения детских садов и других дошкольных учреждений
Herpes Zoster и беременность
Herpes Zoster или опоясывающий лишай – это проявление “дремлющей” в организме инфекции после перенесенных ветрянки или опоясывающего лишая в прошлом. Рецидив во время беременности возможен в редких случаях и не несет значимой угрозы для жизни и здоровья матери и плода. Первичное инфицирование вирусом Varicella Zoster с развитием опоясывающего лишая маловероятно. Но такое развитие событий возможно у пациенток с тяжелыми сопутствующими заболеваниями (ВИЧ-инфекция, туберкулез, тяжелая анемия и другие состояния, значительно влияющие на иммунитет). До 26-27 недель первичное проявление опоясывающего герпеса опасно теми же последствиями, что и заболевание ветряной оспой в первом и втором триместрах.
Первичное заболевание опоясывающим герпесом в третьем триместре практически не оказывает влияния на плод.
Лечение Herpes Zoster во время беременности проблематично из-за ограниченного спектра разрешенных лекарств. По возможности следует обходиться местным лечением (мазь с ацикловиром, ультрафиолетовое облучение зон поражения), для снижения температуры и облегчения болевого синдрома используются препараты на основе парацетамола в ограниченном количестве.
Если вы знаете, что в детском саду у вашего старшего ребенка ветряная оспа, либо кто-то из родственников имеет эту инфекцию в семье, то временно ограничьте посещения. Пройдет 3 – 4 недели, и вы сможете вполне безопасно общаться. Если вы подозреваете у себя ветрянку, то не тяните с обращением к инфекционисту, своевременно назначенное лечение поможет перенести инфекцию в легкой форме и не навредит малышу. Следите за собой и будьте здоровы!
Врач Петрова А.В.
medicalj.ru
опасность, лечение, последстия и профилактика
Если женщина в детстве не перенесла ветрянку, при планировании беременности ей стоит задуматься об этой проблеме – ветрянка заразна и опасна для будущих мам.
 Сегодня существуют способы профилактики этой инфекции — вакцинация от ветрянки. Но если вы уже беременны, и были в контакте с детьми или взрослыми, болеющими ветрянкой, нужно знать о том, чем может угрожать и каким образом протекает ветрянка.
Сегодня существуют способы профилактики этой инфекции — вакцинация от ветрянки. Но если вы уже беременны, и были в контакте с детьми или взрослыми, болеющими ветрянкой, нужно знать о том, чем может угрожать и каким образом протекает ветрянка.
Ветрянка у беременных
Считается, что если вы в детстве перенесли ветрянку – то формируется пожизненный иммунитет к ней, и вероятность заболеть практически нулевая.
Но, сегодня ветрянка все чаще возникает повторно у тех, кто в детстве перенес ее и имеет в крови к ней антитела, и связывают это с мутированием вируса и приобретением им новых свойств.
Поэтому, на сегодня нельзя уверенно утверждать о том, что ветрянка не опасна для беременных, переносивших ее в детстве – шанс заболеть есть всегда.
Учитывая, что это типично детская инфекция и страдают от нее в 95% дети, риски возрастают при наличии в семье детей дошкольного и школьного возраста или при работе в детском коллективе.
В среднем, по данным статистики ветрянкой болеют 1 на 2000 беременных, и половина из них отмечают факт перенесения ветрянки в детстве.
Особенности течения ветрянки у беременных
Ветрянка во время беременности протекает по своей клинической картине примерно так же, как у любых других людей.
Наличие самой беременности не приводит к более тяжелому течению ветрянки, не увеличивает риска осложнений и отличий в клинической картине у самой мамы.
Но, стоит помнить, что ветрянка вызывается особым вирусом группы Герпесных, вида varicella-zoster, проникающим в кровь и ткани организма, в том числе способным проникать сквозь плаценту и нанести реальный вред плоду.
Однако сразу впадать в панику не стоит – степень угрозы зависит от срока беременности, на котором заболела беременная женщина.
Чем так опасна ветрянка беременным?
Наиболее опасными в плане заражения ветрянкой будут:
- Первые недели, при которых вирус проявляет тератогеное действие, может приводить к внутриутробной гибели плода или порокам развития. Кроме того, существенное влияние будут оказывать и препараты, принимаемые с целью лечения инфекции. При воздействии вируса вариоцелла зостер на плод могут возникать рубцы и дефекты кожи в связи с формированием типичных ветряночных высыпаний у плода, поражения коры головного мозга и спинного мозга, развивается микрофтальмия – недоразвитие глазных яблок, гипоплазия (недоразвитие) конечностей, катаракта. Вероятность развития подобных осложнений невелика, и не превышает 1% от всех заболевших женщин. Обычно поражение вирусом ветрянки приводит к замершей беременности, выкидышу в ранние сроки.
- Первая половина беременности, до 20 недель, с развитием судорожного синдрома, задержки роста или развития ребенка. Риски достигают примерно 2%, а после этого срока они сводятся к нулю.
- Последняя неделя перед родами и сами роды. Перед родами в пределах двух дней до них и примерно пяти суток после них, риски влияния ветрянки на плод наиболее велики. Могут быть синдром врожденной инфекции и тяжелое ветряночное поражение ребенка.
Чем опасна ветрянка беременным?
Само по себе заболевание протекает по классическим канонам — с высыпаниями и лихорадкой, недомоганием и признаками вирусной инфекции. Но, в силу ослабления иммунитета, она может быть достаточно тяжелой, есть вероятность формирования осложнений, присоединение вторичной инфекции (как вообще у всех взрослых), и повышение рисков для плода.
Но, сама по себе беременность типичной картины ветрянки не меняет и отягощающим фактором не является.
Если вы подозреваете у себя ветрянку или были в контакте по ней, не стоит сразу паниковать.
Риски осложнений и проблем с плодом не превышают таковых рисков у обычных женщин. Контакт с ветряночными или инфицирование не являются показаниями к прерыванию беременности, беременность можно спокойно выносить и родить здорового младенца.
Но, нужно обязательно обратиться к врачу, пройти обследования и сдать дополнительные анализы на наличие внутриутробных патологий, аномалий в развитии плода, а при особой необходимости – провести инвазивные процедуры кордоцентеза или амниоцентеза (забор крови плода из пуповины или околоплодных вод на исследование).
Ветрянка у беременных: лечение
Для снижения риска негативных последствий или заражения при контакте, беременным вводят особый специфический иммуноглобулин. Он помогает избежать развития ветрянки в ранние сроки инфицирования.
При развитии клиники ветрянки с кожными высыпаниями, применяют:
- Ацикловир по схеме, прописанной врачом, для противовирусной терапии.
- Обработку кожи каламин-лосьоном, фукорцином, раствором зеленки, любыми антисептиками.
- Гигиену кожи с ежедневным приемом душа без растирания кожи мочалкой.
- Применением местно или внутрь антигистаминных препаратов для снятия зуда (супрастин, фенистил, фенистил-гель накожно).
Ветрянка во время беременности: последствия
Самыми серьезными последствиями ветрянка во время беременности будет обладать при заболевании за пару суток до родов или в течение пяти суток после них.
При таком состоянии дел врачи будут проявлять особую активность в отношении беременной и ребенка.
Можно ожидать рождения ребенка с синдромом врожденной ветрянки, которая протекает для него тяжело, часто дает осложнения и может поражать многие из внутренних органов ребенка.
При заражении женщины прямо перед родами врачи будут проводить отсрочку родов на несколько дней, чтобы избежать болезни плода.
Если же роды затормозить не удается, новорожденному сразу же вводят специфический иммуноглобулин и проводят в условиях детского инфекционного отделения курс противовирусной терапии.
Аналогичное лечение получает и женщина, она находится постоянно в изоляторе-боксе обсервационного отделения роддома. После перенесенной ветрянки при родах ребенок будет иметь к ней антитела.
Профилактика ветрянки у беременных
Чтобы избежать последствий ветрянки во время беременности, стоит проводить профилактические меры по предотвращению инфицирования.
Идеальным будет начало мероприятий на стадии планирования, если вы не болели ветрянкой. Тогда стоит пройти обследование на наличие антител, и при их отсутствии сделать прививку.
Во время беременности прививки уже не делают, и тогда нужно будет стараться избегать детских коллективов и контактов с больными.
Если был контакт с подозрительным на ветрянку человеком, необходимо проведение обследования с установлением факта наличия антител к вирусу.
При их отсутствии проводят инъекцию специфического профилактического иммуноглобулина. Его делают внутримышечно не позднее 96 часов с момента контакта с больным.
Автор публикации:
Врач-педиатр, консультант по питанию, тренер курса по беременности и родам
ЦПМиД “Мамино Солнышко” и ДС “Карапуз”
www.mapapama.ru
Ветрянка при беременности: чем опасна, что делать
Рубрика: Взрослые Опубликовано 25.03.2018 · Комментарии: 0 · На чтение: 5 мин · Просмотры:Post Views: 566
Ветрянка при беременности возникает в том случае, если женщина в детстве не переболела этим заболеванием. Иммунитет в период вынашивания ребенка ослабевает, и вероятность заразиться вирусом герпеса возрастает в несколько раз. Далее рассмотрим, опасна ли ветрянка для беременных, есть ли риск для плода, а также методы лечения и профилактики.
Симптомы ветрянки при беременности
 Ветрянка во время беременности протекает типично. Однако при низком иммунитете будущей мамы заболевание может проходить в тяжелой форме и сопровождаться следующими симптомами:
Ветрянка во время беременности протекает типично. Однако при низком иммунитете будущей мамы заболевание может проходить в тяжелой форме и сопровождаться следующими симптомами:
- По истечении инкубационного периода на коже появляются розовые пузырьки. Вначале их число варьируется от 2-х до 5-ти, затем они распространяются по поверхности всего тела за несколько часов, включая лицо, живот, волосистую часть головы и даже слизистые оболочки.
- Высыпания на коже сопровождаются сильным зудом.
- Так как собственный иммунитет начинает бороться с вирусом герпеса, поднимается температура, иногда очень высокая (выше 38 градусов). Это состояние опасно не только для матери, но и для ребенка.
- Среди общих симптомов выделяют появление слабости, потерю аппетита.
Клиническая картина ветрянки довольно яркая, поэтому при обращении к врачу редко возникают сомнения в постановке диагноза.
Чем грозит ветрянка беременным
Ветрянка у беременных протекает так же, как и у других людей, заразившихся во взрослом возрасте. Но так как иммунная защита в этот период ослабевает, риск возникновения осложнений возрастает в несколько раз.
Опасность состоит в том, что вирус Варицелла Зостер, который вызывает ветряную оспу, даже после лечения не покидает организм, а в скрытой форме остается в крови и нервных волокнах. Поэтому даже спустя некоторое время возникают такие осложнения, как опоясывающий герпес, энцефалит, пневмония.
Опасна ветрянка для беременных еще и тем, что сердечно сосудистая система также находится под угрозой, так как герпес влияет и на нее. Штамм вируса оказывает влияние на костную систему и может способствовать развитию артрита.
Чем опасна ветрянка для плода
Если беременная заболеет ветрянкой, степень опасности для ребенка зависит от срока беременности.
Наиболее велики риски в первом и третьем триместре.
На ранних сроках беременности состояние плода и плаценты еще нестабильно, поэтому угроза выкидыша именно в этот период очень велика. Также в первые месяцы вынашивания происходит формирование всех жизненно важных органов и систем, поэтому может произойти их деформация, ребенок родится с различными отклонениями, иногда даже несовместимыми с жизнью.
Во втором триместре риски для малыша минимальны, в утробе матери он защищен сформированной плацентой. На этом этапе после 20-й недели целесообразно сделать забор пуповинной крови у ребенка и околоплодной жидкости для определения хромосомных и иных аномалий.
На поздних сроках беременности и непосредственно перед родами ветрянка наиболее опасна для ребенка, так как может произойти заражение при прохождении через родовые пути. Вирус проникает через плаценту, и малыш появляется на свет с врожденной ветряной оспой. Заболевание необходимо вылечить до родов.
Несмотря на то, что ветрянка у беременной может передаваться будущему ребенку через плаценту и повлиять на его развитие, это состояние не оказывается абсолютным медицинским показанием для прерывания беременности.
Лечение при беременности
Если беременная заболела ветрянкой, лечение проводится по общей схеме, только с использованием препаратов, непротивопоказанных при вынашивании ребенка.
Для подавления вируса герпеса принимают Ацикловир по схеме, прописанной гинекологом. Препарат разрешен беременным, не является вредным для плода. Для снятия зуда назначают антигистаминные препараты, например, Супрастин, Зиртек, Диазолин и др.
Внешнюю обработку пузырьков проводят антисептиками. Это поможет уберечься от инфицирования бактериями. Подойдет зеленка, Фукорцин (ее аналог, только розового цвета), Мирамистин, Каламин. Для поддержания иммунитета и более быстрого подавления вируса беременным вводят специфический иммуноглобулин.
Что касается общих рекомендаций при заражении ветряной оспой, то будущей маме необходимо обеспечить постельный режим, часто менять одежду для сна и постельное белье. С прогулками на улице нужно повременить до полного выздоровления, но обязательно часто проветривать комнату, в которой находится больная.
Мыться в активной стадии заболевания можно, но не следует растирать кожу жесткой мочалкой. После душа в обязательном порядке следует обрабатывать высыпания антисептиками.
Ветрянка и беременность: профилактика
Если женщине известно, что в детском возрасте она не болела ветряной, ей следует принять меры еще до зачатия. Для этого необходимо сделать прививку от этого заболевания. Вакцинация дает стопроцентный результат. Если в прошлом прививка уже делалась, то на этапе планирования беременности следует привиться повторно.
Во время беременности вакцина противопоказана.
Если был контакт с больным
Если беременная контактировала с зараженным ветрянкой, то вероятность того, что вирус передастся ей, практически стопроцентная. Для этого даже не нужно близкого общения, заразиться можно на расстоянии нескольких метров, т. к. вирус ветрянки очень «летучий».
Защититься в этом случае поможет экстренная инъекция иммуноглобулина. Она не гарантирует того, что заражение не произойдет вовсе, но снизит риск осложнений для будущей матери и ее ребенка.
Ветрянка страшна еще и тем, что женщина может даже не знать, что контактирует с больным человеком, ведь оспа является заразной уже на стадии инкубации, еще до появления первых симптомов. Поэтому во время беременности желательно избегать мест массового скопления людей.
Если в семье есть зараженные
В той ситуации, когда в семье уже болеет ветрянкой старший ребенок или муж, беременной практически невозможно уберечься от заражения. Однако можно действовать следующим образом, чтобы избежать неприятных последствий:
- Провести инъекцию иммуноглобулина.
- Принимать другие иммуномодуляторы.
- Не использовать общую посуду и другие бытовые предметы.
- Постараться обеспечить больным отдельную комнату.
Ветрянка при беременности является опасным состоянием. Больше заболевание сказывается на ребенке, чем на матери. Наличие осложнений зависит от того, насколько своевременное и комплексное лечение было предпринято.
Post Views: 566
ovetryanke.ru
Ветрянка у беременных в 1,2,3 триместре: симптомы, последствия и лечение
Содержание статьи:Ветряная оспа – это распространённое инфекционное заболевание вирусного происхождения. Недуг проявляется характерной мелкой пузырчатой сыпью на кожных покровах и внутренних оболочках, а также повышением температуры. Путь передачи инфекции воздушно-капельный или контактный (через жидкость в волдырях). Чаще всего ветряной оспой болеют пациенты до 14 лет, в этом возрасте болезнь протекает без осложнений. У старших пациентов ветрянка может осложняться энцефалитом (воспаление головного мозга) или первичной ветряночной пневмонией (воспаление лёгких).
Будущие мамы – это особая категория пациентов, которые более подвержены инфекционным заболеваниям. Это объясняется тем, что их иммунитет ослаблен, а поэтому инфекция активно развивается. Провоцирует недуг вирус герпеса 3 типа. Ветрянка у беременных встречается редко, многие женщины считают, что переболев ею в детстве можно не бояться. Однако риск существует, так как вирус мутирует, а поэтому приобретённый иммунитет может не сработать.
Ветрянка – основные сведения

Возбудитель заболевания – вирус Варицелла Зостер, который развивается только в человеческом организме. Ультрафиолетовые лучи и средства дезинфекции губительно на него действуют. Микроорганизм обладает большой летучестью и передаётся через капельки слюны или слизи во время разговора, кашля, дыхания. Так как вирус хорошо себя чувствует только в человеческом организме, то возможно заражение плода от матери.
Инкубационный период ветрянки у беременных и других пациентов составляет от 10 до 20 дней. После того, как пациент переболеет, у него формируется стойкий иммунитет, однако риск повторного заражения всё же существует. Новорожденные на протяжении 2 – 3 месяцев имеют врождённый иммунитет к ветрянке, антитела они получают от матери.
В большинстве случаев ветрянка проявляется в осеннее-зимний период. Эпидемии происходят в детских садах, школах и других местах массового скопления детей до 15 лет.
Врачи выделяют 3 периода ветряной оспы:
1. Инкубационный период. Вирус проникает на внутреннюю оболочку дыхательных органов и начинает развиваться.
2. Развитие заболевания. Вирус выходит в кровь, как следствие, возникает лихорадка, появляется характерная сыпь.
3. Выздоровление и формирование стойкого иммунитета. Иммунитет вырабатывает антитела к Варицелла-Зостера, которые впоследствии будут бороться с ним.
После формирования стойкого иммунитет вирус остаётся в организме и начинает размножаться при снижении защитных сил организма.
Проявления ветрянки
В зависимости от клинической картины выделяют следующие периоды ветряной оспы:
• Инкубационный – вирус размножается на внутренних оболочках, симптомы отсутствуют.
• Продромальный – повышается температура на коже появляется сыпь. Длиться этот период от 1 до 3 суток.
• Период сыпи – от появления до созревания элементов сыпи. Длительность – от 2 до 9 суток.
• Период формирования корочек – через 5 суток сыпь покрывается корочками, это значит, что вирус перестал развиваться.
После проникновения вируса в кровоток повышается температура тела. Лихорадка связана с появлением сыпи, таким способом организм реагирует на метаболиты вируса.
Общее отравление организма токсинами проявляется головной болью, слабостью, ломотой в теле, болью в области поясницы, снижением или отсутствием аппетита. Кроме того, существует вероятность тошноты и приступов рвоты.
Когда вирус проникает в кожу, появляется сыпь, обычно, это происходит через 24 – 48 часов после лихорадки. На вид это круглые пятна, которые через несколько часов трансформируются в прыщи. Затем в центре прыща появляется красный узелок, который превращается в пузырёк, заполненный прозрачной жидкостью. Пузырьки лопаются от малейшего воздействия или нагнаиваются и оставляют после себя шрамы. На их месте формируются корочки.
Сыпь локализуется на участках с хорошим кровоснабжением: шея, волосистая часть головы, верхняя часть туловища. Потом прыщи появляются на разных участках тела хаотично.
Кроме того, вирус проникает на слизистые оболочки, провоцируя сыпь, как и на коже. В данном случае пятна появляются в полости рта (дёсна, щёки, твёрдое и мягкое нёбо), на слизистой глотки, половых органов. Красные пятна превращаются в пузырьки, которые лопаются и появляются язвочки.
Признаки ветрянки у беременных женщин не отличаются, единственная разница в том, что недуг протекает в средней или тяжёлой форме. Как следствие, клиническая картина у будущих мам проявляется ярче: высокая температура, сильное отравление, интенсивная головная боль, обильная сыпь. В большинстве случаев диагностируют атипичную форму инфекционного заболевания.
Последствия ветрянки у беременных могут быть очень опасными. По статистике, у 30% пациенток ветряная оспа осложняется ветряночной пневмонией. При этом повышается вероятность дыхательной недостаточности. Последствия инфекционного заболевания зависят от срока беременности.
Ветряная оспа в I триместре
Всем известно, что в период вынашивания плода, особенно до 12 недели беременности, любое инфекционное заболевание крайне опасно. Ветряная оспа не является исключением, так как в I триместре происходит закладка основных органов будущего ребёнка. Детское место (плацента) ещё не сформировано, а поэтому эмбрион не защищён от заражения.
Инфицирование плода диагностируют довольно редко. Однако при развитии внутриутробной ветряной оспы повышается риск опасных осложнений у эмбриона. Ветрянка у беременных в 1 триместре грозит следующими последствиями:
• Гибель плода.
• Самопроизвольный аборт (выкидыш).
• Внутриутробные аномалии развития органов и тканей, которые провоцируют тяжкие уродства.
Кроме того, повышается вероятность поражения центральной нервной системы, зрительных органов, недоразвитию верхних и нижних конечностей. Вирус Варицелла Зостер может оставить шрамы на кожных покровах будущего ребёнка, спровоцировать микрофтальмию (нарушение развития глаза), катаракту, судорожный синдром или замедление физического и умственного развития.
Таким образом, ветрянка на ранних сроках невероятно опасна для будущего ребёнка. Чтобы выявить её последствия проводят ультразвуковое исследование во II триместре беременности. При выявлении тяжёлых патологий у плода, которые несовместимы с жизнью, врач будет вынужден принять решение об искусственном прерывании беременности.
Ветрянка во II триместре

Наименее опасный сценарий, когда ветряная оспа у беременных возникает с 14 по 26 неделю. В таком случае риск для плода минимальный.
Во II триместре плацента уже полностью созрела и вполне может справляться со своими функциями. Этот орган защищает эмбрион от различного вредного воздействия, в том числе от инфекции.
Таким образом, ветрянка у беременных во 2 триместре наименее опасна для будущего ребёнка. Риск внутриутробного заражения полностью исключён, даже если у женщины тяжёлая форма заболевания.
Последствия заболевания в III триместре
Инфекционное заболевание, которое протекает на поздних сроках вынашивания плода, считается самым опасным. Однако речь идёт о тех случаях, когда женщина заражается после 36 недели беременности. Со временем степень опасности только повышается.
В этот период организм женщины ещё не успел сформировать иммунитет к инфекции, а поэтому ребёнок может заразиться перед рождением, в момент прохождения по родовому каналу или в первые дни после появления на свет. В данном случае речь идёт о врождённой ветрянке, которая очень опасна для младенца. Заболевание поражает не только кожные покровы, внутренние оболочки, но и внутренние органы, и центральную нервную систему.
Как утверждают врачи, ветрянка у беременных в 3 триместре не так опасна, как её последствия. Особенно опасный сценарий, когда женщина заражается за несколько суток до родов. В этот период в её организме ещё не успевают сформироваться антитела, которые купируют вирус, и защищают плод.
Согласно статистическим данным, если недуг проявился за 4 – 5 суток до родов, то внутриутробное заражение диагностируют 10 – 20% детей. Если сыпь у матери появилась более 6 суток до родов, то плод заражается, но заболевание протекает намного легче.
В обоих случаях новорождённому назначают пассивную иммунизацию (введение антител для стимуляции иммунного ответа). После этого риск осложнений уменьшается всего на 40%, но младенцу удаётся избежать гибели.
Исходя из этого, ветрянка на поздних сроках достаточно опасна. Степень риска для матери и плода зависит от выраженности симптомов и срока беременности, на котором женщина заразилась.
Лечение при беременности

Через некоторое время после контакта с больным человеком на теле женщины появляется сыпь, в таком случае нужно срочно обследоваться у врача. При определении схемы лечения гинеколог учитывает срок гестации. При лёгкой форме заболевания, которое не осложняется вторичными инфекциями, специфическая терапия не применяется. Элементы сыпи, заполненные жидкостью, обрабатывают раствором зелёнки. Для устранения зуда применяют специальные медикаменты, например, Каламин лосьон.
Недуг сопровождается сильным зудом, но расчесывать пузырьки не рекомендуется, так как на их месте образуются ранки. В открытую рану легко проникнет любая инфекция. По этой причине следует тщательно обрабатывать антисептиком все волдыри.
Если будущая мама заразилась после 20 недели, то её назначают укол иммуноглобулина. Этот же метод лечения ветрянки применяется, если женщина заболела перед родами.
Решение о назначении лекарственных средств принимает доктор, при этом он учитывает все риски для матери и плода. В таких случаях часто назначают Ацикловир, который устраняет вирус, и уменьшает выраженность симптомов. Если женщина начнёт принимать препарат на протяжении суток после появления сыпи, то выздоровление ускориться.
Если ветрянка проявилась после 20 недели, то Ацикловир противопоказан. Это объясняется тем, что повышается вероятность нарушения развития плода.
Если симптомы ветряной оспы проявились за несколько суток до родов, то врачи пытаются искусственно задержать роды. Это необходимо для того, чтобы снизить вероятность заражения плода. Новорожденному делают укол с иммуноглобулинами к вирусу Варицелла Зостер.
Профилактические меры
Женщина должна думать о безопасности будущего ребёнка ещё до зачатия. Для этого рекомендуется сдать анализ крови на антитела. Кроме того, следует помнить, что во время вынашивания плода не рекомендуется делать прививки. Будущим мама противопоказаны и многие медицинские препараты. Именно по этим причинам лучше подстраховаться. Доктор может посоветовать начать принимать иммуноглобулин, который укрепит иммунитет относительно вируса герпеса.
Профилактика ветрянки у беременных заключается в том, чтобы избегать мест массового скопления детей, которые больше всего подвержены заболеванию. Наиболее опасные места для будущей мамы – это детский сад, школа, больница. Старайтесь не общаться с чужими детьми, так как ветряная оспа заразна уже в инкубационный период.
Но что делать, если ветрянка у ребёнка, а мама беременная? В данном случае женщине тоже нужно минимизировать контакт с больным чадом до момента его выздоровления. А поэтому следует попросить родственников поухаживать за ребёнком.
Если будущая мать подозревает, что она заразилась после общения с больным человеком, то ей следует сделать инъекцию иммуноглобулина. Этот метод действует, если укол сделали на протяжении 4 дней после контакта. В противном случае лекарство не подействует, и вирус начнёт размножаться.
Таким образом, ветрянка при беременности грозит опасными последствиями для плода (кроме 2 триместра). Лучше всего постараться предотвратить заболевание ещё до оплодотворения. Но если женщина заразилась уже во время беременности, то следует срочно обращаться к гинекологу, который уточнит диагноз, и определит план действий. Пациентка должна строго следовать его указаниям, чтобы родить здорового ребёнка.
Запишитесь на приём к врачу в вашем городе
Клиники вашего города
birth-info.ru
