лечение, симптомы, причины у детей и взрослых
Кардит — инфекционно-аллергическое воспаление различных оболочек сердца. Кардиты встречаются практически во всех возрастных группах, но чаще всего у маленьких детей, преимущественно у мальчиков. Заболевание проявляется неспецифической симптоматикой и опасно развитием осложнений. Для кардита характерна тахикардия, одышка, цианоз. Больные дети отстают в физическом развитии от своих сверстников.
В практической медицине под термином «кардит» подразумевают одновременное поражение сразу нескольких оболочек сердца.
Классификация
По времени возникновения кардит классифицируют на врожденный и приобретенный.
- Врожденный кардит выявляют у новорожденных практически сразу после появления на свет. Заболевание обусловлено внутриутробной инфекцией, которую перенесла беременная мать.
- Приобретенный кардит — осложнение острых инфекционных заболеваний.
По течению кардит бывает острым, подострым, хроническим, рецедивирующим.
- Острый воспалительный процесс длится 3 месяца,
- Подострый — до 18 месяцев,
- Хронический — до 2 лет.
По этиологии: инфекционный, аллергический, идиопатический, ревматический.
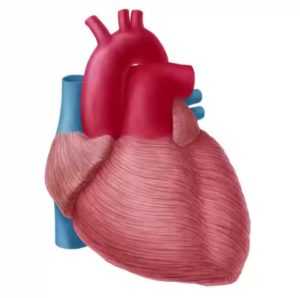
локализации кардита (слева направо): внутренняя оболочка сердца – эндокард (эндокардит), сердечная мышца – миокард (миокардит), внешняя оболочка сердца – перикард (перикардит)
Этиология
Причины кардитов весьма разнообразны. Основным этиологическим фактором заболевания является инфекция.
- Возбудителями вирусного кардита являются: вирус Коксаки, парагриппа, герпеса, краснухи, ECHO, цитомегаловирус, аденовирус. У детей вирусный кардит встречается намного чаще, чем бактериальный, что связано с широкой распространенностью ОРВИ.
- Бактериальный кардит вызывают иерсинии, стафилококки, стрептококки, коринебактерии дифтерии, возбудители брюшного тифа. Носительство золотистого стафилококка в носоглотке детей имеет большое значение в этиологии и патогенезе болезни.
- Возбудителями грибкового кардита являются Кандиды и Аспергиллы.
- Причины паразитарного кардита – токсоплазмы, гистоплазмы, шистосомы.
Среди прочих причин заболевания выделяют аллергию на некоторые лекарства, сыворотки и вакцины, а также на химические и физические факторы.
В отдельную нозологию выделяют ревматический кардит, для которого характерно вовлечение в патологический процесс всех оболочек сердца. Причиной воспаления оболочек сердца может стать любое диффузное заболевание соединительной ткани.
Факторы, способствующие развитию заболевания:
- переохлаждение,
- повышенная восприимчивость к токсинам и аллергенам,
- снижение иммунологической резистентности,
- интоксикации,
- стрессы,
- физическое перенапряжение,
- хирургические манипуляции на сердце,
- отягощенная наследственность,
- радиация,
Патогенез и патоморфология
слои сердечной стенки, поражаемые при кардите
Микробы с током крови проникают в сердечную мышцу из имеющихся в организме очагов хронической инфекции. В мышечных клетках — миоцитах происходит процесс репликации. Бактерии оказывают непосредственное кардиотоксическое влияние, что приводит к развитию воспаления и формированию очагов деструкции в оболочках сердца. В них нарушается микроциркуляция и сосудистая проницаемость, разрушаются миофибриллы, возникает тромбоз, эмболия, гипоксемия.
Микробы представляют собой антигены, к которым в сыворотке крови вырабатываются антитела. Развивается защитная реакция, функцией которой является ограничение патологического процесса. Вирусы блокируются и элиминируются. Усиливается синтез коллагена в пораженных структурах сердца, который замещает воспаленные ткани. Он постепенно уплотняется, что заканчивается образованием рубцовой фиброзной ткани.
При вирусном кардите происходит персистирование микробов в кардиомиоцитах. Неблагоприятные факторы внешней среды активизируют их, наступает обострение заболевания. Патогенное воздействие вирусов и их токсинов вызывает повреждение миокарда, развитие альтернативного и дистрофически-некротического воспаления. В мышце нарушается обмен веществ, под влиянием лизосомальных ферментов происходит клеточная деструкция, нарушается микроциркуляция и свертывание крови. Кардиомиоциты разрушаются и становятся объектом аутоагрессии. В крови появляются антитела к кардиомиоцитам, образуются иммунные комплексы, оседающие на стенках сосудов и поражающие их. На эндотелии сосудов формируются инфильтраты, развивается пролиферация. У больных выявляют кардиомегалию, утолщение листков перикарда.
Симптоматика
Клинические признаки кардита неспецифичны. Они зависят от формы патологии, этиологии и состояния макроорганизма.
- Заболевание вирусной этиологии проявляется классическими симптомами интоксикации и астенизации организма: слабостью, гипергидрозом, диспепсическими и энцефалитическими реакциями, колющей или давящей болью в сердце. Во время перкуссии, аускультации и дополнительных методов диагностики выявляют кардиомегалию, гипотонию, систолический шум, своеобразный «ритм галопа».
- Бактериологический кардит распознать довольно сложно. Характерны лихорадка, боль в сердце, одышка, хрипы. У больных поднимается температура тела до субфебрильных или фебрильных значений, пульс становится частым и аритмичным. Острый бактериальный кардит сопровождается подкожными кровоизлияниями, расширением границ сердца, понижением артериального давления.
- Неинфекционные формы кардита проявляются примерно такими же симптомами различной степени выраженности. Клиника ревмокардита определяется распространением воспаления на оболочки сердца. Обычно больные жалуются на одышку, сердцебиение при движении, боль за грудиной. У них во время обследования обнаруживают тахикардию, умеренную гипотонию, систолический шум у верхушки сердца, патологический ритм галопа. Затем появляются симптомы застойной сердечной недостаточности, нарушение сердечного ритма. В случае ревматического перикардита поражается клапанный аппарат сердца.
- Врожденный кардит проявляется сразу после рождения. Больные дети имеют дефицит массы тела, быстро утомляются при кормлении, они очень беспокойны и бледны. При обследовании у малышей обнаруживают кардиомегалию, глухие тоны сердца, гепатомегалию, хрипы в легких, отечность тканей, миалгию, орхит, высыпания на коже и слизистых. Ранний внутриутробный кардит характеризуется разрастанием фиброзной ткани в миокарде без явных воспалительных признаков. Возможно развитие пороков сердца. Поздние кардиты проявляются классическими признаками воспаления без разрастания соединительной ткани.
Острая форма заболевания заканчивается выздоровлением или переходом в подострую форму. У больных снова нарастают симптомы интоксикации, но они менее выражены, появляются признаки дистрофии и сердечной недостаточности. Подострый кардит часто приобретает затяжное течение. Хроническая форма патологии долгое время протекает бессимптомно. Больные хорошо себя чувствуют. По мере прогрессирования патологии появляются признаки сердечной недостаточности, гепатомегалия, отеки ног, экстракардиальные проявления.
Хронический кардит часто принимает затяжное течение, на фоне которого развиваются различные осложнения.
Диагностика

Чтобы правильно поставить диагноз кардит, необходимо собрать анамнез и выяснить жалобы. Подтвердить или опровергнуть предполагаемый диагноз помогут результаты инструментально-лабораторных исследований.
- В крови больных выраженный лейкоцитоз, увеличение СОЭ, диспротеинемия.
- Микробиологическое исследование отделяемого носоглотки позволяет выделить возбудителя болезни. В крови — антибактериальные, противовирусные и антикардиальные антитела.
- Данные иммунограммы указывают на характерные изменения в иммунном статусе – повышение иммуноглобулинов IgM и IgG, нарастание титров антител.
- При подозрении на ревмокардит больным рекомендуют сдать кровь на ревматоидный фактор.
- Электрокардиография — важный инструментальный метод, обнаруживающий поражение миокарда при кардите и выявляющий аритмию, АВ-блокаду, гипертрофию левых камер сердца.
- ФКГ — систолический шум, появление патологических 3 и 4 тонов.
- Рентгенография органов грудной полости — кардиомегалия, увеличение вилочковой железы у детей, застойные явления в легких.
- Ангиокардиография – исследование полостей сердца и коронарных сосудов путем введения контрастного вещества. На полученном изображении видны коронарные артерии и камеры сердца. Эта методика позволяет оценить форму и размер левого желудочка, состояние межжелудочковой перегородки, наличие тромбов в сердце.
- УЗИ сердца – расширение камер сердца, скопление экссудата в перикардиальной полости.
Лечение
Лечение кардита комплексное и этапное. Специалисты назначают больным препараты, уничтожающие микробов, уменьшающие воспалительные признаки, стимулирующие иммунитет, восстанавливающие метаболизм в миокарде. Выбор терапевтических методик определяется этиологией заболевания, состоянием иммунной системы больного, характером течения и степенью сердечно-сосудистой недостаточности.
Основные этапы лечения кардита:
- Стационарный,
- Амбулаторный,
- Санаторный.
Острый инфекционный кардит лечат в стационаре. Больным показан постельный режим с ограничением двигательной активности. Диетотерапия заключается в употреблении продуктов с повышенным содержанием минералов и витаминов. Рекомендуется полноценное и витаминизированное питание с ограничением в рационе поваренной соли и жидкости. Полезные продукты: курага, орехи,изюм, инжир, печеный картофель, чернослив.
Реабилитация взрослых и детей проводится в кардиоревматологическом санатории. Малыши, перенесшие кардит, находятся на диспансерном учете у детского кардиолога в течение 2-3 лет.

Медикаментозная терапия
Консервативное лечение кардита заключается в использовании следующих групп препаратов:
- НПВС – «Индометацин», «Диклофенак», «Ибупрофен»,
- Глюкокортикоиды – «Преднизолон», «Дексаметазон»,
- Сердечные гликозиды – «Строфантин», «Коргликон»,
- Мочегонные средства – «Гипотиазид», «Верошпирон»,
- Кардиопротекторы – «Панангин», «Рибоксин», «Триметазидин»,
- Антиагрегантные препараты – «Ацетилсалициловая кислота», «Кардиомагнил»,
- Антикоагулянтные препараты – «Гепарин», «Курантил»,
- Антиаритмические средства – «Хинидин», «Новокаинамид»,
- Ингибиторы АПФ – «Каптоприл», «Эналаприл»,
- Иммуномодуляторы – «Анаферон», «Виферон», «Кипферон»,
- Поливитамины,
- Антигистаминные средства – «Тавегил», «Супрастин», «Зиртек»,
- Антибиотики из группы цефалоспоринов, фторхинолонов, макролидов.
При тяжелой форме заболевания показаны: кислородотерапия, переливания крови, внутривенное введение витамины групп С, В, К.
Амбулаторное лечение кардита заключается в использовании препаратов, стимулирующих обмен веществ в миокарде – «Панангин», «Рибоксин», «Милдронат», поддерживающих доз сердечных гликозидов, антиаритмических, мочегонных и седативных средств.
Вывести все публикации с меткой:Кардит успешно лечится традиционными средствами современной медицины. Противовоспалительная и кардиальная терапии позволяют улучшить состояние больных и устранить симптомы болезни. Но не смотря на это, опасность осложнений остается актуальной во всех возрастных группах. Только своевременное обращение к специалистам и грамотное лечение больных помогут избежать развития хронических заболеваний сердечно-сосудистой системы.
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
sosudinfo.ru
что это такое, чем опасно, симптомы и лечение
Среди сердечно-сосудистых заболеваний довольно распространены кардиты различной этимологии. Кардит – общее название воспалительных заболеваний оболочек сердца.
Встречается довольно часто вне зависимости от возраста пациента, в том числе у новорожденных и более старших детей. Имеет не специфическую для сердечно-сосудистых болезней симптоматику, опасен возникновением осложнений.
Воспалительным процессом могут быть охвачены миокард, эпикард, эндокард, перикард.
Классификация и причины
Чтобы разобраться, что это такое — кардиты, стоит изучить их виды и формы. Классифицируют их по разным признакам. В первую очередь ревматический и неревматический.
Ревматический кардит развивается на фоне системного аутоиммунного заболевания – ревматизма. При этом в патологический процесс вовлечены все оболочки сердца, сначала поражается миокард, в результате чего могут возникнуть эндокардит, перикардит.
По статистическим данным, у 90-95 % взрослых больных (70-85 % у детей) уже при первой ревматической атаке поражаются оболочки сердца.
В 20-25 % случаях болезнь приводит к приобретенному пороку сердца. Большинство – 59 % от числа заболевших – благодаря своевременному активному лечению выздоравливает, какие-либо изменения в сердце отсутствуют.
Неревматический кардит обусловлен другими причинами. Также довольно часто встречается в медицинской практике. Неревматическим кардитам подвержены и взрослые (возраст и пол значения не имеют), и дети. У последних неревматический кардит встречается чаще, чем в категории «взрослые».
По данным специалистов, 0,5 % всех госпитализированных составляют дети с неревматическим кардитом. Аутопсия умерших несовершеннолетних показывает 2,3–8 % кардитов. Процент может вырастать до 10-15, если подтверждена вирусная инфекция.
На фото представлена классификация кардитов по локализации воспаления:

Неревматические кардиты имеют следующую этологию:
- Вирусный. Порождается вирусами гриппа, полиомиелита, краснухи, ветряной оспы, аденовирусами; энтеровирусами – герпеса, Коксаки, ЕСНО.
- Бактериальный. Причина: брюшной тиф или дифтерия.
- Аллергический. Причина: лекарства, вакцина, сыворотка.
- Грибковый. Причина: кокцидиомикоз.
- Паразитарный. Причина: токсоплазмоз, гистоплазмоз, шистосомоз.
- Неизвестной этимологии.
Классифицируют неревматические воспаления оболочек сердца также по периодам возникновения, характеру течения, степени тяжести и исходу.
По периоду возникновения:
- врожденные;
- приобретенные.
Врожденные кардиты бывают ранними или поздними, определяются у новорожденных в первые дни или месяцы жизни. Причина возникновения: внутриутробная вирусная/бактериальная инфекция, перенесенная матерью во время беременности.
Приобретенные кардиты возникают у малышей вследствие заражения вирусной, бактериальной инфекцией или ревматической атаки.
По длительности течения:
- острый (воспалительный процесс длится менее трех месяцев)
- подострый (воспаление продолжается до восемнадцати месяцев)
- хронический (болезнь протекает более полутора лет)
Симптомы и признаки
Первичная симптоматика воспаления сердечных оболочек затруднена и требует особого внимания лечащего врача. Характер течения болезни редко напрямую указывает на проблемы с сердцем. Особенно в случаях приобретенных кардитов после инфекционного заболевания.
Пациент жалуется на слабость, утомляемость, отсутствие аппетита, тошноту, снижение внимания. Такие общие симптомы сопутствуют многим болезням.
Развитие процесса дает более определенные признаки сердечной патологии: тахикардию, аритмию, глухость сердечных тонов, одышку, отеки, цианоз.
 Но они тоже часто совпадают с характерными чертами других сердечно-сосудистых заболеваний таких, как митральный стеноз, аритмия экстракардиального происхождения, ревматизм, порок сердца, опухолевые процессы в миокарде.
Но они тоже часто совпадают с характерными чертами других сердечно-сосудистых заболеваний таких, как митральный стеноз, аритмия экстракардиального происхождения, ревматизм, порок сердца, опухолевые процессы в миокарде.
У малышей кардит сопровождается кашлем, болями в области сердца. Сказать о боли ребенок не может, он старается избегать резких движений, дышать поверхностно.
Подтверждают диагноз сохраняющиеся длительное время при результатах ЭКГ признаки нарушения проводимости и автоматизма вместе с другими показателями, говорящими о гипертрофии левых отделов сердца и ишемии миокарда. Рентген выявляет изменения формы, увеличения сердечной ткани левого желудочка, замедленную пульсацию (80-85 % больных).
К какому врачу обращаться
Лечение заболеваний сердца проводит кардиолог. Именно он поставит точный диагноз, назначит квалифицированное лечение. При выявлении специфики заболевания продолжить лечение может узкий специалист, например, кардиоревматолог.
Первичную диагностику проблем с сердцем проводит терапевт. При малейшем подозрении он направит пациента к кардиологу.
При вирусном заболевании признаки кардита должен выявить инфекционист и также перенаправить заболевшего на консультацию к кардиологу.
Тактика лечения
Лечится заболевание комплексно и поэтапно. Требует длительного времени. Врач учитывает все нюансы: остроту процесса, насколько своевременно больной обратился за помощью, в какой форме протекает заболевание, что явилось его причиной, а также возраст заболевшего, его общее физическое состояние.
 При острой форме или резком обострении хронического кардита требуется госпитализация на 10-14 дней и до 1 месяца. В первой острой фазе назначают этиотропные антибактериальные препараты. Больной соблюдает строгий постельный режим.
При острой форме или резком обострении хронического кардита требуется госпитализация на 10-14 дней и до 1 месяца. В первой острой фазе назначают этиотропные антибактериальные препараты. Больной соблюдает строгий постельный режим.
Обязательна специальная диета – продукты, обогащенные солями калия, витаминами (рекомендованы: печеный картофель, курага, изюм), ограниченное потребление соли. Не следует употреблять продукты, задерживающие выведение жидкости из организма для профилактики отеков. Если заболевание протекает тяжело, назначают кислородотерапию.
При снятии острого воспаления сердечных оболочек допустимо амбулаторное лечение.
В первые два месяца лечения больной принимает противовоспалительные нестероидные препараты – индометацин, вольтарен в комплексе с витаминами, антигистаминными лекарствами и калием. Часто назначаются диуретики.
При тяжелом затяжном течении болезни врач может назначить преднизолон. В случае возникновения сердечной недостаточности показаны сердечные гликозиды. Если появляются признаки внутрисосудистого свертывания крови, назначаются препараты, улучшающие микроциркуляцию и метаболические процессы в миокарде. Возможно проведение антиаритмической терапии.
 Когда процесс проходит острый период, человеку рекомендованы занятия лечебной физкультурой.
Когда процесс проходит острый период, человеку рекомендованы занятия лечебной физкультурой.
Однако значительные физические нагрузки категорически противопоказаны. Детей освобождают от физкультуры и субботников. Профилактические прививки возможны не ранее, чем через пять лет и после консультации с кардиологом.
Также рекомендовано восстановительное лечение в специальных санаториях кардиологического профиля. Кардиолог или кардиоревматолог ведут наблюдение за пациентом в течение года: проводятся плановые осмотры и назначаются ЭКГ раз в три месяца.
Прогноз
Прогноз при воспалении оболочек сердца зависит от многих факторов: состояние здоровья и возраст пациента, состояние его иммунной системы, своевременность и грамотность проведенного лечения, наследственная предрасположенность, соблюдение рекомендаций врача и профилактических мероприятий.
Только когда через год-два у человека полностью исчезли все признаки воспалительного заболевания оболочек сердца, он считается полностью вылечившимся. Такой исход заболевания наблюдается чаще при острой форме кардита.
При подостром протекании заболевания или хроническом его варианте кардит имеет затяжное течение, что чревато различными осложнениями: аритмией, легочной гипертензией, гипертрофией миокарда и кардиосклерозом.
Любое из осложнений ухудшает прогноз выздоровления и не исключает летального исхода. В этом заключается опасность и коварство данного заболевания.
Профилактика
Специалисты делят профилактические мероприятия по предупреждению кардитов на первичные и вторичные.
Первичная
Первичная профилактика подразумевает меры по предупреждению возникновения заболевания. При ревматических кардитах профилактика направлена, прежде всего, на предупреждение возникновения и развития ревматизма в организме человека.
 Практически – это комплекс общеукрепляющих действий, таких как закаливание, физические упражнения, сбалансированное питание, прием витаминов и пр.
Практически – это комплекс общеукрепляющих действий, таких как закаливание, физические упражнения, сбалансированное питание, прием витаминов и пр.
В случаях неревматических кардитов цель профилактики – предотвращение заражения разными типами инфекций. Особое внимание требуется в периоды эпидемий. Комплекс мероприятий: общеукрепляющие и оздоравливающие процедуры, прием витаминов и препаратов, повышающих иммунитет.
В педиатрии первичная профилактика – это меры предупреждения заболевания беременных женщин инфекциями, выявление и санация очагов инфекции в организме будущей матери, соблюдение правил вакцинации. Особое внимание уделяется группам риска: беременные женщины с отягощенной наследственностью, сердечно-сосудистыми заболеваниями.
Профилактика кардита у детей: закаливание новорожденного, диспансерное наблюдение за детьми группы риска.
Вторичная
Вторичная профилактика включает ряд мер по предупреждению рецидивов и развития осложнений. Постоянное наблюдение специалистов, своевременность диагностики, терапии, курсы превантивного лечения.
При ревматических кардитах – это мероприятия, предупреждающие рецидивы ревматизма. Обычно включают в себя введение атибиотиков пролонгирующего действия (бициллин, пенициллин, ретарпен, пендепон).
Сроки проведения противорецидивного лечения определяются индивидуально. Пациентам со сформировавшейся сердечной недостаточностью предстоит принимать меры профилактики пожизненно.
Кардит – заболевание, которое успешно лечится современной медициной. Все же опасность осложнений по-прежнему остается серьезной во всех возрастных группах больных. Чтобы не заработать себе хроническое сердечно-сосудистое заболевание, следует своевременно обращаться к специалистам, точно описывать все беспокоящие симптомы, требовать глубокого обследования, своевременной постановки диагноза и назначения лечения.
oserdce.com
Кардит у детей: симптомы, лечение и последствия
Из числа недугов сердечно-сосудистой системы достаточно часты кардиты самого разного происхождения. Врожденный кардит у детей – обобщенное наименование воспалительных процессов сердечных оболочек. Заболевание возникает у многих людей, независимо от возрастной категории больного, в том числе у младенцев и детей более старшего возраста. Кардит наделен несвойственной для сердечно-сосудистых недугов клинической картиной, опасность заключается в появлении осложнений. Выделяют несколько видов заболевания. Классификация кардита у детей представлена ниже.
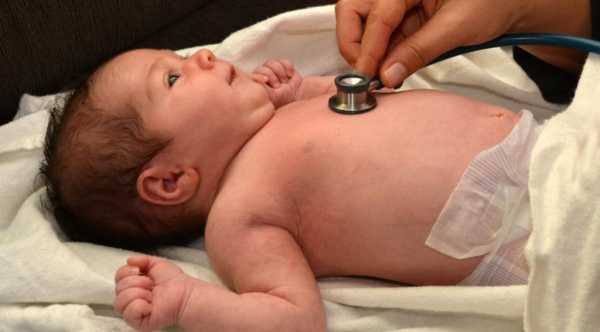
Клиническая картина
У детей кардиты возникают в утробе матери: ранний внутриутробный на четвертом – шестом месяце беременности, поздний – на третьем триместре. Самым распространенным основанием возникновения являются островирусные инфекции или заболевания, вызванные микробами, перенесенные будущей матерью в период беременности. Ребенок рождается уже с симптомами недуга (тахикардия, экстрасистолия, увеличение сердечных камер), или они начинают проявляться на первом-третьем месяце после рождения ребенка. Выявление симптомов кардита у детей не отличается от взрослых. Лечение обязательно проводится в стационаре.
Симптомы
Первыми симптомами становятся затруднение дыхания, одышка, бледность или цианоз (синюшный цвет) видимых оболочек слизистой. Общая симптоматика дополняется кашлем, сбоями работы желудка, расстройствами нервной системы. На электрокардиограмме можно увидеть сбои в ритме разной степени тяжести. Первые проявления признаков воспаления оболочек сердца являются непростыми, и поэтому им необходим особенный контроль специалиста-кардиолога.
Разновидность протекания недуга нечасто позволяет выявить непосредственно кардиологические заболевания. Особенно в ситуациях, когда кардиты приобретены после инфекционной болезни. Пациент чувствует слабость, быстро устает, плохо питается, ощущает тошноту, у него понижено внимание. Подобного рода общие признаки свойственны множеству заболеваний. У маленьких детей кардиту сопутствует кашель, сердечные боли. Заявить о болезненных ощущениях малыш не в состоянии, он пытается не шевелиться резко, дышать неглубоко.
В процессе развития заболевания симптомы выражаются еще ярче и четче. Тогда начинает возникать учащенное сердцебиение, тахикардия, глухость тона сердца, часто появляется затрудненное дыхание, отеки, цианоз, боли в сердечной области, кашель. Однако и это не свидетельствует о появлении кардита, поскольку симптомы схожи с такими проявлениями сердечных болезней, как аритмия, опухолевые образования, которые поражают миокард, митральный стеноз, порок сердца.

Ранний неревматический кардит
Ранний неревматический кардит у детей выявляют сразу после появления на свет либо в течение первого полугода жизни. У таких детей замечают бледный цвет кожи, видимые слизистые оболочки, малый вес, отставание от сверстников в росте или физическом формировании организма. Тахикардия (учащение сердцебиение) может появляться даже при полностью спокойном положении, она усиливается при небольшой физической нагрузке (когда малыша кормят, купают). Клинические рекомендации при неревматическом кардите у детей указывают на то, что родителям необходимо поддерживать здоровое состояние малыша. Также нужно обратить внимание на другие симптомы – это кроме прочего кардиомегалия (увеличение мышцы сердца), сердечная недостаточность, горб на сердце, появление отеков. Острая форма имеет место после инфекций, которые перенес ребенок.
Вирусный кардит
Вирусный кардит у детей чрезвычайно сложно определить, ведь для сеяния возбудителя необходим продолжительный период времени. При этом симптоматика дополняется повышением температуры до 39–40 °C, сбоями пульса, болезнями печени, увеличенным лейкоцитозом. Тщательно проследив за ребенком, который имеет проблемы с сердцем, можно увидеть, что он вялый и не такой энергичный, как его сверстники. Сердечные недуги различного вида на каком-либо периоде формирования всегда вызывают появление болевых ощущений в области груди.
Подострый кардит
Подострый кардит, главным образом, обнаруживается у детей в возрасте от двух до пяти лет. Такая разновидность недуга появляется или после острого кардита, или сама по себе через продолжительный промежуток времени после простудных и вирусных заболеваний.
Признаки подострой формы
Признаками подострого кардита являются:
- Интоксикационные реакции (бледный цвет кожи, быстрая утомляемость, возбудимость нервной системы и другие).
- Недобор массы тела.
- Сердечная недостаточность, развивающаяся с течением времени.
- Учащенное сердцебиение.
- Систолический шум.
- Увеличение размеров сердца.
В целом признаки подострого заболевания идентичны признакам острого кардита, но лечение вызывает затруднения, потому что появившаяся сердечная недостаточность порождена продолжительным деструктивными переменами. Как утверждают доктора, возвратное развитие болезни может наблюдаться через год-полтора, иначе подострый кардит становится хроническим. Не вызванные инфекциями типы кардита выражаются приблизительно схожими признаками разного уровня выраженности.
Ревматический кардит
Определение ревматического кардита у детей выявляется расхождением воспалительного процесса на сердечные оболочки. Как правило, беспокоит отдышка, сердцебиение при двигательной деятельности, боль в грудной клетке. У детей при постановке диагноза наблюдают учащенное сердцебиение, пониженное давление, систолический шум у верхушки сердца, патологический ритм галопа. После возникают признаки застоявшейся сердечной недостаточности, сбои в сердечном ритме. В ситуации с ревматическим перикардитом страдает сердечный клапан.
Лечение
Непростое сердечное заболевание, такое как кардит, излечивается у детей достаточно продолжительное время, в несколько этапов. Принцип комплексного лечения устанавливается, в первую очередь, от того, насколько вовремя отклонение было обнаружено и в какой степени оно запущено.
Учитываются причины и виды заболевания, сопровождающие хронические болезни, общее состояние здоровья (психическое, физиологическое). Острые формы течения болезни предполагают немедленную госпитализацию. Ребенок может проходит стационарное лечение от десяти дней до месяца. Ему назначается строжайший пастельный режим, лечебные процедуры начинаются с этиотропных антибактериальных лекарственных средств. Помимо них может быть назначено лечение кислородом, когда заболевание обретает запущенную степень и ребенок чрезвычайно тяжело переносит процедуры.
Режим питания
При кардите, лечащий специалист подбирает пациенту определенный режим питания, учитывая индивидуальные особенности организма больного. Предпочтительны продукты, богатые питательными веществами, калиевыми солями. Рекомендуется включить в рацион сухофрукты и печеный картофель. Следует убрать из меню соль, продукты, способствующие образованию отеков, те, что задерживают в организме жидкость (копченое, соленое).
Медикаментозное лечение кардита у ребенка
Чтобы устранить острую воспаленность сердечных оболочек, иногда доктора считают возможным назначить домашнее лечение. Примерно в течение двух месяцев вводится применение противовоспалительных нестероидных средств, например, «Вольтарен», «Индометацин», «Преднизолон». Кроме того, назначают витаминные комплексы, антигистамиинные средства, калий. Могут прописать диуретические средства, сердечные гликозиды. Когда у малыша отмечается свертываемость крови внутри сосудов, ему назначают средства для улучшения циркуляции крови, стабилизирующие в миокарде метаболизм.

Физкультура
В зависимости от течения заболевания предписывается лечение, направленное на устранение аритмии. К этой категории можно отнести лечебную физкультуру, которая исключает тяжелые занятия. После этого ребенка отправляют на восстановление в оздоровительные учреждения, пансионаты, лечебные учреждения по профилю кардиологии.
Наблюдение за состоянием малыша
Специалист, назначавший лечение, стабильно в течение года после лечения проводит наблюдение за ребенком. Чтобы определить состояние ребенка после курса терапии, раз в три месяца ребенок проходит электрокардиограмму. Задача родителей – соблюдать клинические рекомендации при кардите у детей. В течение пяти лет после лечения запрещаются все прививки. При проведении электрокардиограммы определяются сбои сердечного ритма и проводимости. На рентгеновских изображениях можно будет рассмотреть увеличение сердца в объеме, видоизменение его формы, увеличение легких вследствие застоя вен, возникновение отечности. Исследование с помощью ультразвука выявит увеличение сердечных полостей и прочие видимые отклонения от нормы.

Осложнения
Кардиты у детей вызывают новые проблемы со здоровьем. Как и при хроническом заболевании, появляются осложнения в работе сердца, дыхательной системы, побуждая возникновение болезней сердечно-сосудистой системы. Такого рода последствия тормозят устранение основного заболевания, в этом случае прогнозирование может быть лишь негативным, вплоть до летального исхода. Поэтому своевременное начало лечения чрезвычайно важно. Результатом этого отклонения у маленьких детей может явиться разрастание соединительной рубцовой ткани или гипертрофия миокарда, время от времени появляется слипчивый перикардит, склероз в системе артерий легких либо нарушения работы клапана (при обострившемся течении заболевания). У пациентов, которые старше трех лет, недуг зачастую оканчивается возвращением к полноценной здоровой жизни.
В завершение можно еще раз заметить, что лишь только вовремя совершенный визит к специалистам при появлении признаков заболевания у малыша, подробное исследование и качественно подобранные методы лечения в разы увеличивают возможность удачного выздоровления и уменьшает возможность появления осложнений.
Как предотвратить заболевание?
Первичная профилактика предусматривает предотвращение заражения плода в период беременности, закаливание малыша, терапию острой и хронической очаговой инфекции, диспансерный мониторинг за ребенком из группы риска по сердечно-сосудистым болезням.
Вторичная профилактика ориентирована на предотвращение осложнений и рецидивирования процесса, достигаемое точным соблюдением принципов диспансерного исследования пациентов.
fb.ru
у детей, взрослых, ревматический, причины, симптомы, диагностика и лечение
Воспаление нескольких оболочек сердца инфекционного или аллергического характера называется вирусный кардит. Заболевание поражает все возрастные группы. Особенно восприимчивы к нему маленькие дети. По статистике мальчики болеют значительно чаще девочек. Кардит очень опасен осложнениями. Дети, которых поразило данное заболевание, отстают в физическом развитии, у них наблюдается сильная одышка, синюшность, учащенное сердцебиение. Важно понять, что это такое кардит, как его распознать и лечить.
Виды
Кардит, в зависимости от времени возникновения, подразделяют на следующие виды:
- врожденное;
- приобретенное.
Врожденный кардит у ребенка диагностируют в первые часы жизни. Приобретенный кардит возникает, как следствие инфекционных заболеваний. Протекает болезнь по-разному и подразделяется на острый, подострый периоды, хронический и рецидивирующий. Хронический длится до двух лет.
 Слои стенки сердца
Слои стенки сердцаПо происхождению классифицируется на инфекционный, аллергический, ревматический и идиопатический.
Причины
У детей
Бактериальный кардит характерен для детей дошкольного возраста. Причины вирусного кардита у ребенка могут быть следующие:
- Различные виды стрептококков, стафилококков, а также возбудители брюшного тифа, дифтерии.
- Грибковый кардит вызывают кандиды, аспергиллы.
- Паразитарный кардит провоцирует токсоплазмоз, гистоплазмоз.
- Наряду со всеми причинами кардита наблюдают аллергию на медикаменты, вакцины, а также на химические средства.
У взрослых
Основные причины кардита у взрослых – это инфекция организма. Вирусный кардит вызывают: вирус парагриппа, герпес в крови, краснухи, цитомегаловирус, аденовирус.
Ревматический
Отдельно классифицируют ревматический кардит, отличающийся воспалением всех сердечных оболочек.
Факторы и причины, провоцирующие возникновение болезни:
- переохлаждение организма;
- ослабленный иммунитет;
- стрессовые ситуации;
- интоксикация организма;
- хроническая усталость;
- генетическая предрасположенность;
- операционное вмешательство;
- получение высоких доз радиации;
- влияние физических агентов.
Неревматический
Неревматический кардит бывает врожденным, когда инфекция передается внутриутробно от матери ребенку. Приобретенный кардит сердца вызывают перенесенные вирусные инфекции в течение жизни.
В сердце с кровью попадает возбудитель заболевания, затем в миоцитах начинается копирование микробов, вызывая интоксикацию и воспаление оболочек сердца. Как следствие, присоединяется сосудистая проницаемость и появляется тромбоз вен, гипоксия.
Организм человека микробы воспринимает как антигены и вырабатывает к ним антитела. Возникает защитная реакция и патологический процесс блокируется. В пораженных участках коллаген уплотняется и образуется рубец.
Для вирусного кардита характерно обострение на фоне неблагоприятных внешних факторов. Болезнетворные вирусы вызывают интоксикацию, в результате которой поражается миокард и развивается дистрофическое воспаление. В связи с этим нарушается свертывание крови, клетки сердечной мышцы начинают проявлять разрушительную активность против самих себя. В сосудах сердца происходит разрастание ткани, при этом сердце увеличивается в размере, листки перикарда утолщаются.
 Локализация кардита
Локализация кардитаСимптомы
Симптомы кардита вирусного происхождения аналогичны признакам отравления: расстройство пищеварения, слабость, боль в сердце колющего или давящего характера. Во время детального обследования организма выявляется кардиомегалия, пониженное давление, нарушение сердечного ритма.
Для заболевания бактериологического характера свойственна сложная диагностика. У больного наблюдается повышение температуры тела, озноб, загрудинная боль в области сердца, затрудненное дыхание, хрипы. При остром течении происходят подкожные кровоизлияния, гипотония, увеличение размеров сердца.
Ревмокардит отличается воспалительным процессом на оболочках сердца. Пациенты говорят о стабильных симптомах одышки, учащенном сердцебиении при физических нагрузках, о сердечной боли.
Дети с диагнозом врожденный кардит отстают в физическом развитии, испытывают усталость при употреблении пищи, чаще всего имеют бледные кожные покровы. В результате обследования выявляют увеличение размеров сердца, легочные хрипы, орхит, сыпь на коже и слизистых оболочках.
Острая и хроническая форма кардита
Развитие острой формы кардита завершается выздоровлением, но иногда переходит в подострую. У пациентов симптомы интоксикации могут нарастать, но быть менее заметными, вызывая сердечную недостаточность. Хронический кардит протекает бессимптомно, самочувствие не нарушается. Позже проявляется отеком конечностей, увеличением размеров печени, экстракардиальными проявлениями.
Хроническая форма кардита протекает длительно и сопровождается различными осложнениями.
 Характерный симптом всех форм кардита — одышка, острая боль в области сердца
Характерный симптом всех форм кардита — одышка, острая боль в области сердцаДиагностика
Диагностика кардита проводится только после подробного анамнеза, который можно подтвердить с помощью лабораторных исследований:
- При анализе крови выявляют повышенное содержание лейкоцитов, диспротеинемия, повышенная скорость оседания эритроцитов.
- Микробиологические исследования показывают наличие антител антибактериальных, противовирусных и антикардиальных.
- Медики рекомендуют сдать ревматоидные пробы, если подразумевается ревмокардит.
- В иммунограмме наблюдается превышение показателей IgM и IgG.
- Очень информативным исследованием считается ЭКГ сердца, при котором диагностируют нарушения в миокарде.
- Изменения размеров сердца показывает обычная рентгенография грудной области. Этим же методом диагностируют застой в легких.
- Ангиокардиография помогает провести исследование сосудов и полостей сердца с помощью контрастного вещества.
- Ультразвуковое исследование позволяет увидеть размеры сердечных камер, наличие жидкости.
Лечение
Эффективное лечение кардита, возможно только применяя комплексные методы борьбы. Врачи выписывают пациентам медикаменты, убивающие микробы, снимающие воспаление и продуцирующие иммунитет.
Выделяют три метода борьбы с сердечным кардитом:
- лечение в условиях стационара;
- наблюдение в участковой поликлинике;
- закрепление результата санаторным лечением.
Пациентам рекомендовано ограничение двигательной активности. Ограничивают соль, но в больших количествах рекомендуют сухофрукты, печеную картошку.
Восстановление организма детей и взрослых после кардита медики настоятельно рекомендуют проводить в санаторных условиях. Дети после перенесенного заболевания наблюдаются в поликлинике у кардиолога до трех лет.
Важно строго соблюдать назначения врача для успешной борьбы с кардитом. При первых признаках дискомфорта нужно срочно обратиться к доктору. Традиционная медицина достаточно эффективно лечит болезнь в разных возрастных группах.
sostavkrovi.ru
симптомы и лечение болезни, возможные осложнения и лекарства
 |
| Эндокардит под микроскопом |
Заболевание представляет собой воспаление оболочек сердца в его различной этиологии и локализации. Кардит способен поражать:
- миокард;
- эпикард;
- эндокард;
- перикард или околосердечную сумку.
Термин «кардит» является общим названием, которое способно выражать множественные поражения оболочек сердца.
Этиологические причины возникновения кардита
Исходя из причин, которые провоцируют заболевание различают кардит:
- Вирусный. Его провокаторами являются собственно вирусы: простого герпеса, цитомегалии, краснухи, энтеровирусы коксаки А и В, ЕСНО и много других.
- Бактериальный. Возникает на фоне размножения бактерий, паразитов, грибковых инфекций
- Аллергический. Провоцируют лекарственные средства, вакцины, сыворотки;
- Идиопатический. Этиология которого неизвестна. Иными словами невозможно установить причину спровоцировавшую развитие воспалительного процесса;
- Ревматический. Возникает на фоне заболевания ревматизмом;
- Неревматический. Развивается под влиянием любого фактора, доминирующим остается инфекционный.
Заболевание происходит путем попадания возбудителя болезни в ткани сердечного органа, проникая в специальные клетки миоциты, которые составляют основу мышечной сердечной ткани, происходит процесс репликации за счет белковых структур захваченных клеток.
Классификация кардита
В классификации этой болезни различают:
- Период возникновения собственно заболевания:
а) врожденный кардит;
б) приобретенный кардит. - Форма кардита (зависит от локализации процесса).
- Степень тяжести заболевания;
а) легкая;
б) среднетяжелая;
в) тяжелая. - Течение заболевания
а) острое – до трех месяцев;
б) подострое – до восемнадцати месяцев;
в) хроническое – более восемнадцати месяцев:
- Рецедивирующее;
- Первично-хроническое (варианты):
2.1. Застойный.
2.2. Гипертрофический.
2.3. Рестриктивный.
- Форму и степень сердечной недостаточности:
а) левожелудочковую (степени):I;
б)правожелудочковая (степени):
IIA;
IIБ;
III.I;
IIA;
IIБ;
III. - Тотальная.
- Исход и осложнения:
1. Кардиосклероз.
2. Гипертрофия миокарда;
3. Нарушение ритма и проводимости:
а) легочная гипертензия
б) поражение клапанного аппарата;
в) констриктивный миоперикардит;
г) тромбоэмболический синдром.
Этиологические виды кардита
Вирусный кардит
Проявляется признаками воспаления. Сопровождается:
- общевоспалительными симптомами;
- слабостью;
- недомоганием;
- потливостью;
- частыми кардиалгиями (болями от колющих в области сердца до выраженных стенокардических).
На поражение миокарда указывают перебои в работе сердца, одышка. Обследование показывает цианоз губ и носогубного треугольника, тахикардию, малое наполнение пульса. В тяжелых случаях наблюдается альтернирующий пульс. В случае:
- Легкой степени заболевания. Размеры сердца практически не меняются, наблюдается чаще смещение границ тупости сердечного мускула только влево;
- Тяжелой степени заболевания. Сердце увеличивается в размерах, а его границы смещаются во все стороны. Артериальное давление в таком случае будет нормальным или же заниженным.
При вирусном кардите будет прослушиваться расщепление I тона, возможны выявления дополнительно III и IV тонов, которые будут создавать так называемый «ритм галопа». Все эти признаки указывают на явное ослабление миокарда, а также на снижение его скоральной способности. В верхней части сердца возможно появление мышечного систолитического шума. Однозначно описать симптоматику вирусного кардита просто невозможно. Она всегда вариабельна и разнообразна и определяется особенностями проявления симптомов миокардита.
Различают следующие:
- Малосимптомный.
- Псевдокоронарный или болевой.
- Декомпенсационный, сопровождающийся нарушением кровообращения.
- Аритмический.
- Псевдоклапанный или с присутсвующими признаками дисфункции клапанов.
- Тромбоэмболический.
- Смешанный.
Диагностика вирусного кардита
Результаты лабораторных исследований при кардитах специфичностью не отличаются.
Обнаруживается:
- увеличение СОЭ;
- лейкоцитоз;
- повышенный уровень содержания сиаловых кислот;
- диспротеинемия, сопровождающаяся увеличенным количеством содержания гамма- и альфаглобулинов;
- появление СРБ.
При остром инфекционном кардите из глоточного секрета выделяются вирусы или бактерии. Соответственно кровь наполняется повышенным содержанием антибактериальных или противовирусных антител. Выявляются изменения в иммунном статусе, а в сыворотке крови обнаруживаются антикардиальные антитела. Важное значение в диагностике заболевания имеет электрокардиография, которая способна показать поражение миокарда даже в случае легкой формы заболевания. Путем рентгенологического исследования обнаруживается изменение размеров сердца либо его отдельных отделов. Существует еще огромнейшее количество способов определения данного заболевания, но все они интересны исключительно врачам и для обычного читателя не представляют никакого интереса.
Лечение вирусного кардита
Состоит из двух этапов:
- Стационарного (в случае острого периода протекания болезни или ее обострения).
- Поликлинического или же санаторного (период прохождения поддерживающей терапии).
Острый период протекания заболевания
Ограничивается двигательная активность на протяжении семи или четырнадцати дней для детей. В случае тяжелого протекания болезни период ограничения продлевается. Впрочем, на долго постельный режим не рекомендуется практиковать из-за возможного отрицательного влияния на сердечно-сосудистую систему. Питание рекомендуется полноценное, богатое на витамины, белки, жиры и углеводы. В случае обнаружения недостаточного кровообращения ограничивается употребление поваренной соли до 3-ех или 5-ти гр./сутки и соответственно жидкости до 1-го или 1,5-ра литра.
Собственно питьевой режим определяется количеством выделяемой мочи. По мере ликвидации недостаточности кровообращения все ограничения возвращаются согласно возрастной категории. В рацион питания обязательно должны входить продукты с повышенным содержанием солей калия:
- курага;
- орехи;
- изюм;
- инжир;
- печеный картофель;
- чернослив.
Полностью исключаются те продукты питания, которые оказывают возбуждающее действие:
- кофе;
- пряности;
- крепкий чай;
- чеснок;
- хрен.
Применение противовирусных средств нельзя назвать успешным. В частности препараты на основе интерферона действенны только на ранней стадии проявления заболевания. Эффективной считается патогенетическая терапия, действие которой направлено на устранение иммунных нарушений и торможение воспалительных процессов. Широк применяются:
- противовоспалительные нестероидные препараты;
- индолуксусные кислоты;
- фенилпропионовые кислоты.
В случае изменений в микроциркуляции крови назначают антикоагулянты: гепарин, дипиридамол и курантил. С целью улучшить протекающие в клетках миокарда процессы метаболизма назначается кардиотропная терапия. Исходя из того, что вирусный кардит нарушает ритм сердца больным прописываются антиаритмические препараты, которые направлены на восстановление функций автоматизма, проводимости и возбудимости.
Бактериологический кардит
Выделяют два типа этого заболевания:
- Острый бактериологический кардит.
- Подострый бактериологический кардит.
Острый бактериологический кардит
Распознается очень трудно. Необходимо выращивание гемокультур для определения возбудителя. Температура тела находится в пределах от 36-ти до 40-ка градусов. Лейкоцитоз значительный от 20 000-ти до 40 000-ка тысяч. Пульс легко сдавливаемый, частый, неправильный. При ощупывании селезенка мягкая, а печень болезненная.
Различают две формы заболевания:
- Тифоидная;
- Септико-пиемическая.
Для лечения используются антибиотики, которые делают состояние больного не таким безнадежным. Тем не менее, в случае позднего обращения, когда поражение достигло больших масштабов, даже применение антибиотиков не гарантирует положительного исхода ситуации. Впрочем, лечение будет исходить из выделенного возбудителя, а также на основании общей картины.
Подострый бактериологический кардит
В детском возрасте встречается крайне редко. У грудничков практически никогда. Болезнь проявляет себя среди вековой категории от 20-ти до 40-ка лет. В основном поражает тех людей, которые уже имели проблемы с сердцем. Симптоматика заболевания протекает медленно и коварно. Сначала идут жалобы на:
- утомляемость;
- слабость;
- отсутствие аппетита;
- бледность.
Позже следуют:
- одышка;
- боли в животе;
- головокружение;
- головная боль.
Могут болеть суставы, которые не поддаются воздействию салициловых препаратов и пирамидона. В связи с тем, что в кровоток, а также внутренние органы попадают оторвавшиеся гнойные формирования, они заражают весь организм очагами воспаления. Болезнь, в острой форме сопровождается кожными кровоизлияниями, уменьшением силы сердечного ритма.
Для лечения заболевания используют пенициллин с нарастающей дозировкой через каждые 2-3 часа. Параллельно используются разнообразные препараты сульфамидов. В случае не определения возбудителя используются антибиотики широкого спектра действия. Из-за тяжелой формы анемии, а также с целью общего укрепления организма приходится прибегать к частым переливаниям крови. Также внутривенно вводятся витамины групп С, В, К. Прекращение лечения возможно исключительно в случае длительного отсутствия повышенной температуры. В период выздоровления и после него пациент еще длительное время находится под наблюдением врача.
Аллергический, идиопатичсекий, ревматический и неревматический кардиты
Отдельно останавливаться на всех вышеупомянутых формах заболевания нет необходимости, поскольку симптоматика в основном одна и та же. Применение форм и методов лечения зависит от множества факторов, которые выходят далеко за понимание этой болезни. Она также затрагивает множественные аспекты кардиологии углубление в которые будут интересны исключительно медикам.
Приобретенный и врожденный кардиты
Приобретенный кардит
Острая форма заболевания
Начальный период заболевания отличается полиморфизмом в клинической картине и складывается из признаков соответствующих инфекционному заболеванию, а также наполнен и рядом иных неспецифических симптомов, среди которых выделяют лихорадку. Характерны болевые ощущения в разных локализациях. По мере прогрессирования болезни явно выражается одышка, а в процесс дыхания вовлекается дополнительная мускулатура, прослушиваются влажные и/или свистящие сухие разнокалиберные хрипы.
Среди возможного исхода заболевания выделяют:
- Выздоровление.
- Летальный исход.
- Переход в хроническую форму.
Признаки заболевания проявляют себя за долго до начала явных изменений в сердечном мускуле.
Хроническая форма заболевания
Встречается у детей в возрасте старше 7-ми или 10-ти лет. Длительное время протекает бессимптомно, и ребенок чувствует себя превосходно. Проявление заболевания разнообразно: от внезапной декомпенсации до экстракардиальных проявлений. Это приводит к неверному установлению диагноза:
- бронхит;
- гепатит;
- цирроз печени;
- хроническая пневмония.
Хотя при осмотре возможно выявление левостороннего сердечного горба. Толчки будут ослаблены, а границы сердца расширены в обе стороны. Появляются также симптомы сердечной правожелудочковой недостаточности, увеличения печени и отечности нижних конечностей.
Врожденный кардит
Диагноз будет верный в том случае, если все симптомы болезни были выявлены еще внутриутробно или в роддоме. Также врожденным называют кардит, признаки которого наблюдаются у грудничка первых месяцев жизни. Среди ранних признаков различают:
увеличение сердца;
расширение полости левого желудочка;
утолщение его мышечной оболочки.
Среди методов обследования применяют:
- ЭКГ;
- катетеризация полостей сердца;
- рентгенологическое обследование грудной клетки;
- ангиокардиографию.
Симптомы кардита у детей
Собственно нет отдельно симптомов кардита у детей и у взрослых. Среди признаков заболевания выделяют следующие:
- болевые ощущения в области сердца;
- слабый и учащенный пульс, возможен аритмичный;
- расширение границ сердца;
- снижение артериального давления;
- наличие систологического шума и ритма работы сердечного мускула;
- перикардит.
В завершение разговора хотелось бы напомнить, что нельзя такое заболевание отдавать в руки времени или пытаться лечить себя странными народными методами, которые в этом случае не имеют очевидных рецептов направленных на устранение проблемы. Хотелось бы также уточнить, что в далекие времена люди попросту умирали от огромного количества болезней, которые теперь лечит современная медицина.
ineboleem.com
1. Неревматические кардиты у детей. Этиология, классификация. Клиника и диагностика врожденных и приобретенных кардитов, лечение.
Это воспалительные заболевания миокарда различной этиологии, не связанные с В-гемолитическим стрептококком группы А и дифф болезнями соединительной ткани. Полиэтиологическое заболевание: вирусы оспы, краснухи, герпес, грипп, бактерии тифа, дифтерии, микоплазмы, хламидии, паразиты токсоплазмы, шистосомы, грибки кокцидиомикоз, аспергилла, кандида, аллергии на ЛС, вакцины и сыворотки.
Предрасполагающими факторами служат: гпч серд.мыщцы наследственная, генетич неполноценность иммунитета, васкулиты.
Патогенез: прямое действие с образованием аутоаллергенов, иммунное повреждение, сосудистые повреждения с отеком миокарда, участки воспаления, некроза, фиброзирование.
Классификация. Врожденный ранний (повреждение в первые 4-7 месяцев беременности, без воспаления) и поздний (в последнем триместре с воспалением, без фиброза), приобретенный, по этиологии, кардит/поражение проводящей системы, острый (3мес) подострый (18мес), хронический, по тяжести, по форме – левож, правож, тотальный, 1, 2-а, 2-б, 3 степени, по исходам – кардиосклероз, гипертрофия, н-е ритма и проводимости, гипертензия легочная, поражение клапанного аппарата, констриктивный миоперикардит, тромбоэмболич синдром.
Клиника: ранний врожденный.
нарушение сократит ф-ции сердца, дилятация полостей, проявления кардита, кардиомегалия и серд.н, одышка, кашель, интеркурентные инфекции, плохая прибавка в весе, бледностть, вялость, потливость, цианоз носогуб.треугольника, утомляемость.
поздний врожденный:
манифест чаще в 1-6 месяцев, иногда сразу после рождения или на 2-3 году. отставаемость в массе, росте, пневмонии, простуды, бледность и цианоз, вялость, утомляемость, судороги, тх, одышка в покое, стойкие нарушения ритма и проводимости.
Объективно: Границы сердца расширены влево и вверх, верхушечный толчок расширен, рано формируется «сердечный горб» (при раннем НК), который к 5-6 месяцам выражен.
Аускультативно: глухость I тона на верхушке, акцент II тона на легочной артерии. При нарастании СН – трехчленный ритм галопа. Систолический шум за счет относительной недостаточности митрального клапана.
Особенность СН при фиброэластозе – рефрактерность к проводимой терапии, что принципиально отличает это заболевание от острых и подострых кардитов.
ЭКГ: Синусовая бради- или тахикардия, нарушение проводимости, снижение вольтажа зубцов, удлинение интервала Q-T, инверсия зубца Т, отклонение эл.оси
Рентгенография: усиление легочного рисунка за счет венозного застоя. Сердце увеличено в поперечнике. Характерна шаровидная или трапециевидная форма сердца со сглаженной талией для раннего врожденного НК.
Эхокардиогр: уплотнение эндокарда, дилятация ЛЖ и предсердия, гипокинезия перегородки ЛЖ, смещение митрального клапана к задней стенке, резкое уменьшение фракции выброса менее 45 %.
у 40 % пациентов – тромбы в области верхушки ЛЖ.
Тяжесть определяется: степенью гипотрофии миокарда, кардиосклероза, включая утолщение (см сокр способность, блокады и экстрасистолии), гипертензией легочной (акроцианоз, акцент 2 тона гипертрофия правых отделов), AV недостаточностью, перикардитом, тромбоэмб.синдромом – судороги, парезы, боли.
Приобретенные миокардиты всегда четко связаны с перенесенной инфекцией.
– вялость, слабость, утомляемость, клиника поражения сердца на фоне угасания инфекции, кашель, усил при перемене положения тела, 20% рвота, судороги, нарушения сознания, через 2-3 недели повышение температуры, увеличение печени, сильные боли в животе, нарушения ритма, снижение диуреза и пастозность.
Объективно: ослабление 1 тона, тк, систш на верхушке., рентген: увеличение границ сердца, эхокг: дилятация ЛЖ, сниж сократит.с-ти,
ЭКГ: Снижение вольтажа зубцов в первые 2-3 недели, затем становятся высокими, особенно QRS, затем вновь снижаются. Синусовая тахикардия. Изменение сегмента ST и зубца Т.
Лабораторная диагностика: увеличена СОЭ, повышены α, γ-глобулины, СРБ (+), нейтрофильный лейкоцитоз.
Биопсия правого желудочка – стандарт диагностики (!)
Эндокардит: поражаются клапанные структуры, эндокард, эндотелий магистральных сосудов, прилегающих к сердцу.
Сопровождается бактериемией с поражением различных органов и систем.
Диагноз подтвержден при:
Выделении микроорганизмов из вегетаций, эмболов, интракардиального абсцесса или при наличии 2 больших клинических критериев (гемокультура+, изменения клапанов, абсцесс сердца), 1 большого+3 малых, 5 малых клинических критериев (з-я сердца в анамнезе, в/в препараты или наркотики, 38С+, эмболы, инфаркты легких, пятна Дженуэя, иммунологические феномены – узелки ослера, пятна Рота, гломерулонефриты, ревмфактор, гемокультура с серологич повреждением, эхокг)
так же анемия, повышение СОЭ, тромбоцитопения, гематурия, сдвиг формулы влево, протеинурия, острофазовые показатели.
Хир.лечение: нарастающая СН, устойчивое к терапии течение, абсцессы, аневризма синуса, выявление стафилоккоков и грибов, обструкция клапанов, развитие эндокардита на протезе клапана.
Перикардит: воспаление висц. и париет. листков, острый и хронич.
Боль различной интенсивности в области сердца, за грудиной.
Шум трения перикарда
ЭКГ: QRS не изменяется, конкордантный подъем ST с одновременной выпуклостью книзу с переходом к высокому Т, через 1-2 сут ST смещается ниже изолинии, становится выпуклым, затем постепенно вновь возвращается к изолинии. Через 10-15 сут становится 2х-фазным или отрицательным.
ЭхоКГ: утолщение листков перикарда.
Хронический адгезивный (слипчивый) перикардит.
Аускульттивно в конце систолы – короткий звук – тон тигля.
Шум трения перикарда.
ФКГ, ЭхоКГ.
Хронический констриктивный (сдавливающий) перикардит.
Одышка, тахикардия.
Высокое венозное давление, набухание вен.
Увеличение печени, анасарка, асцит.
Патологический 3-й тон (перикард-тон).
Парадоксальный пульс.
Элевация ST, зазубренность Т, негативный Т в стандартных отведениях V5-6, высокий заостренный, расширеный Р, НБПНПГ.
ЭхоКГ – жидкость в полости перикарда, утолщение перикарда.
Хир.лечение при: клинике тампонады сердца, подозрении на гной, большой резистентный выпот.
Лечение всего: постельный режим длительностью до 8 нед и более. Расширять режим с учетом состояния ССС и функциональных тестов.
Диета № 10. Ограничение жидкости, обогащение калием, магнием: изюм, курага, чернослив, орехи и т.д. Из медикаментозных корректоров этих ионов – панангин, аспаркам, магнерот в средних дозах по 4 недели ежеквартально.
Курсы антбиотикотерапии (при интеркуррентных заболеваниях, малых хирургических вмешательствах, обострении хронических очагов инфекции):
Полусинтетические пенициллины: аугментин, амоксициллин и т.д. 10-14 дней.
Макролиды:
Рокситромицин – 7,5мг/ кг 2 раза;
Азитромицин – 10 мг/кг 1 раз в сутки;
При подозрении на инфекционный эндокардит парентерально: ампициллин 100-150 мг/кг, амикацин 2 мг/кг, ванкомицин 10-15 мг/кг
Длительность курса зависит от этиологии: стрептококковая – 4 нед, стафилококковая- 6 нед, Гр «-» бактерии- 8 нед.
Глюкокортикостероиды при тяжелом течении (шок, аллергия), СН, нарушениях ритма: преднизолон 0,8-1,5 мг/кг/сут.
НПВС. При вирусной этиологии в острую фазу ОРВИ противопоказаны, так как усиливают повреждение кардиомиоцитов.
При подостром и хроническом течении – аминохинолиновые препараты на минимум 6 месяцев.
Противовирусная терапия – иммуноглобулины в/в в высоких дозах.
Для лечения СН:
Кардиотонические средства: дигоксин, строфантин, добутамин
Диуретики:
Амилорид 2,5-10 мг в сутки. Не дают при гиперкалиемии.
Гипотиазил 1-2 мг/кг/сутки, максимально – 4 мг/кг/сутки.
Индопамид (арифон) 1,25-2,5 мг 1 раз в сутки.
Металазон 2,5-5 мг/сутки в 1-2 приема.
Фуросемид 1-3 мг/кг/сутки.
Ингибиторы АПФ:
Каптоприл (капотел) 0,3-1,5 мг/кг/сутки внутрь
Лизиноприл 2,5-20 мг/сутки
Эналаприл (ренитек, энап) 0,1-0,4 мг/кг/сутки
В-адреноблокаторы:
Бисопролол: наальная доза – 0,625 мг/сутки постоянно повышая до 2,5 мг/сутки.
Карведилол (дилат ренд) – 6,25 мг/сутки, увеличивая до 25-50 мг/сутки в 2 приема.
Метопролол (лопресол) – 5-10 мг/сутки в 2 приема.
Соталол (лоритмик, бетапейс) – 2 мг/кг/сутки до 6 мг/кг/сутки в 2-3 приема.
Пропранолол (анаприлин, обзидан, индерал) 0,5-4 мг/кг/сутки внутрь; в/в – по 0,01-0,02 мг/кг медленно 0,005 мг/мин.
Блокаторы кальциевых каналов:
Верапамил (изоптин) 1-4 мг/кг/сутки внутрь; в/в 0,1-0,15 мг/кг медленно.
Дилтиазем (кардизем) 2-3 мг/кг/сутки в 3 приема.
Антиаритмические:
Амидарон (кордарон) 10-15 мг/кг/сутки внутрь; в/в 5 мг/кг капельно на 5% глюкозе.
Ритмилен (дизопирамид) 5-10 мг/кг/сутки; подросткам до 400 мг/сутки в 3-4 приема.
Антикоагулянты: дипиридамол, варфарин.
Препараты метаболического антиагрегантного действия – актовегин, витамакс, витамины группы В (В12, В15), карнитин, ККБ.
studfiles.net
Неревматический кардит – у детей, лечение
Кардит – воспаление оболочек сердца различной локализации и этиологии. Заболевание может поражать эпикард, эндокард, миокард, а также так называемую околосердечную сумку – перикард. В настоящее время используется общий термин «кардит», так как заболевание может одновременно поражать несколько оболочек сердца.
Кардит: этиология и патогенез заболевания
Ведущая роль в развитии кардитов принадлежит инфекционным агентам (вирусные кардиты, провоцируемые энтеровирусами Коксаки, вирусом простого герпеса, ЕСНО, цитомегаловирусом, вирусом краснухи, полиомиелита, аденовирусами). Также причинами возникновения кардита становятся бактериальные, паразитарные, грибковые инфекции, аллергические реакции. Выделяют кардит идиопатического характера при неустановленных причинах развития воспалительного процесса.
Патогенез кардитов рассматривается таким образом: возбудитель попадает непосредственно в ткани сердца (эндокард, миокард, эпикард и околосердечную сумку – перикард), проникая в миоциты (особый тип клеток, составляющий основу мышечной ткани), где происходит его репликация, а именно, воспроизведение возбудителей преимущественно за счет белковых структур клетки, что существенно нарушает функционирование клеток-хозяев. В ответ на инфекционное поражение повышается выработка интерферона в организме, который препятствует дальнейшему поражению тканей сердца. Затяжная реакция организма на внедрение возбудителя в ткани сердца наблюдается крайне редко. В таких случаях речь идет о латентной, персистирующей инвазии. Как правило, возбудитель блокируется и элиминируется в скором времени. Во время реабилитационного периода в пораженных тканях наблюдается активный синтез коллагена, который, уплотняясь и превращаясь в фиброзную ткань, замещает очаги некроза.
Неревматический кардит: классификация, дифференциация
Неревматический кардит – воспаление оболочек сердца, обусловленное различными факторами, за исключением ревматизма и прочих системных заболеваний.
Ревматизм – системный воспалительный процесс с основным очагом локализации в оболочках сердца. Ревмокардит – основное проявление ревматического процесса в организме.
Неревматические кардиты диагностируются у пациентов всех возрастных групп и половой принадлежности. Однако чаще кардиты диагностируются в раннем возрасте. Мальчики в большей степени подвержены риску развития кардита.
В современной медицинской практике предусматривается классификация неревматических кардитов по периоду возникновения, типу возбудителя, степени тяжести, характеру течения, исходу.
По периоду возникновения различают врожденные и приобретенные кардиты. Врожденные кардиты являются следствием перенесенной матерью вирусной либо бактериальной инфекции. Ранние врожденные кардиты являются результатом перенесенного заболевания на 4-7 неделях беременности. Поздний врожденный кардит развивается в результате перенесенных инфекций в третьем триместре беременности. Приобретенные кардиты у ребенка встречаются крайне редко и являются следствием перенесенной острой инфекции (сепсис, грипп, пневмония).
По типу течения кардиты различают:
- Острый – длительность воспалительного процесса до 3 месяцев;
- Подострый – длительность кардита до 18 месяцев;
- Хронический – длительностью более 18 месяцев.
При диагностике кардит у детей необходимо дифференцировать с митральным стенозом, врожденным пороком сердца, опухолевыми процессами в сердце, ревматизмом, аритмиями экстракардиального происхождения.
Кардит у детей: риски и осложнения
Исход кардита у детей зависит от многих факторов, среди которых выделяют наследственную предрасположенность, общее состояние организма, возраст ребенка к началу заболевания, состояние иммунитета, своевременность и эффективность подобранной терапии.
Возможными исходами кардитов являются:
- Полное выздоровление, о котором можно судить по истечении 12-18 месяцев с начала заболевания. При хроническом и подостром течении кардитов полное выздоровление, как правило, не наступает;
- Аритмия – осложнение при кардите у детей, характеризующееся стойким нарушением сердечных ритмов. Нередко данное осложнение является причиной смерти детей при хронических формах кардитов;
- Кардиосклероз и гипертрофия миокарда – при таких осложнениях кардиты у детей характеризуются более тяжелым течением, нередко с летальным исходом;
- Легочная гипертензия – изменение сосудов бассейна легочной артерии стойкого характера, что ухудшает прогноз заболевания.
Кардит: симптомы различных типов
При кардите симптомы будут зависеть от этиологии заболевания, времени его возникновения и формы.
При приобретенном остром и подостром кардите симптомы изначально могут иметь экстракардиальный характер (не обусловленные нарушением функции сердца), к которым относятся:
- Пониженный аппетит;
- Вялость, быстрая утомляемость, раздражительность;
- Тошнота, рвота.
Симптоматический комплекс кардитов может быть дополнен признаками инфекции, вызвавшей заболевание: кожные покраснения и высыпания, орхит, миалгия. В ходе развития патологии кардита, симптомы дополняются признаками сердечной недостаточности (одышка, тахикардия, аритмия). У детей в раннем возрасте появляется беспокойство, кашель. Боль в области сердца, о которой ребенок еще не может сообщить, определяется по реакции ребенка на движения его тела (ребенок рефлекторно избегает резких движений, плачет при движениях), а также по поверхностному дыханию (движение грудной клетки при вдохе вызывает болезненные ощущения, что провоцирует ребенка существенно ограничить глубину вдоха). При хроническом кардите симптомы могут долгое время не проявляться. Клиническая картина дополняется удушливым кашлем, усиливающимся в положении лежа, багровым цианозом щек, губ, ладоней, ногтей.
Кардит: лечение заболевания
При кардите лечение требует комплексного подхода. Его тактика будет зависеть от причин развития кардита, давности заболевания, характера течения кардита. При остром кардите лечение необходимо проводить в условиях стационара. При ремиссиях кардита лечение проводится амбулаторно. Основными медикаментозными препаратами, применяемыми в лечении кардитов, являются сердечные гликозиды, мочегонные средства, гормональные препараты. При остром течении кардита больным показан строгий постельный режим, ограничение употребляемой жидкости (ее количество должно быть меньше выделяемой мочи), полноценный рацион с ограничением соли и увеличением доли продуктов, содержащих калий (картофель, изюм, курага).
Часто применяется лечебная физкультура, в периоды ремиссии, наоборот, физические нагрузки противопоказаны (рекомендуется освобождение от физкультуры в школе, дополнительный выходной день).
После перенесенного кардита противопоказано проведение профилактических прививок в первые 3 – 5 лет. При своевременной диагностике и правильной тактике лечения кардитов прогноз благоприятный.
Видео с YouTube по теме статьи:
www.neboleem.net
